Techniki oszczędzające kończyny
Techniki oszczędzające kończyny , znane również jako techniki oszczędzania kończyn lub techniki ratowania kończyn, są wykonywane w celu zachowania wyglądu i funkcji kończyn. Techniki oszczędzające kończyny są stosowane w celu zachowania kończyn dotkniętych urazami, zapaleniem stawów, nowotworami, takimi jak mięsaki kości wysokiego stopnia , oraz chorobami naczyniowymi, takimi jak owrzodzenia stopy cukrzycowej . W miarę ulepszania technik chemioterapii , radioterapii i metod diagnostycznych pojawił się trend w kierunku procedur oszczędzających kończyny, aby uniknąć amputacji , co wiązało się z niższym 5-letnim wskaźnikiem przeżycia i opłacalnością w porównaniu z ratowaniem kończyny w dłuższej perspektywie. Istnieje wiele różnych rodzajów technik oszczędzających kończynę, w tym artrodeza, artroplastyka, rekonstrukcja endoprotetyczna, różne typy implantów, plastyka rotacyjna, osteointegracja kończyn, fasciotomia i rewaskularyzacja.
Artrodeza
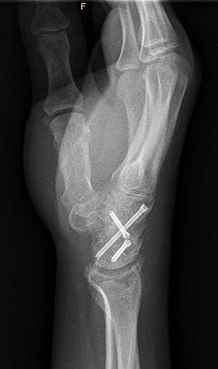
Artrodeza to chirurgiczne unieruchomienie kości w stawie w celu promowania zespolenia stawu. Artrodezę wykonuje się najczęściej na stawach stóp, dłoni i kręgosłupa. Artrodeza może złagodzić ból związany z zapaleniem stawów i złamaniami . Osiąga się to poprzez zastosowanie ortbiologii, takich jak alloprzeszczepy i autoprzeszczepy. Alloprzeszczepy wykonuje się poprzez tworzenie przeszczepów kostnych z banku kości dawcy, natomiast autoprzeszczepy to przeszczepy kostne z innych kości w ciele pacjenta. Wyniki zgłaszane przez pacjentów po tej procedurze są zazwyczaj pozytywne pod względem długoterminowej ulgi w bólu; jednak procedura ta powoduje również zmniejszenie zakresu ruchu.
Artroplastyka
Artroplastyka , inaczej nazywana wymianą stawu, to zabieg chirurgiczny polegający na odnowieniu powierzchni, wyrównaniu lub usunięciu kości na powierzchni styku stawu w celu przywrócenia funkcji stawu. Artroplastyka jest często wykonywana na biodrach , kolanach , ramionach i kostkach w celu poprawy zakresu ruchu i złagodzenia bólu spowodowanego zapaleniem stawów lub urazem. Artroplastyka stawu ramiennego jest jedną z najczęstszych z tych procedur, chociaż jest szeroko stosowana dopiero od 1955 roku. Temistokles Gluck Uważa się, że stworzył pierwszą artroplastykę barku w XIX wieku. Ponieważ Gluck nigdy nie opublikował żadnych wyników ani notatek na temat zabiegu, Jules-Emile Pean jest uznawany za wykonawcę pierwszej artroplastyki barku w 1893 roku.
Implanty
Kompozyty alloprotetyczne
Kompozyty alloprotezowe to połączenie wielu technik oszczędzających kończyny, a mianowicie alloprzeszczepów i protez. Alloprzeszczepy stosuje się w celu zastąpienia kości, która została „ usunięta ” technikami alloprotezoplastyki, a następnie protezy służą do podparcia i wzmocnienia alloprzeszczepów. Kompozyty alloprotetyczne są elastyczne, ponieważ chirurdzy mogą dostosować implanty do każdej sytuacji.
Implanty protetyczne
Implanty protetyczne są stosowane, gdy fragmenty kości muszą zostać wymienione i nie oczekuje się dalszego wzrostu. Implanty są w większości wykonane z metali, ale wśród chirurgów dyskutowana jest możliwość zastosowania materiału ceramicznego. Protetyka może być tymczasowa lub stała. Tymczasowe implanty pozostają na miejscu, dopóki kość się nie zagoi, a następnie są usuwane. Tymczasowe implanty odciążają większość złamania, powodując zmniejszenie gęstości kości. Może to prowadzić do ponownego złamania kości po usunięciu implantu. Implanty mogą również powodować koncentrację naprężeń w wyniku różnic materiałowych między kością a płytką. W przypadku protez stałych w miejsce wszczepienia wstrzykuje się substancję przypominającą kit, aby utrzymać ciało, głównie układ odpornościowy , przed walką z implantem. Substancja ta może uszkadzać tkankę kostną i powodować poważne problemy kostne u pacjenta. Protezy kończyn są używane od wielu lat.

Implanty wydrukowane w 3D
Druk 3D wykorzystuje moc komputerowego renderowania zaawansowanego obrazowania w celu dostosowania implantów do każdego pacjenta, co można następnie wykorzystać do stworzenia fizycznej realizacji tego implantu do zastosowania w gabinecie danej osoby. Druk 3D urządzeń medycznych został po raz pierwszy zastosowany w latach 90. XX wieku w przypadku implantów dentystycznych i niestandardowych protez, ale od tego czasu jest używany do różnych kości i narządów , takich jak pęcherze moczowe .
Plastyka rotacyjna
Plastyka rotacyjna , bardziej znana jako Van-Nes lub Borggreve Rotation, to oszczędzająca kończyny procedura medyczna wykonywana, gdy noga pacjenta jest amputowana w kolanie. Staw skokowy jest następnie obracany o 180 stopni i mocowany do poprzedniego stawu kolanowego, stając się nowym stawem kolanowym. Pozwala to pacjentom mieć dwie w pełni sprawne stopy, w przeciwieństwie do całkowitej utraty jednej nogi w wyniku amputacji.
Powody plastyki rotacyjnej
Pierwotnie plastyka rotacyjna była wykonywana w celu leczenia infekcji i guzów wokół kolana, zwłaszcza kostniakomięsaka kolana. Chociaż nadal jest stosowana w leczeniu ich powikłań, plastyka rotacyjna jest również stosowana w leczeniu rosnących dzieci, u których zdiagnozowano guzy wokół kolana. Plastykę rotacyjną wykonuje się również u dzieci z wrodzonymi wadami kości udowej, takimi jak te, które powodują niestabilność stawów biodrowych lub rozbieżność długości kończyn udowych . Ta procedura daje pacjentom możliwość zachowania możliwości używania obu stóp, co pozwala im kontynuować aktywny tryb życia .
Historia plastyki rotacyjnej
Plastyka rotacyjna została po raz pierwszy wykonana przez Borggreve'a na początku XX wieku na 12-letnim chłopcu chorym na gruźlicę. Jednak procedura ta nie była dobrze znana aż do 1950 roku. W tym czasie lekarz Van Nes przedstawił wyniki zabiegów plastyki rotacyjnej i stał się znany z założenia procedury. Od tego czasu wielu chirurgów wykonało zmodyfikowane wersje plastyki rotacyjnej i odniosło wielki sukces.
Procedura plastyki rotacyjnej
W samej procedurze usuwana jest kość dotknięta guzem, a także niewielka część zdrowej kości udowej i okazjonalnie kości piszczelowej . Staw skokowy jest następnie obracany o 180 stopni i ponownie mocowany do uda. Są trzymane razem za pomocą płytek i śrub, dopóki nie zagoją się naturalnie. Operacja może trwać od 6 do 10 godzin, z dniem lub dwoma na intensywnej terapii. Noga jest trzymana w gipsie przez 6–12 tygodni. Po wystarczającym wygojeniu nogi można założyć protezę.
Wady i zalety plastyki rotacyjnej
W tym samym scenariuszu amputacja nie pozostawiłaby stawu kolanowego. Rotationplasty zachowuje użycie stawu kolanowego. Ponadto zapewnia lepszą pozycję dla protezy kończyny w porównaniu z amputacją. Dzięki temu dzieci, które przeszły plastykę rotacyjną, mogą wrócić do swoich wcześniejszych zajęć, takich jak uprawianie sportu i uniknąć dodatkowych operacji przez całe życie. Plastyka rotacyjna jest również trwała i wiąże się z poprawą jakości życia i zadowolenia z życia. Niestety nie każda sprawa kończy się pomyślnie. Plastyka rotacyjna może skutkować problemami z ukrwieniem nogi, infekcją, uszkodzeniem nerwów, problemami z gojeniem się kości i złamaniem nogi.
