Stopień zaawansowania raka szyjki macicy
Stopień zaawansowania raka szyjki macicy to ocena raka szyjki macicy w celu określenia stopnia zaawansowania choroby. Jest to ważne dla określenia rokowania i leczenia choroby. Stopień zaawansowania nowotworu na ogół przebiega od stadium 0, które jest przednowotworowe lub nieinwazyjne, do stadium IV, w którym rak rozprzestrzenił się na znaczną część ciała.
Rak szyjki macicy jest klasyfikowany według systemu stopniowania Międzynarodowej Federacji Ginekologii i Położnictwa (FIGO). Przed aktualizacją z 2018 r. ocena stopnia zaawansowania raka szyjki macicy według FIGO pozwalała na zastosowanie tylko następujących testów diagnostycznych do określenia stopnia zaawansowania: badanie palpacyjne (czucie palcami), badanie kontrolne, kolposkopia, wyłyżeczkowanie szyjki macicy , histeroskopia , cystoskopia , proktoskopia , urografia dożylna i Badanie rentgenowskie płuc i szkieletu oraz konizacja szyjki macicy . Jednak wraz z aktualizacją FIGO z 2018 r. do oceny stopnia zaawansowania raka szyjki macicy dodano obrazowanie i patologię jako dopuszczalne metody oceny stadium choroby.
Przegląd inscenizacji
Wytyczne FIGO sugerują, aby w miarę możliwości przypisywać niższe stopnie zaawansowania. Stopień zaawansowania określa się po zebraniu i zinterpretowaniu wszystkich raportów obrazowych i patologicznych. Stopień zaawansowania raka szyjki macicy nie może zostać zmieniony w przypadku nawrotu.
Obrazowanie
Wykorzystanie obrazowania może dostarczyć więcej informacji dotyczących rokowania, co wpływa na leczenie. Celem oceny stopnia zaawansowania jest określenie najbardziej odpowiedniej metody leczenia i zminimalizowanie podwójnej terapii, która może znacząco wpłynąć na chorobowość. Należy zawsze odnotować metodę obrazowania stosowaną do diagnozy. Metody obrazowania obejmują ultrasonografię, rezonans magnetyczny , tomografię komputerową i pozytronową tomografię emisyjną (PET).
W przypadku guzów pierwotnych powyżej 10 mm MRI jest najlepszą metodą oceny radiologicznej. W przypadku przerzutów do węzłów chłonnych powyżej 10 mm, PET-CT jest najdokładniejszą metodą diagnostyczną, ponieważ pozwala odróżnić duże węzły chłonne , które nie są przerzutami (na przykład te, które są powiększone z powodu zapalenia lub infekcji) od węzłów chłonnych, które są powiększone z powodu do przerzutów. Rozpoznanie przerzutów do węzłów chłonnych można uzupełnić oceną chirurgiczną poprzez minimalnie inwazyjną operację lub laparotomię w celu pobrania biopsji lub wykonania aspiracji cienkoigłowej .
Patologia
Podobnie jak w przypadku obrazowania, metody patologiczne stosowane w diagnostyce powinny być zawsze odnotowywane do przyszłej oceny. Wszystkie nowotwory muszą być potwierdzone badaniem mikroskopowym.
Istnieje 10 typów histopatologicznych raka szyjki macicy:
- Rak płaskonabłonkowy (rogowaciejący; nierogowaciejący; brodawkowaty, bazaloidalny, brodawkowaty, brodawkowaty, płaskonabłonkowo-przejściowy, podobny do nabłonka limfatycznego)
- Gruczolakorak (wewnątrzszyjkowy; śluzowy, kosmkowo-grudkowy, endometrioidalny)
- Rak jasnokomórkowy
- Rak surowiczy
- Rak gruczolakowaty
- Rak szklistokomórkowy
- Rak gruczołowo-torbielowaty
- Gruczolakowaty rak podstawny
- Rak drobnokomórkowy
- Rak niezróżnicowany
Nowotwory można klasyfikować histopatologicznie w następujący sposób:
- GX: Ocena nie może być oceniona
- G1: Dobrze zróżnicowane
- G2: Umiarkowanie zróżnicowane
- G3: Słabo lub niezróżnicowany
Kolekcja próbek
W przypadku choroby mikroinwazyjnej klinicyści powinni pobrać próbkę, stosując procedurę elektrochirurgicznego wycięcia pętli (LEEP) lub biopsję stożkową. Jeśli pacjent ma widoczną zmianę, można podjąć próbę biopsji sztancowej. Jeśli próbka nie jest zadowalająca, może być wymagana biopsja małej pętli lub stożka. [ potrzebne źródło ]
Gradacja
Etap 0
-
Rak ogranicza się do warstwy powierzchniowej (wyściółki komórek) szyjki macicy . Nazywany również rakiem in situ (CIS).
I etap
- Rak wrósł w szyjkę macicy, ale nie rozprzestrzenił się poza nią (naciek do trzonu macicy zostałby pominięty). Etap pierwszy jest podzielony w następujący sposób:
-
IA: Rak inwazyjny, który można rozpoznać wyłącznie za pomocą mikroskopii na materiale z biopsji LEEP lub stożkowej albo na materiale po trachelektomii lub histerektomii , z najgłębszym naciekiem <5 mm od podstawy nabłonka. Może pochodzić z nabłonka płaskonabłonkowego lub gruczołowego. że marginesy próbki są ujemne w kierunku choroby. Należy odnotować zajęcie naczyń limfatycznych , aby poinformować o planie leczenia, chociaż nie zmienia to oznaczenia stopnia zaawansowania.
- IA1 : Zmierzona inwazja podścieliska <3,0 mm
- IA2 : Zmierzona inwazja podścieliska ≥3,0 mm i <5 mm
-
IB: Rak inwazyjny ze zmierzoną najgłębszą inwazją ≥5 mm, ograniczony do szyjki macicy. Zmiany są widoczne klinicznie, co odróżnia IB od IA. Jeśli marginesy biopsji stożka są dodatnie w kierunku choroby inwazyjnej, automatycznie przypisywany jest etap IB1. Podobnie jak w przypadku stadium IA, zajęcie przestrzeni naczyniowych lub limfatycznych nie zmienia stopnia zaawansowania, ale należy to odnotować w celu uwzględnienia planu leczenia.
- IB1 : Rak inwazyjny o głębokości naciekania ≥5 mm i największym wymiarze <2 cm
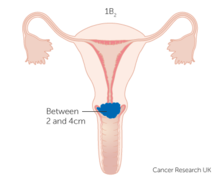
- IB2 : Rak inwazyjny o największym wymiarze ≥2 cm i <4 cm
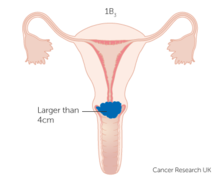
- IB3 : Rak inwazyjny o największym wymiarze ≥4,0 cm
-
IA: Rak inwazyjny, który można rozpoznać wyłącznie za pomocą mikroskopii na materiale z biopsji LEEP lub stożkowej albo na materiale po trachelektomii lub histerektomii , z najgłębszym naciekiem <5 mm od podstawy nabłonka. Może pochodzić z nabłonka płaskonabłonkowego lub gruczołowego. że marginesy próbki są ujemne w kierunku choroby. Należy odnotować zajęcie naczyń limfatycznych , aby poinformować o planie leczenia, chociaż nie zmienia to oznaczenia stopnia zaawansowania.
II etap
- Rak szyjki macicy nacieka poza macicę , ale nie na ścianę miednicy lub dolną jedną trzecią pochwy
-
IIA: Bez inwazji parametrycznej
- IIA1 : Guz <4,0 cm w największym wymiarze
- IIA2 : Guz o największym wymiarze ≥4,0 cm
- IIB: Z inwazją parametryczną
-
IIA: Bez inwazji parametrycznej
Etap III
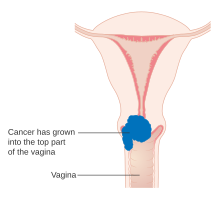
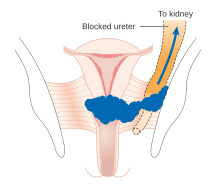
- Rak obejmuje dolną jedną trzecią pochwy i/lub rozciąga się do ściany miednicy i/lub powoduje wodonercze lub nieczynną czynność nerek i/lub obejmuje węzły chłonne miednicy i/lub okołoaortalne .
- IIIA: Rak obejmuje dolną jedną trzecią pochwy, bez naciekania ściany miednicy. IIIB : Rozszerzenie ściany miednicy i/lub wodonercze lub nieczynna nerka.
-
IIIC : Zajęcie węzłów chłonnych miednicy i/lub okołoaortalnych, niezależnie od wielkości i rozległości guza
- IIIC1 : Tylko przerzuty do węzłów chłonnych miednicy
- IIIC2 : Przerzuty do węzłów chłonnych okołoaortalnych
Etap IV
- Rak rozprzestrzenił się poza miednicę właściwą lub zajął (potwierdzono biopsją) błonę śluzową pęcherza moczowego lub odbytnicy . Obrzęk pęcherzowy jako taki nie pozwala na przypisanie przypadku do etapu IV
- IVA : Rozprzestrzenianie się wzrostu na sąsiednie narządy
- IVB : Rozprzestrzenianie się na odległe narządy
Historia stopnia zaawansowania raka szyjki macicy
Dążeniem do opracowania stopniowania nowotworów ginekologicznych, w tym raka szyjki macicy, była potrzeba posiadania jednolitej metody opisu stopnia zaawansowania choroby. Porównywanie wyników różnych metod leczenia byłoby możliwe tylko wtedy, gdyby porównanie zostało przeprowadzone dla grup pacjentów o podobnym stopniu obciążenia chorobą.
Główne historyczne punkty czasowe
1929 - Liga Narodów Klasyfikacja raka szyjki macicy
1937 - Pierwszy roczny raport statystyczny wyników radioterapii chorych na raka szyjki macicy
1938 - Atlas oceny stopnia zaawansowania raka szyjki macicy (Heyman i Strandquist)
1950 - Międzynarodowa Klasyfikacja Zaawansowania Raka Szyjki Macicy
1954 - Założenie FIGO
1958 - FIGO zostaje oficjalnym wydawcą Raportu Rocznego
1973 - Rozpoczęcie wydawania co trzy lata Raportu Rocznego o Wynikach Leczenia Nowotworów Ginekologicznych
1976 - Amerykańska Komisja Mieszana ds. Raka akceptuje klasyfikację etapów FIGO dla nowotworów ginekologicznych
2018 - Ostatni trzyletni raport FIGO na temat raka
Najnowsze aktualizacje klasyfikacji raka szyjki macicy zawarte w wydaniu z 2018 r. oznaczały odejście od systemu opartego głównie na ocenie klinicznej na rzecz takiego, który umożliwia obrazowanie i metody patologiczne w celu określenia wielkości guza i stopnia zaawansowania choroby w celu przypisania stadium. Głównym tematem debaty był wpływ, jaki nowsze metody diagnostyczne miałyby na kraje o niskich i średnich dochodach, które ponoszą większość obciążenia chorobami . Ostateczne zalecenia sprawiają, że ustalenia z obrazowania i patologii są opcjonalne, a nie wymagane. [ potrzebne źródło ]