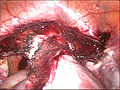
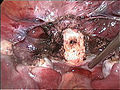
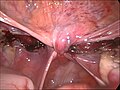
Usunięcie macicy
| Histerektomia | |
|---|---|
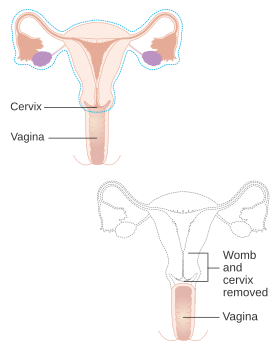 Diagram przedstawiający to, co jest usuwane podczas radykalnej histerektomii
| |
| Specjalność | ginekologia |
| ICD-9-CM | 68,9 |
| MeSH | |
| MedlinePlus | |
Histerektomia to częściowe lub całkowite chirurgiczne usunięcie macicy . Może również obejmować usunięcie szyjki macicy , jajników ( wycięcie jajników ), jajowodów ( salpingektomia ) i innych otaczających struktur. Histerektomia częściowa pozwala na regulację hormonów, podczas gdy histerektomia całkowita nie.
Zwykle wykonywana przez ginekologa histerektomia może być całkowita (usunięcie trzonu, dna i szyjki macicy; często nazywana „całkowitą”) lub częściowa (usunięcie trzonu macicy z pozostawieniem nietkniętej szyjki macicy; zwana także „nadszyjkową”) . Usunięcie macicy powoduje, że pacjentka nie może mieć dzieci (podobnie jak usunięcie jajników i jajowodów ) i wiąże się z ryzykiem chirurgicznym, a także długotrwałymi skutkami, dlatego operacja jest zwykle zalecana tylko wtedy, gdy inne opcje leczenia nie są dostępne lub zawiodły . Jest to drugie najczęściej wykonywane ginekologiczny zabieg chirurgiczny po cięciu cesarskim w Stanach Zjednoczonych. Prawie 68 procent wykonano w przypadku takich chorób jak endometrioza , nieregularne krwawienia i mięśniaki macicy . Oczekuje się, że częstotliwość histerektomii ze wskazań niezłośliwych będzie nadal spadać, biorąc pod uwagę rozwój alternatywnych opcji leczenia.
Zastosowania medyczne
Histerektomia to poważny zabieg chirurgiczny, który wiąże się z ryzykiem i korzyściami. Wpływa na gospodarkę hormonalną i ogólny stan zdrowia pacjentów. Z tego powodu histerektomia jest zwykle zalecana jako ostateczność po wyczerpaniu możliwości farmaceutycznych lub innych opcji chirurgicznych w celu wyleczenia niektórych trudnych do leczenia i ciężkich schorzeń macicy/układu rozrodczego. Mogą istnieć inne powody, dla których należy poprosić o histerektomię. Takie warunki i/lub wskazania obejmują między innymi:
- Endometrioza : rozrost błony śluzowej macicy poza jamą macicy. Ten niewłaściwy wzrost tkanki może prowadzić do bólu i krwawienia.
- Adenomioza : forma endometriozy, w której wyściółka macicy wrosła w mięśnie ściany macicy, a czasem przez nie. Może to pogrubić ściany macicy, a także przyczynić się do bólu i krwawienia.
- Obfite krwawienia miesiączkowe : nieregularne lub nadmierne krwawienia miesiączkowe trwające dłużej niż tydzień. Może zakłócić normalną jakość życia i może wskazywać na poważniejszy stan.
- Mięśniaki macicy : łagodne narośla na ścianie macicy. Te nienowotworowe guzy mięśniowe mogą rosnąć pojedynczo lub w skupiskach i mogą powodować skrajny ból i krwawienie.
- Wypadanie macicy : gdy macica opada z powodu osłabienia lub rozciągnięcia mięśni dna miednicy, co w cięższych przypadkach może spowodować wysunięcie się macicy z pochwy.
- Profilaktyka raka układu rozrodczego : zwłaszcza jeśli w rodzinie występuje silny wywiad w kierunku raka układu rozrodczego (zwłaszcza raka piersi w połączeniu z mutacją BRCA1 lub BRCA2 ) lub jako część wyzdrowienia z takich nowotworów.
- Rak ginekologiczny : w zależności od rodzaju histerektomii może pomóc w leczeniu raka lub stanu przedrakowego endometrium, szyjki macicy lub macicy. Aby chronić przed rakiem jajników lub je leczyć, konieczne byłoby wycięcie jajników .
- Transpłciowa (trans) męska afirmacja : pomoc w dysforii płciowej , zapobieganie przyszłym problemom ginekologicznym i przejście do uzyskania nowej dokumentacji prawnej dotyczącej płci.
- Ciężkie upośledzenie rozwojowe : to leczenie jest w najlepszym razie kontrowersyjne. W Stanach Zjednoczonych stanowe sądy najwyższe uznały określone przypadki sterylizacji z powodu niepełnosprawności za naruszające konstytucyjne i wynikające z prawa zwyczajowego prawa pacjenta.
- Po porodzie : w celu usunięcia ciężkiego przypadku łożyska przodującego (łożysko, które uformowało się nad kanałem rodnym lub wewnątrz niego) lub łożyska przerośniętego (łożysko, które wrosło w ścianę macicy i przebiło się przez nią, przyczepiając się do innych narządów), a także jako ostateczność w przypadku nadmiernego krwotoku położniczego .
- Przewlekły ból miednicy : należy spróbować ustalić etiologię bólu, chociaż może on nie mieć znanej przyczyny.
Zagrożenia i skutki uboczne
W 1995 roku śmiertelność krótkoterminowa (w ciągu 40 dni od operacji) wynosiła 0,38 przypadków na 1000, gdy wykonano ją z łagodnych przyczyn. Zagrożeniami powikłań chirurgicznych były obecność mięśniaków, młodszy wiek (miednica naczyniowa z większym ryzykiem krwawienia i większa macica), dysfunkcyjne krwawienia z macicy i rodzenie.
Śmiertelność jest kilkukrotnie wyższa, gdy wykonuje się ją u pacjentek w ciąży, z rakiem lub innymi powikłaniami.
Długoterminowy wpływ na śmiertelność wszystkich przypadków jest stosunkowo niewielki. Osoby w wieku poniżej 45 lat mają znacznie zwiększoną długoterminową śmiertelność, która, jak się uważa, jest spowodowana hormonalnymi skutkami ubocznymi histerektomii i profilaktycznego wycięcia jajników. Efekt ten nie ogranicza się do osób przed menopauzą; wykazano, że nawet osoby, które już weszły w menopauzę, doświadczyły spadku długoterminowej przeżywalności po wycięciu jajników.
Około 35% kobiet po histerektomii przechodzi kolejną operację w ciągu 2 lat.
Uszkodzenie moczowodu nie jest rzadkością i występuje w 0,2 na 1000 przypadków histerektomii przezpochwowej i 1,3 na 1000 przypadków histerektomii brzusznej. Uraz zwykle występuje w dystalnym moczowodzie w pobliżu więzadła lejkowo-miedniczkowego lub gdy moczowód przechodzi poniżej tętnicy macicznej, często w wyniku ślepego zaciśnięcia i umieszczenia podwiązania w celu opanowania krwotoku.
Powrót do zdrowia
Pobyt w szpitalu trwa od 3 do 5 dni lub dłużej w przypadku zabiegu brzusznego i od 1 do 2 dni (ale być może dłużej) w przypadku zabiegu dopochwowego lub zabiegu dopochwowego wspomaganego laparoskopowo. Po zabiegu American College of Obstetricians and Gynecologists nie zaleca wkładania niczego do pochwy przez pierwsze 6 tygodni (w tym wkładania tamponów i uprawiania seksu).
Niezamierzone wycięcie jajników i przedwczesna niewydolność jajników
Usunięcie jednego lub obu jajników przeprowadza się w przypadku znacznej liczby histerektomii, które miały oszczędzić jajniki.
Średni wiek wystąpienia menopauzy po histerektomii z zachowaniem jajników jest o 3,7 roku wcześniejszy niż przeciętnie. Sugeruje się, że jest to spowodowane zaburzeniem dopływu krwi do jajników po histerektomii lub brakiem sprzężenia zwrotnego endokrynologicznego macicy. U około 40% kobiet czynność pozostałych jajników jest znacząco upośledzona, niektóre z nich wymagają nawet hormonalnej terapii zastępczej . Co zaskakujące, podobny, tylko nieznacznie słabszy efekt, zaobserwowano w przypadku ablacji endometrium , która często jest uważana za alternatywę dla histerektomii.
U znacznej liczby osób po histerektomii rozwijają się łagodne torbiele jajników.
Wpływ na życie seksualne i ból miednicy
Po histerektomii ze wskazań łagodnych większość pacjentek zgłasza poprawę życia seksualnego i dolegliwości bólowych miednicy mniejszej. Mniejszy odsetek pacjentów zgłasza pogorszenie życia seksualnego i inne problemy. Obraz jest istotnie inny w przypadku histerektomii wykonanej z przyczyn złośliwych; procedura jest często bardziej radykalna i wiąże się ze znacznymi skutkami ubocznymi. Odsetek pacjentek poddawanych histerektomii z powodu przewlekłego bólu miednicy nadal odczuwa ból miednicy po histerektomii i rozwija się dyspareunia (bolesny stosunek płciowy).
Przedwczesna menopauza i jej skutki
Poziom estrogenu gwałtownie spada po usunięciu jajników, usuwając ochronny wpływ estrogenu na układ sercowo-naczyniowy i szkieletowy. Ten stan jest często określany jako „chirurgiczna menopauza”, chociaż zasadniczo różni się od naturalnie występującego stanu menopauzy; pierwszy to nagły szok hormonalny w organizmie, który powoduje szybkie wystąpienie objawów menopauzy, takich jak uderzenia gorąca, podczas gdy drugi to stopniowy spadek poziomu hormonów na przestrzeni lat z nienaruszoną macicą i jajnikami zdolnymi do produkcji hormonów nawet po ustanie miesiączki.
Jedno z badań wykazało, że ryzyko późniejszych chorób sercowo-naczyniowych jest znacznie zwiększone u osób, które przeszły histerektomię w wieku 50 lat lub młodszych. Nie znaleziono związku dla kobiet poddawanych zabiegowi po 50 roku życia. Ryzyko jest większe po usunięciu jajników, ale nadal zauważalne, nawet jeśli jajniki są zachowane.
Kilka innych badań wykazało, że osteoporoza (zmniejszenie gęstości kości) i zwiększone ryzyko złamań kości są związane z histerektomią. Przypisuje się to modulującemu wpływowi estrogenu na metabolizm wapnia, a spadek poziomu estrogenu w surowicy po menopauzie może powodować nadmierną utratę wapnia prowadzącą do zaniku kości.
Histerektomie zostały również powiązane z wyższymi wskaźnikami chorób serca i osłabionymi kośćmi. Te, które przeszły histerektomię z usuniętymi obydwoma jajnikami, zazwyczaj mają obniżony testosteronu w porównaniu z tymi, które pozostały nienaruszone. Obniżony poziom testosteronu u kobiet wskazuje na utratę wzrostu, która może wystąpić w wyniku zmniejszonej gęstości kości, podczas gdy podwyższony testosteronu u kobiet wiąże się z większym poczuciem pożądania seksualnego.
Wycięcie jajników przed 45 rokiem życia wiąże się z pięciokrotnym zwiększeniem śmiertelności z powodu zaburzeń neurologicznych i psychicznych.
Nietrzymanie moczu i wypadanie pochwy
Nietrzymanie moczu i wypadanie pochwy są dobrze znanymi działaniami niepożądanymi, które rozwijają się z dużą częstotliwością przez bardzo długi czas po operacji. Zazwyczaj powikłania te rozwijają się 10–20 lat po operacji. Z tego powodu dokładne liczby nie są znane, a czynniki ryzyka są słabo poznane. Nie wiadomo również, czy wybór techniki chirurgicznej ma jakikolwiek wpływ. Oceniono, że ryzyko wystąpienia nietrzymania moczu jest około dwukrotnie większe w ciągu 20 lat po histerektomii. Jedno długoterminowe badanie wykazało 2,4-krotnie zwiększone ryzyko operacji w celu skorygowania wysiłkowego nietrzymania moczu po histerektomii.
Ryzyko wypadania pochwy zależy od takich czynników, jak liczba porodów drogami natury, trudność tych porodów oraz rodzaj porodu. Ogólna częstość występowania jest w przybliżeniu podwojona po histerektomii.
Tworzenie zrostów i niedrożność jelit
Powstawanie zrostów pooperacyjnych stanowi szczególne ryzyko po histerektomii ze względu na rozległość rozwarstwienia oraz fakt, że rana po histerektomii znajduje się w części miednicy najbardziej zależnej od grawitacji, do której łatwo może wpaść pętla jelita. W jednym przeglądzie stwierdzono, że częstość występowania niedrożności jelita cienkiego z powodu zrostów jelitowych wynosiła 15,6% w przypadku nielaparoskopowej całkowitej histerektomii brzusznej w porównaniu z 0,0% w przypadku histerektomii laparoskopowej.
Infekcja rany
Zakażenie rany występuje w około 3% przypadków histerektomii brzusznej. Ryzyko zwiększa otyłość, cukrzyca, niedobory odporności, stosowanie ogólnoustrojowych kortykosteroidów, palenie tytoniu, krwiak rany i istniejące wcześniej infekcje, takie jak zapalenie błon płodowych i zapalenie narządów miednicy mniejszej . Takie infekcje rany przybierają głównie formę ropnia pooperacyjnego lub zapalenia tkanki łącznej rany . Zazwyczaj oba powodują rumień , ale tylko ropień po nacięciu powoduje wysięk ropny. Zalecane leczenie ropnia po nacięciu macicy po histerektomii to: nacięcie i drenaż , a następnie pokrycie cienką warstwą gazy i sterylnym opatrunkiem . Opatrunek należy zmieniać, a ranę przemywać solą fizjologiczną co najmniej dwa razy dziennie. Dodatkowo zaleca się podanie antybiotyku działającego na gronkowce i paciorkowce, najlepiej wankomycyny , gdy istnieje ryzyko MRSA . Rana może zostać zamknięta przez wtórną intencję . Alternatywnie, jeśli infekcja została usunięta, a u podstawy rany widoczna jest zdrowa ziarnina, brzegi nacięcia można ponownie zbliżyć, na przykład za pomocą ściegów motylkowych , zszywek lub szwów . Współżycie seksualne pozostaje możliwe po histerektomii. Chirurgia rekonstrukcyjna pozostaje opcją dla osób, które doświadczyły łagodnych i złośliwych stanów.
Inne rzadkie problemy
Histerektomia może powodować zwiększone ryzyko wystąpienia stosunkowo rzadkiego raka nerki . Zwiększone ryzyko jest szczególnie widoczne w przypadku młodych ludzi; ryzyko było mniejsze po histerektomii wykonanej drogą pochwową. Za możliwe wyjaśnienia uznano skutki hormonalne lub uszkodzenie moczowodu. W niektórych przypadkach rak nerkowokomórkowy może być manifestacją niezdiagnozowanej dziedzicznej mięśniakowatości gładkokomórkowej i zespołu raka nerkowokomórkowego .
Usunięcie macicy bez usunięcia jajników może spowodować sytuację, która w rzadkich przypadkach może skutkować ciążą pozamaciczną z powodu niewykrytego zapłodnienia, które jeszcze nie zstąpiło do macicy przed operacją. Dwa przypadki zostały zidentyfikowane i sprofilowane w wydaniu Blackwell Journal of Obstetrics and Gynecology ; ponad 20 innych przypadków zostało omówionych w dodatkowej literaturze medycznej. W bardzo rzadkich przypadkach stosunek płciowy po histerektomii może spowodować przezpochwowe wytrzewienie jelita cienkiego. Mankiet dopochwowy to najwyższy obszar pochwy, który został zszyty. Rzadkie powikłanie, może rozebrać się i umożliwić wypatroszenie jelita cienkiego do pochwy.
Alternatywy
W zależności od wskazania istnieją alternatywy dla histerektomii:
Ciężkie krwawienie
Wkładki wewnątrzmaciczne zawierające lewonorgestrel są bardzo skuteczne w kontrolowaniu dysfunkcyjnego krwawienia z macicy (DUB) lub krwotoku miesiączkowego i należy je rozważyć przed jakąkolwiek operacją.
Krwotoki miesiączkowe (obfite lub nieprawidłowe krwawienia miesiączkowe) można również leczyć za pomocą mniej inwazyjnej ablacji endometrium , która jest zabiegiem ambulatoryjnym, w którym wyściółka macicy jest niszczona ciepłem, mechanicznie lub ablacją częstotliwością radiową. Ablacja endometrium znacznie zmniejsza lub eliminuje miesięczne krwawienia u dziewięćdziesięciu procent pacjentek z DUB. Nie jest skuteczny u pacjentek z bardzo grubą błoną śluzową macicy lub mięśniakami macicy.
Mięśniaki macicy
Wkładki wewnątrzmaciczne z lewonorgestrelem są bardzo skuteczne w ograniczaniu przepływu krwi menstruacyjnej i łagodzeniu innych objawów. Działania niepożądane są zazwyczaj bardzo umiarkowane, ponieważ lewonorgestrel ( progestagen ) jest uwalniany miejscowo w niskim stężeniu. Istnieją obecnie istotne dowody na to, że wkładki wewnątrzmaciczne z lewongestrelem zapewniają dobre złagodzenie objawów u kobiet z mięśniakami macicy.
Mięśniaki macicy można usunąć, a macicę zrekonstruować w procedurze zwanej „ miomektomią ”. Miomektomię można wykonać przez otwarte nacięcie, laparoskopowo lub przez pochwę (histeroskopia).
Embolizacja tętnic macicznych (UAE) to minimalnie inwazyjna procedura leczenia mięśniaków macicy . W znieczuleniu miejscowym cewnik wprowadza się do tętnicy udowej w okolicy pachwiny i wprowadza pod kontrolą radiograficzną do tętnicy macicznej. Masa mikrosfer lub z alkoholu poliwinylowego (PVA) ( zator ) wstrzykuje się do tętnic macicznych w celu zablokowania przepływu krwi przez te naczynia. Ograniczenie ukrwienia skutkuje zwykle znaczną redukcją mięśniaków i poprawą skłonności do obfitych krwawień. W przeglądzie Cochrane z 2012 r. porównującym histerektomię i ZEA nie znaleziono żadnej znaczącej korzyści dla żadnej z tych procedur. Chociaż ZEA wiąże się z krótszym pobytem w szpitalu i szybszym powrotem do normalnych codziennych czynności, wiązało się to również z większym ryzykiem późniejszych drobnych powikłań. Nie było różnic między ZEA a histerektomią pod względem poważnych powikłań.
Mięśniaki macicy można usunąć za pomocą nieinwazyjnej procedury zwanej zogniskowanym ultradźwiękiem pod kontrolą rezonansu magnetycznego (MRgFUS).
Wypadanie macicy
Wypadanie można również skorygować chirurgicznie bez usuwania macicy. Istnieje kilka strategii, które można wykorzystać, aby wzmocnić mięśnie dna miednicy i zapobiec pogorszeniu się wypadania. Obejmują one między innymi stosowanie „ ćwiczeń kegla ”, pessara dopochwowego, łagodzenie zaparć, kontrolę wagi i ostrożność podczas podnoszenia ciężkich przedmiotów.
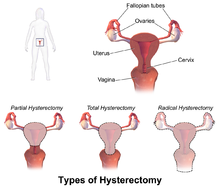
typy
Histerektomia w dosłownym tego słowa znaczeniu oznacza jedynie usunięcie macicy. Jednak inne narządy, takie jak jajniki, jajowody i szyjka macicy, są bardzo często usuwane w ramach operacji.
- Radykalna histerektomia : całkowite usunięcie macicy, szyjki macicy, górnej części pochwy i przymacicza . Wskazany przy nowotworach. Węzły chłonne, jajniki i jajowody są również zwykle usuwane w tej sytuacji, na przykład w histerektomii Wertheima .
- Całkowita histerektomia : całkowite usunięcie macicy i szyjki macicy, z wycięciem jajników lub bez .
- Subtotalna histerektomia : usunięcie macicy z pozostawieniem szyjki macicy in situ.
Subtotalna (nadszyjkowa) histerektomia została pierwotnie zaproponowana z oczekiwaniem, że może poprawić funkcjonowanie seksualne po histerektomii, postulowano, że usunięcie szyjki macicy powoduje nadmierne zaburzenia neurologiczne i anatomiczne, prowadząc w ten sposób do skrócenia pochwy, wypadania sklepienia pochwy i ziarnistości mankietu pochwy. Te teoretyczne zalety nie zostały potwierdzone w praktyce, ale pojawiły się inne zalety w porównaniu z całkowitą histerektomią. Główną wadą jest to, że ryzyko raka szyjki macicy nie jest wyeliminowane, a kobiety mogą kontynuować cykliczne krwawienia (choć znacznie mniejsze niż przed operacją). Kwestie te zostały omówione w systematycznym przeglądzie histerektomii całkowitej w porównaniu z histerektomią nadszyjkową w łagodnych stanach ginekologicznych, w którym przedstawiono następujące wyniki:
- Nie stwierdzono różnic w częstości nietrzymania moczu, zaparć, miarach funkcji seksualnych czy złagodzeniu objawów przedoperacyjnych.
- Długość operacji i ilość krwi utraconej podczas operacji były znacznie zmniejszone podczas histerektomii nadszyjkowej w porównaniu z całkowitą histerektomią, ale nie było różnicy w szybkości transfuzji pooperacyjnej.
- Choroby z gorączką były mniej prawdopodobne, a trwające cykliczne krwawienia z pochwy rok po operacji były bardziej prawdopodobne po histerektomii nadszyjkowej.
- Nie było różnic w częstości innych powikłań, powrotu do zdrowia po operacji ani częstości ponownej hospitalizacji.
W krótkoterminowych badaniach z randomizacją wykazano, że zachowanie lub usunięcie szyjki macicy nie wpływa na częstość późniejszego wypadania narządów miednicy mniejszej.
Histerektomia nadszyjkowa nie eliminuje możliwości zachorowania na raka szyjki macicy , ponieważ sama szyjka macicy pozostaje nienaruszona i może być przeciwwskazana u kobiet ze zwiększonym ryzykiem tego nowotworu; nadal potrzebne są regularne badania cytologiczne w celu wykrycia dysplazji szyjki macicy lub raka .
Technika
Histerektomię można wykonać na różne sposoby. Najstarszą znaną techniką jest histerektomia przezpochwowa. Pierwszą planową histerektomię wykonał Konrad Langenbeck - naczelny chirurg armii hannowskiej, chociaż istnieją wzmianki o histerektomii pochwy z powodu wypadania macicy już od 50 roku p.n.e.
Pierwszą odnotowaną histerektomię brzuszną wykonał Ephraim McDowell. Wykonał zabieg w 1809 roku dla matki pięciorga dzieci z powodu dużej masy jajników na jej kuchennym stole.
We współczesnej medycynie rozwinęły się techniki laparoskopowe dopochwowe (z dodatkowymi narzędziami przechodzącymi przez porty w małych nacięciach brzusznych, blisko lub w pępku) oraz totalne techniki laparoskopowe.
Histerektomia brzuszna
Większość histerektomii w Stanach Zjednoczonych wykonuje się za pomocą laparotomii (nacięcie brzucha, nie mylić z laparoskopią ). Cięcie poprzeczne (Pfannenstiel) wykonuje się przez ścianę brzucha, zwykle nad kością łonową , jak najbliżej górnej linii włosów w dolnej części miednicy , podobnie jak nacięcie wykonywane przy cięciu cesarskim . Ta technika pozwala lekarzom największy dostęp do struktur rozrodczych i jest zwykle wykonywany w celu usunięcia całego kompleksu rozrodczego. Czas rekonwalescencji po histerektomii otwartej wynosi 4–6 tygodni, a czasami dłużej ze względu na konieczność przecięcia ściany brzucha . Historycznie największym problemem związanym z tą techniką były infekcje, ale wskaźniki infekcji są dobrze kontrolowane i nie stanowią poważnego problemu we współczesnej praktyce medycznej. Otwarta histerektomia zapewnia najskuteczniejszy sposób eksploracji jamy brzusznej i wykonywania skomplikowanych operacji. Przed udoskonaleniem technik dopochwowych i laparoskopowych była to również jedyna możliwość wykonania subtotalnej histerektomii; tymczasem droga dopochwowa jest preferowaną techniką w większości przypadków.
Histerektomia pochwy
Histerektomia przezpochwowa jest wykonywana całkowicie przez kanał pochwy i ma wyraźną przewagę nad chirurgią brzuszną, taką jak mniej powikłań, krótszy pobyt w szpitalu i krótszy czas gojenia. Histerektomia brzuszna, najczęstsza metoda, jest stosowana w przypadkach takich jak po cięciu cesarskim, gdy wskazaniem jest nowotwór, gdy spodziewane są powikłania lub konieczna jest eksploracja chirurgiczna.
Histerektomia pochwy wspomagana laparoskopowo
Wraz z rozwojem technik laparoskopowych w latach 70. i 80. XX wieku „histerektomia pochwy wspomagana laparoskopowo” (LAVH) zyskała dużą popularność wśród ginekologów , ponieważ w porównaniu z zabiegiem brzusznym jest mniej inwazyjna, a rekonwalescencja pooperacyjna jest znacznie szybsza. Pozwala również na lepszą eksplorację i nieco bardziej skomplikowane operacje niż zabieg pochwowy. LAVH zaczyna się od laparoskopii i jest zakończona w taki sposób, że ostateczne usunięcie macicy (z usunięciem jajników lub bez) odbywa się przez kanał pochwy. Zatem LAVH jest również całkowitą histerektomią; szyjka macicy jest usuwana wraz z macicą. Jeśli szyjka macicy zostanie usunięta wraz z macicą, górna część pochwy jest zszyta razem i nazywana mankietem dopochwowym .
Histerektomia nadszyjkowa wspomagana laparoskopowo
Później opracowano „histerektomię nadszyjkową wspomaganą laparoskopowo” (LASH) w celu usunięcia macicy bez usuwania szyjki macicy za pomocą morcelatora, który tnie macicę na małe kawałki, które można usunąć z jamy brzusznej przez porty laparoskopowe.
Całkowita laparoskopowa histerektomia
Całkowita histerektomia laparoskopowa (TLH) została opracowana na początku lat 90. przez Prabhata K. Ahluwalię z północnej części stanu Nowy Jork. TLH wykonuje się wyłącznie za pomocą laparoskopów w jamie brzusznej, zaczynając od górnej części macicy, zwykle za pomocą manipulatora macicy. Cała macica jest odłączana od jej przyczepów za pomocą długich, cienkich instrumentów przez „porty”. Następnie cała tkanka, która ma zostać usunięta, przechodzi przez małe nacięcia w jamie brzusznej.
Inne techniki
Laparoskopowa histerektomia nadszyjkowa (subtotalna) (LSH) jest wykonywana podobnie jak całkowita operacja laparoskopowa, ale macica jest amputowana między szyjką macicy a dnem macicy.
Laparoskopia z dwoma portami jest formą operacji laparoskopowej z wykorzystaniem dwóch 5-milimetrowych nacięć w linii środkowej: macica jest odłączana przez dwa porty i usuwana przez pochwę.
„Robotyczna histerektomia” to wariant operacji laparoskopowej przy użyciu specjalnych zdalnie sterowanych instrumentów, które umożliwiają chirurgowi dokładniejszą kontrolę, a także trójwymiarowe powiększone widzenie.
Porównanie technik
Cechy pacjentki, takie jak powód konieczności histerektomii, rozmiar macicy, zejście macicy, obecność chorych tkanek otaczających macicę, wcześniejsza operacja w okolicy miednicy, otyłość, ciąża w wywiadzie, możliwość wystąpienia endometriozy lub konieczność wykonania wycięcie jajników , wpłynie na podejście chirurgiczne chirurga podczas wykonywania histerektomii.
W miarę możliwości zaleca się histerektomię przezpochwową zamiast innych wariantów u kobiet z łagodnymi chorobami. Wykazano, że histerektomia przezpochwowa przewyższa LAVH i niektóre rodzaje operacji laparoskopowych, powodując mniej krótko- i długoterminowych powikłań, korzystniejszy wpływ na doznania seksualne, krótszy czas rekonwalescencji i mniejsze koszty.
Chirurgia laparoskopowa ma pewne zalety, gdy operacja pochwy nie jest możliwa, ale ma też wadę polegającą na znacznie dłuższym czasie potrzebnym na operację.
W jednym badaniu przeprowadzonym w 2004 roku w Wielkiej Brytanii, porównującym techniki brzuszne (laparotomiczne) i laparoskopowe, stwierdzono, że chirurgia laparoskopowa powoduje dłuższy czas operacji i wyższy odsetek poważnych powikłań, oferując jednocześnie znacznie szybsze gojenie. W innym badaniu przeprowadzonym w 2014 roku laparoskopia została uznana za „bezpieczną alternatywę dla laparotomii” u pacjentek poddawanych całkowitej histerektomii z powodu raka endometrium. Naukowcy doszli do wniosku, że procedura „oferuje znacznie lepsze wyniki okołooperacyjne przy niższym odsetku reoperacji i mniejszej liczbie powikłań pooperacyjnych, gdy standard opieki zmienia się z operacji otwartej na laparoskopię w szpitalu uniwersyteckim”.
Technika brzuszna jest bardzo często stosowana w sytuacjach trudnych lub gdy można spodziewać się powikłań. Biorąc pod uwagę te okoliczności, częstość powikłań i czas potrzebny do operacji wypada bardzo korzystnie w porównaniu z innymi technikami, jednak czas potrzebny do wygojenia jest znacznie dłuższy.
Histerektomia przez laparotomię brzuszną wiąże się ze znacznie większą częstością występowania zrostów jelitowych niż inne techniki.
Czas potrzebny do zakończenia operacji w badaniu eVAL przedstawia się następująco:
- brzuch średnio 55,2 minuty, zakres 19–155
- pochwowe średnio 46,6 minuty, zakres 14–168
- laparoskopowa (wszystkie warianty) średnio 82,5 minuty, zakres 10–325 (łączne dane z obu ramion badania)
Morcelacja była szeroko stosowana, zwłaszcza w technikach laparoskopowych, a czasami w technice dopochwowej, ale obecnie wydaje się, że wiąże się ze znacznym ryzykiem rozprzestrzeniania się łagodnych lub złośliwych guzów. W kwietniu 2014 r. FDA wydała notatkę ostrzegającą lekarzy o ryzyku morcelacji mocy.
Chirurgia wspomagana robotem jest obecnie stosowana w kilku krajach do histerektomii. Konieczne są dodatkowe badania w celu określenia korzyści i ryzyka w porównaniu z konwencjonalną operacją laparoskopową.
Przegląd Cochrane z 2014 roku wykazał, że chirurgia wspomagana robotem może mieć podobny wskaźnik powikłań w porównaniu z konwencjonalną chirurgią laparoskopową. Ponadto istnieją dowody sugerujące, że chociaż operacja trwa dłużej, operacja wspomagana przez roboty może skutkować krótszym pobytem w szpitalu. Konieczne są dalsze badania w celu ustalenia, czy histerektomia wspomagana robotem jest korzystna dla osób z rakiem.
Nie udało się potwierdzić wcześniej zgłaszanych marginalnych zalet chirurgii wspomaganej robotem; tylko różnice w pobycie w szpitalu i kosztach pozostają statystycznie istotne. Ponadto wyrażono obawy dotyczące szeroko rozpowszechnionych wprowadzających w błąd twierdzeń marketingowych.
| Technika | Korzyści | Niedogodności |
|---|---|---|
| Histerektomia brzuszna |
|
|
| Histerektomia pochwy |
|
|
| Laparoskopowa histerektomia nadszyjkowa (histerektomia częściowa) |
|
|
| Histerektomia pochwy wspomagana laparoskopowo (LAVH) |
|
|
| Całkowita laparoskopowa histerektomia |
|
|
| Histerektomia laparoskopowa jednoportowa / mini histerektomia laparoskopowa |
|
|
| Histerektomia wspomagana robotem |
|
|
Zakres
Kanada
W Kanadzie liczba histerektomii w latach 2008-2009 wyniosła prawie 47 000. Krajowy wskaźnik dla tego samego okresu wynosił 338 na 100 000 mieszkańców, w porównaniu z 484 na 100 000 w 1997 r. Przyczyny histerektomii różniły się w zależności od tego, czy kobieta mieszkała w mieście, czy na wsi. Kobiety z miast zdecydowały się na histerektomię z powodu mięśniaków macicy , a kobiety ze wsi miały histerektomię głównie z powodu zaburzeń miesiączkowania .
Stany Zjednoczone
Histerektomia jest drugim najczęściej wykonywanym dużym zabiegiem chirurgicznym wśród kobiet w Stanach Zjednoczonych (pierwszym jest cięcie cesarskie). W latach 80. i 90. XX wieku statystyki te były źródłem niepokoju niektórych grup zajmujących się prawami konsumentów i zdziwienia wśród społeczności medycznej, a także doprowadziły do powstania grup rzeczników świadomego wyboru, takich jak Fundacja Zasobów i Usług Edukacyjnych Histerektomii (HERS) , założona przez Norę W. Coffey w 1982.
Według Narodowego Centrum Statystyk Zdrowia z 617 000 histerektomii przeprowadzonych w 2004 r. 73% obejmowało również chirurgiczne usunięcie jajników. Szacuje się, że obecnie w Stanach Zjednoczonych jest około 22 milionów kobiet, które przeszły tę procedurę. Prawie 68 procent wykonano w przypadku łagodnych stanów, takich jak endometrioza, nieregularne krwawienia i mięśniaki macicy. Takie wskaźniki, które są najwyższe w świecie uprzemysłowionym, doprowadziły do kontrowersji, że histerektomie są w dużej mierze wykonywane z nieuzasadnionych powodów. Nowsze dane sugerują, że liczba wykonywanych histerektomii spadła w każdym stanie w Stanach Zjednoczonych. W latach 2010-2013 wykonano o 12 procent mniej histerektomii, a rodzaje histerektomii miały bardziej minimalnie inwazyjny charakter, co znalazło odzwierciedlenie w 17-procentowym wzroście zabiegów laparoskopowych.
Zjednoczone Królestwo
W Wielkiej Brytanii 1 na 5 kobiet prawdopodobnie będzie miała histerektomię przed 60 rokiem życia, a jajniki usuwa się w około 20% histerektomii.
Niemcy
Liczba histerektomii w Niemczech jest stała od wielu lat. W 2006 roku wykonano 149 456 histerektomii. Dodatkowo, Spośród nich 126 743 (84,8%) z powodzeniem przyniosło korzyść pacjentowi bez żadnych incydentów. Kobiety w wieku od 40 do 49 lat stanowiły 50 procent histerektomii, a kobiety w wieku od 50 do 59 lat stanowiły 20 procent. W 2007 roku liczba histerektomii spadła do 138 164. W ostatnich latach na pierwszy plan wysunęła się technika histerektomii laparoskopowej lub wspomaganej laparoskopowo.
Dania
W Danii liczba histerektomii od lat 80. do 90. spadła o 38 procent. W 1988 roku na 100 000 kobiet przypadały 173 takie operacje, a do 1998 roku liczba ta spadła do 107. Odsetek histerektomii nadszyjkowych brzucha w tym samym okresie wzrósł z 7,5 do 41 procent. W sumie 67 096 kobiet przeszło histerektomię w tych latach.