Skok i fala
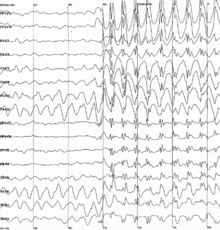
Spike-and-wave to wzorzec elektroencefalogramu ( EEG), zwykle obserwowany podczas napadów padaczkowych . Wyładowanie kolcowo-falowe to regularny, symetryczny, uogólniony wzór EEG obserwowany szczególnie podczas padaczki nieświadomości , znanej również jako padaczka „petit mal”. Podstawowe mechanizmy leżące u podstaw tych wzorców są złożone i obejmują część kory mózgowej , sieć wzgórzowo-korową i wewnętrzne mechanizmy neuronalne.
Pierwszy wzór kolców i fal został zarejestrowany na początku XX wieku przez Hansa Bergera . Wiele aspektów tego wzorca wciąż jest badanych i odkrywanych, a wciąż wiele aspektów jest niepewnych. Wzór kolców i fal jest najczęściej badany w przypadku padaczki nieświadomości, ale jest powszechny w kilku padaczkach, takich jak zespół Lennoxa-Gastauta (LGS) i zespół Ohtahary . Leki przeciwpadaczkowe (AED) są powszechnie przepisywane w leczeniu napadów padaczkowych, a nowe są odkrywane z mniejszą liczbą działań niepożądanych. Obecnie większość badań koncentruje się na pochodzeniu uogólnionego obustronnego wyładowania typu iglica i fala. Jedna z propozycji sugeruje, że pętla wzgórzowo-korowa (TC) jest zaangażowana w inicjujące oscylacje szczytowo-falowe. Chociaż istnieje kilka teorii, wykorzystanie modeli zwierzęcych dostarczyło nowych informacji na temat wyładowań szczytowo-falowych u ludzi.
Historia
Historia padaczki uogólnionej z napadami nieświadomości sięga XVIII wieku, jednak wynalazca elektroencefalogramu (EEG), Hans Berger , zarejestrował pierwszy zapis EEG napadu nieświadomości w latach 20. elektrofizjologia i fala. Jego pierwszy zapis ludzkiego EEG został wykonany w 1924 roku przy użyciu galwanometru, ale jego wyniki były bardzo prymitywne i wykazały małe, nieokreślone oscylacje. Kontynuował udoskonalanie swojej techniki i zwiększał czułość galwanometru, w którym zgromadził wiele zapisów EEG osób z zaburzeniami lub zaburzeniami mózgu i bez nich. Wśród przebadanych byli pacjenci z padaczką, demencją i guzami mózgu. Hans Berger opublikował swoje odkrycia w 1933 roku, jednak jego wyniki nie dały definitywnej charakterystyki ogólnego wzorca EEG obserwowanego podczas napadu padaczkowego. W 1935 roku FA Gibbs, H. Davis i WG Lennox przedstawili jasny opis wzorców skoków i fal EEG podczas napadu padaczkowego typu petit mal. Zapis wewnątrzkomórkowy przeprowadzony przez DA Pollena w 1964 roku ujawnił, że aspekt „kolców” tego zjawiska był związany z odpalaniem neuronów, a aspekt „falowy” był związany z hiperpolaryzacją.
Patofizjologia
Wzorzec kolców i fal obserwowany podczas napadu nieświadomości jest wynikiem obustronnego synchronicznego odpalania neuronów rozciągających się od kory nowej ( część kory mózgowej ) do wzgórza wzdłuż sieci wzgórzowo-korowej. „Kolec” EEG kompleksu iglica i fala odpowiada depolaryzacji potencjału błony neuronalnej, zwanej również napadowym przesunięciem depolaryzacyjnym (PDS). Początkowe zrozumienie mechanizmu PDS było takie, że był on spowodowany przez bardzo duży EPSP ( pobudzający potencjał postsynaptyczny ) przy braku hamowania synaptycznego, które przekazywało potencjały czynnościowe w neuronach poprzez wyzwalanie aktywacji kanałów bramkowanych napięciem. Kanały sodowe bramkowane napięciem powodują przejściowy prąd sodowy do komórki, który generuje potencjał czynnościowy . Kanały wapniowe bramkowane napięciem mają również pewien wpływ na depolaryzację komórki, ale efekt jest minimalny w porównaniu z kanałami sodowymi. Jednak rosnące stężenie wewnątrzkomórkowego wapnia prowadzi do większej aktywacji kanałów potasowych aktywowanych wapniem . Te kanały potasowe aktywowane wapniem, wraz z kanałami potasowymi bramkowanymi napięciem , przyczyniają się do repolaryzacji i hiperpolaryzacji błony. W napadzie padaczkowym występują okresy utrzymującej się depolaryzacji, które powodują ciąg potencjałów czynnościowych, po których następuje faza repolaryzacji i hiperpolaryzacji. Ciąg potencjałów czynnościowych tworzy fazę „igła”, a repolaryzację i hiperpolaryzację fazę „falową”.
Chociaż istnieją dowody na generowanie dużego EPSP, wiele badań wykazało, że hamowanie synaptyczne pozostaje funkcjonalne podczas generowania tego typu napadowych przesunięć depolaryzacyjnych. Wykazano również, że spadek aktywności hamującej nie wpływa na rozpalanie kory nowej. Dlatego teoria, że aktywność szczytowo-falowa jest spowodowana przez gigantyczny EPSP z powodu zmniejszenia lub braku IPSP ( hamujące potencjały postsynaptyczne ) nie jest akceptowany jako ogólny mechanizm aktywności epileptycznej. Wiele badań wykazało, że hamująca sygnalizacja postsynaptyczna jest w rzeczywistości zwiększona podczas tych ataków padaczkowych. Aktywacja postsynaptycznych receptorów GABA A prowadzi do wzrostu wewnątrzkomórkowego stężenia chlorków, co w sytuacjach niepadaczkowych prowadziłoby do IPSP. Jednak w przesunięciach depolaryzacyjnych związanych z napadami padaczkowymi dochodzi do znacznej aktywacji postsynaptycznego GABA A receptorów, co prowadzi do jeszcze większego stężenia wewnątrzkomórkowego stężenia chlorków. Ta zmiana gradientu stężenia jonów powoduje, że prąd hamujący GABA A przekracza potencjał odwrotny , co prowadzi do wypływu jonów chlorkowych. Prowadzi to do zmniejszenia amplitudy lub nawet odwrócenia polaryzacji IPSP.
, że metabotropowe receptory glutaminianu ( mGluR ) w sieci korowo-wzgórzowej odgrywają pewną rolę w generowaniu wyładowań kolcowo-falowych (SWD) związanych z padaczką nieświadomości. Różne podtypy receptorów mGlu odgrywają modulującą rolę w pobudzającej lub hamującej transmisji synaptycznej. Istnieją sprzeczne hipotezy dotyczące funkcji wielu receptorów mGlu w odniesieniu do napadów padaczkowych, jednak rola receptora mGlu4 jest niekwestionowana w generowaniu SWD, co pokazano na modelach zwierzęcych. W jednym badaniu myszy pozbawione receptorów mGlu4 wykazywały zakłócenie uwalniania glutaminianu i GABA w sieci wzgórzowo-korowej i były odporne na napady nieświadomości wywołane niskimi dawkami pentylenotetrazol . Inne badanie wykazało, że obustronne wstrzyknięcie antagonisty receptora mGlu4 do nRT ( jądra siatkowatego wzgórza ) normalnych myszy chroniło przed napadami wywołanymi pentylenotetrazolem. Również szczury WAG/Rij wykazują zwiększoną ekspresję receptorów mGlu4 w nRT w porównaniu z grupą kontrolną normalnych szczurów. Badania te pokazują, że wzrost ekspresji i/lub aktywności receptorów mGlu4 jest związany z wyładowaniami kolcowo-falowymi obserwowanymi w napadach nieświadomości. Ten związek między receptorami mGlur4 a SWD doprowadził do poszukiwania selektywnego antagonisty receptora mGlu4 (który będzie blokował te receptory) jako potencjalny nowy lek do leczenia padaczki nieświadomości.
Czynniki inicjujące
Wykorzystanie modeli zwierzęcych, takich jak koty, do badania wyładowań kolcowo-falowych dostarczyło przydatnych danych do badania padaczki u ludzi. Jedną z metod wywołania napadu u kota jest wstrzyknięcie penicyliny do obszaru korowego mózgu. Wyładowania kolcowo-falowe obserwowane w uogólnionej padaczce penicylinowej u kotów (FGPE) są bardzo podobne do wyładowań kolcowo-falowych podczas napadu nieświadomości u ludzi. Wykorzystanie szczurów było również powszechną metodą badania zjawiska kolców i fal. Genetic Absence Epilepsy Rats ze Strasburga (GAERS) i wsobne szczury Wistar Albino Glaxo z Rijswijk (WAG/Rij) to dwa główne szczepy szczurów, które wykorzystano w badaniach. Szczury z tych dwóch szczepów wykazują spontanicznie występujące napady nieświadomości, które składają się z typowej aktywności iglicy i fali obserwowanej w EEG. Modele genetyczne szczurów dostarczyły danych pokazujących, że ekspresja napadów nieświadomości obejmuje zarówno sieci wzgórzowe, jak i korowe. W obu modelach dane elektrofizjologiczne wykazały, że impulsy i fale są inicjowane w korze somatosensorycznej, a następnie szybko rozprzestrzeniają się do kory ruchowej i jąder wzgórza. Wykorzystując zapisy wewnątrzkomórkowe in vivo, stwierdzono w GAERS, że impulsy i fale są inicjowane w neuronach warstwy 5/6 kory somatosensorycznej. Te neurony wykazują charakterystyczną nadaktywność związaną z depolaryzacją błony. Sugeruje się, że prowadzą one odpalanie odległych komórek korowych podczas wyładowania padaczkowego.
Inny możliwy wzór inicjacji przetestowany na szczurach sugerował, że pętla wzgórzowo-korowa (TC) bierze udział w inicjowaniu oscylacji kolców i fal w pewnych warunkach. W tym badaniu przekaźnikowe i siatkowate neurony wzgórza szczurów z padaczką i bez padaczki były rejestrowane podwójnie zewnątrzkomórkowo i znakowane obokkomórkowo. Stwierdzono, że średnie oscylacje (5–9 Hz) u obu typów szczurów występują losowo w niezsynchronizowanym wzorze w neuronach przekaźnikowych i siatkowatych. Jednak u szczurów z padaczką zaobserwowano spontaniczne wyładowania kolczaste i falowe, gdy oscylacje medium zostały zsynchronizowane, co sugeruje zależność tych dwóch. Ponieważ jednak oscylacje o średnim zasięgu rozwijały się spontanicznie tylko w wyładowania kolczaste i falowe, wydaje się, że czynniki genetyczne również przyczyniają się do zapoczątkowania zsynchronizowanych oscylacji. Te czynniki genetyczne mogą przyczyniać się do oscylacji kolców i fal, zmniejszając próg potencjału czynnościowego w komórkach siatkowatych, czyniąc je bardziej pobudliwymi i potencjalnie łatwiejszymi do zainicjowania zsynchronizowanego odpalania. Inne badanie wykazało, że te średnie oscylacje doprowadziły do wyładowań szczytowo-falowych. Aktywność pierwotnych i wtórnych obszarów korowych, a także sąsiednich kory wyspowej rejestrowano za pomocą EEG i zastosowano stymulację elektryczną. Odkrycia tutaj pokazały, że po początku wyładowań szczytowo-falowych następowały oscylacje 5–9 Hz również w tych obszarach korowych.
Czynniki genetyczne/rozwojowe
Elongator Protein Complex 4 ( ELP4 ) został zidentyfikowany jako kluczowy składnik transkrypcji genów, o których wiadomo, że regulują cytoszkielet aktynowy , ruchliwość komórek i migrację neuronów. Badania nad ELP4 powiązano gen z fenotypem środkowo-skroniowego ostrego kolca . Postawiono hipotezy, że mutacja w niekodującym regionie ELP4 gen może zakłócać interakcję genów, w której pośredniczy elongo, szczególnie podczas etapów rozwojowych regionu korowego. Ta mutacja może być odpowiedzialna za predyspozycje do wyładowań kolcowo-falowych, a także innych zaburzeń neurorozwojowych.
Inne badanie wykazało, że glukoza może być również związana z występowaniem kolców i fal u myszy, które zawierały knock-in ludzkiej mutacji GABA(A) γ2(R43Q), o której wiadomo, że jest czynnikiem genetycznym zaangażowanym w przyczynę padaczki nieświadomości. Tym myszom ze skłonnością do napadów nieświadomości wstrzyknięto insulinę w celu obniżenia poziomu glukozy we krwi o 40%. Ta redukcja poziomu glukozy we krwi doprowadziła do podwojenia występowania aktywności skokowo-falowej. Podobnie jak w przypadku efektu insuliny, nocna głodówka, podczas której poziom glukozy we krwi spadł o 35%, również wykazywała to podwójne występowanie. Z tego modelu wynika, że niski poziom glukozy może być potencjalnym wyzwalaczem napadów nieświadomości i może być środowiskowym czynnikiem ryzyka dla ludzi.
Spike-and-wave w epilepsji
Padaczka nieświadomości
Wybuchy uogólnionych wyładowań typu iglica i fala trwające co najmniej dwie sekundy są uważane za napad nieświadomości . Napady nieświadomości to uogólnione napady padaczkowe, które można podzielić na dwa typy: typowe i nietypowe. Typowe i nietypowe napady nieświadomości wykazują dwa różne rodzaje wzorców kolców i fal. Typowe napady nieświadomości są opisywane przez uogólnione wzorce iglicy i fali na EEG z wyładowaniem 2,5 Hz lub większym. Charakteryzują się one wzrostem synchronizacji wyładowań w obwodach wzgórzowo-korowych. Mogą również charakteryzować się ostrym początkiem i zakończeniem napadu. Nietypowe napady nieświadomości występują częściej u dzieci z ciężką padaczką, które cierpią na wiele typów napadów. Widoczny tutaj wzór kolców i fal jest bardziej nieregularny niż uogólniony wzór, a także wydaje się wolniejszy. Ten nieregularny wzór jest spowodowany niesynchronicznymi wyładowaniami obwodów wzgórzowo-korowych. Początek i koniec tych nietypowych napadów nieświadomości wydaje się być mniej ostry niż w przypadku typowych napadów nieświadomości.
Zespół Lennoxa-Gastauta
Encefalopatie padaczkowe to grupa stanów powodujących pogorszenie funkcji czuciowych, poznawczych i motorycznych w wyniku stałej aktywności padaczkowej. Zespół Lennoxa-Gastauta (LGS) to encefalopatia padaczkowa wieku dziecięcego, charakteryzująca się uogólnionymi napadami padaczkowymi i powolną aktywnością fali szczytowej w stanie czuwania. LGS to połączenie atonicznych nieobecności, napadów tonicznych, pogorszenia funkcji poznawczych i powolnej aktywności fali szczytowej w EEG. Zespół ten zwykle wynika z ogniskowego, wieloogniskowego lub rozlanego uszkodzenia mózgu i można go podzielić na typ objawowy i kryptogenny. Pogorszenie funkcji poznawczych z aktywnością fali szczytowej o wysokiej częstotliwości dotyka większość pacjentów w wieku 2–9 lat z napadami uogólnionymi. Wiek zachorowania na LGS wynosi od 1 do 10 lat, od 2 do 6 lat w przypadkach objawowych i od 5 do 8 lat w przypadkach kryptogennych. Epizody mogą być wywołane modyfikacjami leczenia, które zwykle obejmują benzodiazepiny lub zmianą warunków życia.
syndrom Ohtahary
Zespół Ohtahary (OS), znany również jako wczesnodziecięca encefalopatia padaczkowa (EIEE) z wybuchem tłumienia (SB), jest najcięższą i najwcześniej rozwijającą się encefalopatią padaczkową u dzieci. Zespół ten charakteryzuje się na EEG impulsami wysokiego napięcia i wolnymi falami zmieszanymi z wieloogniskowymi skokami na przemian z prawie płaskimi fazami tłumienia. SB zacznie się stopniowo zmniejszać po 3 miesiącach i zaniknie po 6 miesiącach. OS przejdzie z wiekiem na zespół Westa lub LGS. Skurcze toniczne są głównymi napadami obserwowanymi w OS. W przeciwieństwie do LGS, wzór kolców i fal jest spójny zarówno w stanie czuwania, jak i snu. Objawy OS obejmują:
- Wady genetyczne
- Choroba mitochondrialna
- Defekty mitochondrialnego łańcucha oddechowego
- Wrodzone wady metabolizmu
- Encefalopatia glicynowa
- Wady korowe
- Asymetria mózgowa
- Anomalie dołu tylnego
- Agenezja ciał sutkowych
- Częste drobne napady uogólnione
- Ciężka i ciągła padaczkowa nieprawidłowość EEG
- Ciężkie rokowanie psychomotoryczne
Wzór kolców i fal podczas snu
W zespole ciągłych kolców i fal (CSWS), rzadkiej postaci padaczki związanej z wiekiem, dzieci w wieku od trzech do siedmiu lat wykazują ciągłe wyładowania igłowe i falowe podczas powolnego snu. Zaburzenie to stwierdza się w 0,2–0,5% wszystkich przypadków padaczki u dzieci. Wyładowania tego zaburzenia rzadko powodują napady nieświadomości, ale w CSWS stwierdzono upośledzenie ruchowe i regres neurofizjologiczny. Aktywność kolców i fal zajmuje około 85% snu bez szybkich ruchów gałek ocznych . Ten ciągły wzorzec podczas snu, podobnie jak inne aspekty aktywności kolców i fal, również nie jest w pełni zrozumiały. Postawiono jednak hipotezę, że sieć neuronów korowo-wzgórzowych, która jest zaangażowana w oscylujące wzorce snu, może zacząć funkcjonować jako patologiczne źródło wyładowań.
Znaczenie kliniczne
Nawrót po pojedynczym niesprowokowanym napadzie u dzieci wynosi około 50%, dlatego stosowanie leków przeciwpadaczkowych (AED) jest bardzo powszechne. AED mają na celu spowolnienie nadmiernego wyzwalania, związanego z wyładowaniami kolcowo-falowymi, na początku napadów. Mogą powodować poważne działania niepożądane leków, dlatego lekarze muszą być świadomi bezpieczeństwa i dopuszczalności każdego leku. Te niekorzystne skutki są głównym źródłem niepełnosprawności, zachorowalności i śmiertelności. Niektóre działania niepożądane, takie jak poważne skórne, hematologiczne i wątrobowych, zwykle wymagają odstawienia u dzieci i stanowią duże obciążenie dla kosztów opieki zdrowotnej.
Bromek został wprowadzony jako pierwszy lek przeciwpadaczkowy 150 lat temu. Ze względu na wyżej wymienione działania niepożądane bromek nie jest obecnie używany jako AED. Wczesne przerwanie leczenia miało miejsce zdecydowanie zbyt często i ostatecznie przyniosło negatywne skutki u kilku pacjentów. Obecne opcje leczenia obejmują fenytoinę , kwas walproinowy , etosuksymid i nowe leki przeciwpadaczkowe. W ciągu ostatnich 20 lat do publicznej wiadomości wprowadzono 15 nowych leków przeciwpadaczkowych o pozytywnych efektach. Te nowe leki przeciwpadaczkowe mają na celu poprawę bilansu kosztów i korzyści w leczeniu przeciwpadaczkowym, poprawę profili tolerancji i ograniczenie potencjalnych interakcji lekowych. Pomimo tych znacznych postępów, zawsze jest miejsce na ulepszenia, zwłaszcza w zakresie dostosowanego leczenia osób, które doświadczyły działań niepożądanych starszych AED.