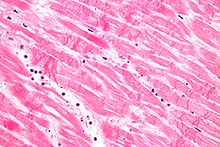
Martwica

Martwica (od starogreckiego νέκρωσις ( nékrōsis ) „ śmierć”) jest formą uszkodzenia komórek , która powoduje przedwczesną śmierć komórek w żywej tkance w wyniku autolizy . Martwica jest spowodowana czynnikami zewnętrznymi w stosunku do komórki lub tkanki, takimi jak infekcja lub uraz, które powodują nieuregulowane trawienie składników komórki. W przeciwieństwie do apoptozy jest naturalnie występującą zaprogramowaną i ukierunkowaną przyczyną śmierci komórkowej. Podczas gdy apoptoza często zapewnia korzystny wpływ na organizm, martwica jest prawie zawsze szkodliwa i może być śmiertelna.
Śmierć komórkowa spowodowana martwicą nie następuje po szlaku transdukcji sygnału apoptozy, ale aktywowane są różne receptory, co powoduje utratę integralności błony komórkowej i niekontrolowane uwalnianie produktów śmierci komórki do przestrzeni zewnątrzkomórkowej . To inicjuje w otaczającej tkance reakcję zapalną , która przyciąga leukocyty i pobliskie fagocyty , które eliminują martwe komórki na drodze fagocytozy . Jednak substancje uszkadzające drobnoustroje uwalniane przez leukocyty powodowałyby dodatkowe uszkodzenia otaczających tkanek. Ten nadmiar szkód ubocznych hamuje proces gojenia. Zatem nieleczona martwica powoduje nagromadzenie rozkładającej się martwej tkanki i resztek komórek w miejscu śmierci komórki lub w jego pobliżu. Klasycznym przykładem jest gangrena . Z tego powodu często konieczne jest chirurgiczne usunięcie martwiczej tkanki , procedura znana jako oczyszczenie rany . [ potrzebne źródło ]
Klasyfikacja
Oznaki strukturalne wskazujące na nieodwracalne uszkodzenie komórek i postęp martwicy obejmują gęste zlepianie i postępujące rozrywanie materiału genetycznego oraz rozrywanie błon komórkowych i organelli .
Wzorce morfologiczne
Istnieje sześć charakterystycznych morfologicznych wzorców martwicy:
- Martwica skrzepowa charakteryzuje się tworzeniem galaretowatej (żelopodobnej) substancji w martwych tkankach, w których zachowana jest architektura tkanki, i można ją obserwować pod mikroskopem świetlnym. Koagulacja następuje w wyniku denaturacji białka , powodując przekształcenie albuminy w stan zwarty i nieprzezroczysty. Ten wzór martwicy jest zwykle obserwowany w środowiskach niedotlenionych (o niskiej zawartości tlenu), takich jak zawał . Martwica skrzepowa występuje głównie w tkankach, takich jak nerki, serce i nadnercza. Ciężkie niedokrwienie najczęściej powoduje martwicę tej postaci.
- Martwica płynna (lub martwica kolekwatywna), w przeciwieństwie do martwicy skrzepowej, charakteryzuje się trawieniem martwych komórek w celu utworzenia lepkiej płynnej masy. Jest to typowe dla infekcji bakteryjnych, a czasem grzybiczych, ze względu na ich zdolność do stymulowania odpowiedzi zapalnej. Martwicza płynna masa jest często kremowożółta z powodu obecności martwych leukocytów i jest powszechnie znana jako ropa . Zawały niedotlenienia w mózgu przedstawiają się jako ten rodzaj martwicy, ponieważ mózg zawiera niewiele tkanki łącznej, ale duże ilości enzymów trawiennych i lipidów, a zatem komórki mogą być łatwo trawione przez własne enzymy.
- Martwicę zgorzelinową można uznać za rodzaj martwicy skrzepowej, która przypomina zmumifikowaną tkankę. Charakteryzuje się niedokrwieniem kończyn dolnych i przewodu pokarmowego. Jeśli dojdzie do nałożonej infekcji martwych tkanek, następuje upłynniona martwica (mokra gangrena).
- Martwicę serowatą można uznać za połączenie martwicy koagulacyjnej i upłynnionej, typowo wywoływanej przez prątki (np. gruźlicę ), grzyby i niektóre obce substancje. Tkanka martwicza jest biała i krucha , jak zbrylony ser. Martwe komórki rozpadają się, ale nie są całkowicie trawione, pozostawiając ziarniste cząstki. Badanie mikroskopowe pokazuje amorficzne ziarniste szczątki otoczone wyraźną granicą stanu zapalnego. Niektóre ziarniniaki zawierają ten wzór martwicy.
- Martwica tłuszczowa to wyspecjalizowana martwica tkanki tłuszczowej, będąca wynikiem działania aktywowanych lipaz na tkanki tłuszczowe, takie jak trzustka . W trzustce prowadzi do ostrego zapalenia trzustki , stanu, w którym enzymy trzustkowe wyciekają do jamy otrzewnej i upłynniają błonę poprzez rozszczepienie estrów triglicerydów na kwasy tłuszczowe w wyniku zmydlania tłuszczu . Wapń, magnez lub sód mogą wiązać się z tymi zmianami, tworząc kredowobiałą substancję. Złogi wapnia są mikroskopijnie charakterystyczne i mogą być wystarczająco duże, aby były widoczne w badaniach radiograficznych. Gołym okiem złogi wapnia wyglądają jak ziarniste białe plamki.
- Martwica fibrynoidowa jest szczególną postacią martwicy, zwykle spowodowaną uszkodzeniem naczyń o podłożu immunologicznym. Charakteryzuje się kompleksami antygenu i przeciwciał , zwanymi kompleksami immunologicznymi, odkładającymi się w ścianach tętnic wraz z fibryną .
Inne kliniczne klasyfikacje martwicy
- Istnieją również bardzo specyficzne formy martwicy, takie jak gangrena (termin używany w praktyce klinicznej w odniesieniu do kończyn z ciężkim niedotlenieniem), martwica gumowata (spowodowana infekcją krętkami ) i martwica krwotoczna (spowodowana zablokowaniem odpływu żylnego narządu lub tkanki) ).
- Niektóre ukąszenia pająków mogą prowadzić do martwicy. W Stanach Zjednoczonych tylko ukąszenia pająka pustelnika brunatnego (rodzaj Loxosceles ) niezawodnie przechodzą w martwicę. W innych krajach pająki tego samego rodzaju, takie jak chilijski pustelnik w Ameryce Południowej, również powodują martwicę. Twierdzenia, że żółte pająki workowe i pająki hobo posiadają nekrotyczny jad, nie zostały potwierdzone.
- U ślepych kretoszczurów (rodzaj Spalax ) proces martwicy zastępuje systematyczną apoptozę normalnie stosowaną w wielu organizmach. Warunki niskiego poziomu tlenu, takie jak te powszechne w norach ślepych kretoszczurów, zwykle powodują apoptozę komórek. W adaptacji do wyższej tendencji do śmierci komórek, ślepe kretoszczury wyewoluowały mutację w białku supresorowym guza p53 (który jest również stosowany u ludzi), aby zapobiec apoptozie komórek. Ludzie chorzy na raka mają podobne mutacje, a uważano, że ślepe kretoszczury są bardziej podatne na raka, ponieważ ich komórki nie mogą ulegać apoptozie. Jednak po określonym czasie (w ciągu 3 dni według badań przeprowadzonych na Uniwersytecie w Rochester) komórki ślepych kretoszczurów uwalniają interferon-beta (który układ odpornościowy zwykle wykorzystuje do zwalczania wirusów) w odpowiedzi na nadmierną proliferację komórek spowodowaną zahamowaniem apoptozy. W tym przypadku interferon-beta powoduje martwicę komórek, a mechanizm ten zabija również komórki nowotworowe u ślepych kretoszczurów. Z powodu mechanizmów tłumienia guza, takich jak ten, ślepe kretoszczury i inne spalacidy są odporne na raka.
Powoduje
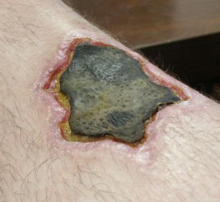
Martwica może wystąpić z powodu czynników zewnętrznych lub wewnętrznych.
Czynniki zewnętrzne
Czynniki zewnętrzne mogą obejmować uraz mechaniczny (fizyczne uszkodzenie ciała, które powoduje rozpad komórek), uszkodzenie naczyń krwionośnych (które może zakłócić dopływ krwi do powiązanych tkanek) i niedokrwienie . Efekty termiczne (ekstremalnie wysoka lub niska temperatura) mogą powodować martwicę z powodu rozerwania komórek. [ potrzebne źródło ]
W przypadku odmrożeń tworzą się kryształy, zwiększając ciśnienie pozostałej tkanki i płynu, powodując pęknięcie komórek. [ potrzebne źródło ] W ekstremalnych warunkach tkanki i komórki umierają w nieuregulowanym procesie niszczenia błon i cytozolu.
Czynniki wewnętrzne
Czynnikami wewnętrznymi powodującymi martwicę są: zaburzenia trofoneurotyczne (choroby, które powstają w wyniku wadliwego działania nerwów w części narządu, co skutkuje brakiem odżywiania); uszkodzenie i porażenie komórek nerwowych. Enzymy trzustkowe (lipazy) są główną przyczyną martwicy tkanki tłuszczowej.
Martwicę mogą aktywować składniki układu odpornościowego, takie jak układ dopełniacza ; toksyny bakteryjne ; aktywowane komórki NK ; i makrofagi otrzewnowe . Programy martwicy indukowanej przez patogeny w komórkach z barierami immunologicznymi ( błona śluzowa jelit ) mogą złagodzić inwazję patogenów przez powierzchnie dotknięte stanem zapalnym. Toksyny i patogeny mogą powodować martwicę; toksyny, takie jak jad węża, mogą hamować enzymy i powodować śmierć komórki. Nekrotyczne rany były również wynikiem użądleń Mandarynka Vespa .
patologiczne charakteryzują się niedostatecznym wydzielaniem cytokin . Tlenkowi azotu (NO) i reaktywnym formom tlenu (ROS) towarzyszy również intensywna nekrotyczna śmierć komórek. Klasycznym przykładem stanu martwiczego jest niedokrwienie , które prowadzi do drastycznego wyczerpania tlenu , glukozy i innych czynników troficznych oraz indukuje masową martwiczą śmierć komórek śródbłonka i nieproliferujących komórek otaczających tkanek (neuronów, kardiomiocytów, komórek nerkowych itp. ). Najnowsze badania cytologiczne dane wskazują, że śmierć martwicza występuje nie tylko podczas zdarzeń patologicznych, ale jest także składową niektórych procesów fizjologicznych .
Wywołana aktywacją śmierć pierwotnych limfocytów T i innych ważnych składników odpowiedzi immunologicznej jest niezależna od kaspazy i nekrotyczna pod względem morfologii; w związku z tym obecni badacze wykazali, że śmierć komórek martwiczych może wystąpić nie tylko podczas procesów patologicznych, ale także podczas normalnych procesów, takich jak odnowa tkanki, embriogeneza i odpowiedź immunologiczna.
Patogeneza
Ścieżki
Do niedawna uważano, że martwica jest procesem nieuregulowanym. Istnieją jednak dwie szerokie ścieżki, w których martwica może wystąpić w organizmie.
Pierwszy z tych dwóch szlaków początkowo obejmuje onkozę , w której dochodzi do pęcznienia komórek. Dotknięte komórki przechodzą następnie do pęcherzyków , po czym następuje pyknoza , w której zachodzi kurczenie się jądra. W końcowym etapie tego szlaku jądra komórkowe rozpuszczają się w cytoplazmie, co określa się jako kariolizę .
Druga ścieżka to wtórna forma martwicy, która pojawia się po apoptozie i pączkowaniu. W tych komórkowych zmianach martwicy jądro rozpada się na fragmenty (znane jako kariorrhexis ).
Zmiany histopatologiczne
Zmiany jądra w martwicy i cechy tej zmiany są określone przez sposób, w jaki rozkłada się jego DNA:
- Karyoliza : chromatyna jądra zanika z powodu utraty DNA w wyniku degradacji.
- Karyorrhexis : skurczone fragmenty jądra do całkowitego rozproszenia.
- Pyknoza : jądro kurczy się, a chromatyna ulega kondensacji.
Inne typowe zmiany komórkowe w martwicy obejmują:
- Hipereozynofilia cytoplazmatyczna na próbkach z barwnikiem H&E . Jest postrzegana jako ciemniejsza plama cytoplazmy .
- Błona komórkowa wydaje się nieciągła, gdy ogląda się ją pod mikroskopem elektronowym . Ta nieciągła błona jest spowodowana pęcherzykami komórkowymi i utratą mikrokosmków .
W większej skali histologicznej pseudopalisady (fałszywe palisady ) to strefy hiperkomórkowe, które zwykle otaczają martwiczą tkankę. Pseudopalisująca martwica wskazuje na agresywny guz.
Leczenie
Istnieje wiele przyczyn martwicy i jako takie leczenie opiera się na tym, jak doszło do martwicy. Leczenie martwicy zwykle obejmuje dwa różne procesy: Zwykle przyczyna martwicy musi zostać wyleczona, zanim będzie można zająć się samą martwą tkanką. [ potrzebne źródło ]
- Oczyszczanie , odnoszące się do usuwania martwej tkanki metodami chirurgicznymi lub niechirurgicznymi, jest standardową terapią martwicy. W zależności od ciężkości martwicy, może to obejmować usunięcie małych płatów skóry do całkowitej amputacji dotkniętych kończyn lub narządów. Chemiczne usuwanie martwiczej tkanki to kolejna opcja, w której enzymatyczne środki oczyszczające, sklasyfikowane jako proteolityczne , fibrynolityczne lub kolagenazy , są używane do celowania w różne składniki martwej tkanki. W wybranych przypadkach specjalna terapia robakami przy użyciu Lucilia sericata larwy zostały wykorzystane do usunięcia martwiczej tkanki i infekcji.
- W przypadku niedokrwienia , w tym zawału mięśnia sercowego , ograniczenie dopływu krwi do tkanek powoduje niedotlenienie i tworzenie reaktywnych form tlenu (ROS), które reagują z białkami i błonami i uszkadzają je. W celu usunięcia ROS można zastosować kuracje przeciwutleniające .
- Rany spowodowane czynnikami fizycznymi, w tym urazami fizycznymi i oparzeniami chemicznymi , można leczyć antybiotykami i lekami przeciwzapalnymi , aby zapobiec infekcjom bakteryjnym i stanom zapalnym. Utrzymywanie rany w czystości przed infekcją zapobiega również martwicy.
- Czynniki chemiczne i toksyczne (np. leki farmaceutyczne, kwasy, zasady) wchodzą w reakcję ze skórą prowadząc do utraty skóry i ostatecznie do martwicy. Leczenie obejmuje identyfikację i odstawienie czynnika szkodliwego, a następnie leczenie rany, w tym zapobieganie infekcji i ewentualnie zastosowanie terapii immunosupresyjnych , takich jak leki przeciwzapalne lub immunosupresyjne. W przykładzie ukąszenia węża , użycie środka przeciwjadowego powstrzymuje rozprzestrzenianie się toksyn, podczas gdy przyjmowanie antybiotyków utrudnia infekcję.
Nawet po ustaniu pierwotnej przyczyny martwicy tkanka martwicza pozostanie w ciele. Odpowiedź immunologiczna organizmu na apoptozę, która obejmuje automatyczny rozkład i recykling materiału komórkowego, nie jest wyzwalana przez nekrotyczną śmierć komórki z powodu wyłączenia szlaku apoptozy.
W roślinach
Jeśli występuje niedobór wapnia, pektyna nie może być syntetyzowana, a zatem ściany komórkowe nie mogą być związane, a tym samym stanowią przeszkodę dla merystemów. Doprowadzi to do martwicy wierzchołków łodyg i korzeni oraz krawędzi liści. Arabidopsis thaliana może wystąpić martwica tkanki spowodowana patogenami roślinnymi. [ potrzebne źródło ]
Kaktusy, takie jak Saguaro i Cardon na pustyni Sonora, regularnie doświadczają powstawania nekrotycznych plam; gatunek muchówek zwany Drosophila mettleri opracował system detoksykacji p450, aby umożliwić mu wykorzystanie wydzielin uwalnianych w tych łatach zarówno do gniazdowania, jak i karmienia larw. [ potrzebne źródło ]
Zobacz też
Linki zewnętrzne
- Życie na szybkim pasie: zagadka toksykologii nr 018
- Towarzystwo Medycyny Podmorskiej i Hiperbarycznej. „Martwicze infekcje tkanek miękkich” . Zarchiwizowane od oryginału w dniu 5 lipca 2008 r . . Źródło 25 lipca 2008 r .
- Wtórna martwica neutrofili