Rumień wędrujący
 | |
| Rumień wędrujący | |
|---|---|
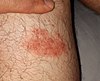
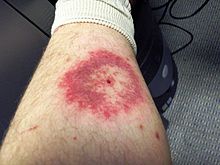
| Rumień wędrujący to rozszerzająca się wysypka , która jest początkowym objawem około 80% infekcji z Lyme. Wysypka może wyglądać jak strzał w dziesiątkę, jak pokazano na zdjęciu, w około 80% przypadków w Europie i 20% przypadków w USA. | |
| Specjalność |
Choroba zakaźna |
Rumień wędrujący lub rumień przewlekły wędrujący to rozszerzająca się wysypka często obserwowana we wczesnym stadium boreliozy i może również (ale rzadziej) być spowodowana przez południową chorobę wysypkową związaną z kleszczami (STARI). Może pojawić się w dowolnym miejscu od jednego dnia do jednego miesiąca po ukąszeniu przez kleszcza . Ta wysypka nie jest reakcją alergiczną na ukąszenie, ale raczej rzeczywistą infekcję skóry przez jeden z gatunków bakterii Lyme z rodzaju Borrelia . Nazwa wysypki pochodzi z nowej łaciny i oznacza „migrujące zaczerwienienie”.
Borelioza
„Rythema migrans jest jedyną manifestacją boreliozy w Stanach Zjednoczonych, która jest wystarczająco charakterystyczna, aby umożliwić diagnozę kliniczną przy braku potwierdzenia laboratoryjnego”. Często, choć nie zawsze, wzmianki o zmianie docelowej (zmianie w dziesiątkę) mówią o rumieniu wędrującym. Jednak wygląd rumienia wędrującego może się znacznie różnić: podczas gdy niektóre wyglądają jak strzał w dziesiątkę, w Stanach Zjednoczonych większość jest równomiernie czerwona lub niebieskawa, bez centralnej lub pierścieniowej prześwity. Mniejszość pacjentów nigdy nie ma wysypki. Ponieważ borelioza może w ciągu kilku tygodni spowodować długotrwałe powikłania neurologiczne, osoby z wysypką i niedawną historią aktywności na świeżym powietrzu, gdzie borelioza jest powszechna, powinny zgłosić się do lekarza w celu postawienia diagnozy.
Prezentacja
Początkowym objawem około 80% infekcji boreliozą jest rumień wędrujący (EM) w miejscu ukąszenia przez kleszcza, często w pobliżu fałdów skórnych, takich jak pachy , pachwiny lub tył kolana , na tułowiu , pod paskami odzieży lub we włosach, uchu lub szyi dzieci. Większość osób zarażonych nie pamięta kleszcza ani ukąszenia. Wysypka EM pojawia się zwykle po jednym lub dwóch tygodniach (zakres 3–32 dni) po ukąszeniu. Najbardziej charakterystycznymi cechami wysypki EM są szybkość i stopień rozszerzania się, odpowiednio 2–3 cm dziennie i do średnicy 5–70 cm (50% osiąga ponad 16 cm). Wysypka jest zwykle okrągła lub owalna, czerwona lub niebieskawa i może mieć uniesiony lub ciemniejszy środek. W około 79% przypadków w Europie, ale tylko w 19% przypadków na endemicznych obszarach Stanów Zjednoczonych, wysypka stopniowo ustępuje od środka w kierunku brzegów, prawdopodobnie tworząc wzór „strzału w dziesiątkę”. Wysypka może być ciepła, ale zwykle nie swędzi, rzadko jest tkliwa lub bolesna, a jeśli nie jest leczona, ustępuje do czterech tygodni.
Wysypce EM często towarzyszą objawy choroby wirusopodobnej, w tym zmęczenie, ból głowy, bóle ciała, gorączka i dreszcze, ale zwykle nie występują nudności ani problemy z górnymi drogami oddechowymi. Objawy te mogą również pojawić się bez wysypki lub utrzymywać się po ustąpieniu wysypki. Lyme może przejść do późniejszych etapów bez tych objawów lub wysypki.
Osoba z bezobjawową wysypką EM może łatwo przegapić jej znaczenie. Jednakże, jeśli początkowa wysypka EM nie jest leczona, infekcja może rozprzestrzeniać się przez układ limfatyczny lub krew. W ciągu dni lub tygodni dodatkowe wysypki EM, zwykle mniejsze, mogą pojawić się w innych miejscach lub infekcja może spowodować poważniejsze komplikacje w układzie nerwowym, sercu lub stawach.
Choroba wysypkowa związana z kleszczami południowymi
Południowa choroba wysypkowa związana z kleszczami (STARI) powoduje podobny wzór wysypki, chociaż rozwija się szybciej i jest mniejsza. Ten rumień jest czasami nazywany rumieniem wędrującym lub EM. Powiązany czynnik zakaźny nie został określony. Leczenie antybiotykami szybko eliminuje chorobę.
Leczenie
Zarówno boreliozę, jak i STARI można leczyć antybiotykami , zwłaszcza doksycykliną .
Historia
Na spotkaniu Szwedzkiego Towarzystwa Dermatologicznego w 1909 roku Arvid Afzelius po raz pierwszy przedstawił badania dotyczące rozszerzającej się, podobnej do pierścienia zmiany, którą zaobserwował. Afzelius opublikował swoją pracę 12 lat później i spekulował, że wysypka pochodziła z ukąszenia kleszcza Ixodes , w wielu przypadkach objawy i oznaki meningityczne oraz że dotyczyło to obu płci. Ta wysypka była znana jako rumień przewlekły migrans, wysypka skórna występująca we wczesnym stadium boreliozy.
W latach dwudziestych XX wieku francuscy lekarze Garin i Bujadoux opisali pacjenta z zapaleniem opon mózgowo-rdzeniowych, bolesnym zapaleniem korzonków czuciowych i rumieniem wędrującym po ukąszeniu kleszcza i postulowali, że objawy były spowodowane infekcją krętkową . W latach czterdziestych XX wieku niemiecki neurolog Alfred Bannwarth opisał kilka przypadków przewlekłego limfocytowego zapalenia opon mózgowo-rdzeniowych i zapalenia wielokorzeniowego , z których niektórym towarzyszyły rumieniowe zmiany skórne. [ potrzebne źródło ]