Rozwój leków
|
|
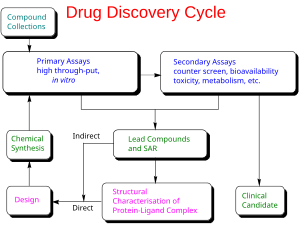
Rozwój leku to proces wprowadzania nowego leku farmaceutycznego na rynek po zidentyfikowaniu wiodącego związku w procesie odkrywania leku . Obejmuje to badania przedkliniczne na mikroorganizmach i zwierzętach, składanie wniosków o status regulacyjny , na przykład za pośrednictwem Amerykańskiej Agencji ds. wprowadzić lek na rynek. Cały proces – od koncepcji, przez badania przedkliniczne w laboratorium, do opracowania badań klinicznych, w tym badań fazy I–III – do zatwierdzenia szczepionki lub leku, zwykle trwa ponad dekadę.
Rozwój nowej jednostki chemicznej
Ogólnie rzecz biorąc, proces opracowywania leków można podzielić na prace przedkliniczne i kliniczne.
Przedkliniczne
Nowe jednostki chemiczne (NCE, znane również jako nowe jednostki molekularne lub NME) to związki powstające w procesie odkrywania leków . Mają one obiecującą aktywność przeciwko określonemu celowi biologicznemu, który jest ważny w chorobie. Jednak niewiele wiadomo na temat bezpieczeństwa, toksyczności , farmakokinetyki i metabolizmu tego NCE u ludzi. Zadaniem rozwoju leku jest ocena wszystkich tych parametrów przed badaniami klinicznymi na ludziach. Kolejnym głównym celem opracowywania leków jest zalecenie dawki i harmonogramu pierwszego zastosowania w badaniu klinicznym na ludziach („ first-in-human ” [FIH] lub First Human Dose [FHD], wcześniej znany również jako „first-in-in-in-human” -człowiek" [FIM]).
Ponadto opracowywanie leków musi określać właściwości fizykochemiczne NCE: jego skład chemiczny, stabilność i rozpuszczalność. Producenci muszą zoptymalizować proces, którego używają do wytworzenia substancji chemicznej, aby mogli zwiększyć skalę od chemika medycznego produkującego miligramy do produkcji w skali kilograma i tony . Następnie badają produkt pod kątem przydatności do pakowania w postaci kapsułek , tabletek , aerozolu, preparatów do wstrzykiwania domięśniowego, do wstrzykiwania podskórnego lub preparatów dożylnych . Razem te procesy są znane w rozwoju przedklinicznym i klinicznym jako chemia, wytwarzanie i kontrola (CMC).
Wiele aspektów opracowywania leków koncentruje się na spełnieniu wymagań regulacyjnych dotyczących nowego zastosowania leku . Na ogół obejmują one szereg testów zaprojektowanych w celu określenia głównych toksyczności nowego związku przed pierwszym zastosowaniem u ludzi. Prawnym wymogiem jest przeprowadzenie oceny toksyczności głównych narządów (wpływ na serce i płuca, mózg, nerki, wątrobę i układ pokarmowy), a także wpływu na inne części ciała, na które lek może mieć wpływ ( np. skórę, jeśli nowy lek ma być podawany na skórę lub przez skórę). Takie wstępne testy są przeprowadzane przy użyciu in vitro (np. z wyizolowanymi komórkami), ale w wielu testach można wykorzystywać jedynie zwierzęta doświadczalne, aby wykazać złożoną zależność między metabolizmem i narażeniem na lek a toksycznością.
Informacje są zbierane z tych badań przedklinicznych, a także informacje o CMC i przekazywane organom regulacyjnym (w USA do FDA ) jako wniosek o rejestrację nowego leku (ang. Investigational New Drug , IND). Jeśli IND zostanie zatwierdzony, rozwój przechodzi do fazy klinicznej.
Faza kliniczna
Badania kliniczne obejmują trzy lub cztery etapy:
- Badania fazy I, zwykle na zdrowych ochotnikach, określają bezpieczeństwo i dawkowanie.
- Badania fazy II są wykorzystywane do uzyskania wstępnego odczytu skuteczności i dalszego zbadania bezpieczeństwa u niewielkiej liczby pacjentów cierpiących na chorobę, której dotyczy NCE.
- Badania fazy III to duże, kluczowe badania mające na celu określenie bezpieczeństwa i skuteczności u wystarczająco dużej liczby pacjentów z chorobą docelową. Jeśli bezpieczeństwo i skuteczność zostaną odpowiednio udowodnione, badania kliniczne mogą zostać zatrzymane na tym etapie, a NCE przechodzi do aplikacji nowego leku (NDA).
- Badania fazy IV to badania porejestracyjne, które czasami są warunkiem dołączanym przez FDA, zwanymi również badaniami nadzoru po wprowadzeniu do obrotu.
Proces definiowania właściwości leku nie kończy się, gdy NCE przejdzie do badań klinicznych na ludziach. Oprócz testów wymaganych do wprowadzenia nowej szczepionki lub leku przeciwwirusowego po raz pierwszy do kliniki, producenci muszą zapewnić, że wszelkie długoterminowe lub przewlekłe toksyczności są dobrze określone, w tym wpływ na układy, które nie były wcześniej monitorowane (płodność, reprodukcja, układ odpornościowy, m.in.).
Jeśli kandydat na szczepionkę lub związek przeciwwirusowy wyłoni się z tych testów z akceptowalną toksycznością i profilem bezpieczeństwa, a producent może dodatkowo wykazać, że ma on pożądany efekt w badaniach klinicznych, wówczas portfolio dowodów NCE może zostać przedłożone do zatwierdzenia do obrotu w różnych krajach gdzie producent planuje go sprzedawać. W Stanach Zjednoczonych proces ten nazywa się „ wnioskiem o nowy lek ” lub NDA.
Większość nowych kandydatów na leki (NCE) zawodzi podczas opracowywania leku, ponieważ mają niedopuszczalną toksyczność lub po prostu nie wykazują skuteczności w docelowej chorobie, jak wykazano w badaniach klinicznych fazy II-III. Krytyczne przeglądy programów opracowywania leków wskazują, że badania kliniczne fazy II–III kończą się niepowodzeniem głównie z powodu nieznanych toksycznych skutków ubocznych (50% niepowodzeń badań kardiologicznych fazy II ) oraz z powodu nieodpowiedniego finansowania, słabości projektu badania lub złego wykonania badania.
Badanie obejmujące badania kliniczne w latach 1980-90 wykazało, że tylko 21,5% kandydatów na leki, które rozpoczęły badania fazy I, zostało ostatecznie dopuszczonych do obrotu. W latach 2006–2015 wskaźnik powodzenia uzyskiwania zgody od fazy I do udanych badań fazy III wynosił średnio poniżej 10%, a 16% w przypadku szczepionek. Wysokie wskaźniki niepowodzeń związane z rozwojem farmaceutycznym określane są jako „wskaźnik ścierania się”, wymagający decyzji na wczesnych etapach opracowywania leku, aby „zabić” projekty wcześnie, aby uniknąć kosztownych niepowodzeń.
Koszt
W jednym z badań z 2010 r. oszacowano, że zarówno skapitalizowane, jak i bieżące koszty wprowadzenia jednego nowego leku na rynek wyniosły odpowiednio około 1,8 miliarda USD i 870 milionów USD. Średni szacunkowy koszt badań nad 10 lekami przeciwnowotworowymi w latach 2015–2016 wyniósł 648 mln USD. W 2017 roku średni koszt kluczowego badania we wszystkich wskazaniach klinicznych wyniósł 19 milionów dolarów.
Średni koszt (2013 dolarów) każdego etapu badań klinicznych wyniósł 25 mln USD za badanie I fazy dotyczące bezpieczeństwa, 59 mln USD za randomizowane, kontrolowane badanie skuteczności II fazy i 255 mln USD za kluczowe badanie III fazy mające wykazać równoważność lub wyższość do istniejącego zatwierdzonego leku, prawdopodobnie nawet do 345 milionów dolarów. Średni koszt przeprowadzenia kluczowego badania fazy III w latach 2015–2016 na kandydacie na lek na chorobę zakaźną wyniósł 22 miliony dolarów.
Pełny koszt wprowadzenia nowego leku (tj. nowej substancji chemicznej ) na rynek – od odkrycia przez badania kliniczne do zatwierdzenia – jest złożony i kontrowersyjny. W przeglądzie z 2016 roku obejmującym 106 kandydatów na leki ocenianych w badaniach klinicznych, całkowite nakłady inwestycyjne poniesione przez producenta, którego lek został zatwierdzony w wyniku udanych badań fazy III, wyniosły 2,6 miliarda dolarów (w dolarach z 2013 roku), co stanowi kwotę rosnącą w tempie 8,5% rocznie. W latach 2003–2013 w przypadku firm, które zatwierdziły 8–13 leków, koszt jednego leku mógł wzrosnąć nawet do 5,5 miliarda USD, głównie ze względu na międzynarodową ekspansję geograficzną w zakresie marketingu i bieżące koszty badań fazy IV w celu ciągłego nadzoru bezpieczeństwa .
Alternatywy dla opracowywania leków konwencjonalnych mają na celu współpracę uniwersytetów, rządów i przemysłu farmaceutycznego oraz optymalizację zasobów. Przykładem wspólnej inicjatywy opracowywania leków jest COVID Moonshot , międzynarodowy projekt otwartej nauki rozpoczęty w marcu 2020 r., którego celem jest opracowanie nieopatentowanego doustnego leku przeciwwirusowego do leczenia SARS-CoV-2 .
Wycena
Charakter projektu rozwoju leku charakteryzuje się wysokimi wskaźnikami wycofywania , dużymi nakładami kapitałowymi i długimi terminami. To sprawia, że wycena takich projektów i spółek jest trudnym zadaniem. Nie wszystkie metody wyceny radzą sobie z tymi szczegółami. Najczęściej stosowanymi metodami wyceny są skorygowana o ryzyko wartość bieżąca netto (rNPV), drzewa decyzyjne , opcje rzeczywiste lub instrumenty porównawcze .
Najważniejszymi nośnikami wartości są koszt kapitału lub zastosowana stopa dyskontowa, atrybuty fazy , takie jak czas trwania, wskaźniki sukcesu i koszty, oraz prognozowana sprzedaż, w tym koszt towarów oraz wydatki na marketing i sprzedaż. Mniej obiektywne aspekty, takie jak jakość zarządzania czy nowość technologii, powinny znaleźć odzwierciedlenie w przepływów pieniężnych .
Wskaźnik sukcesu
Kandydaci na nowy lek do leczenia choroby mogą teoretycznie obejmować od 5 000 do 10 000 związków chemicznych. Średnio około 250 z nich jest wystarczająco obiecujących do dalszej oceny przy użyciu testów laboratoryjnych, myszy i innych zwierząt testowych. Zazwyczaj około dziesięciu z nich kwalifikuje się do testów na ludziach. Badanie przeprowadzone przez Tufts Center for the Study of Drug Development obejmujące lata 80. i 90. wykazało, że tylko 21,5 procent leków, które rozpoczęły badania fazy I, zostało ostatecznie dopuszczonych do obrotu. W latach 2006-2015 wskaźnik sukcesu wyniósł 9,6%. Wysokie wskaźniki awaryjności związane z rozwojem farmaceutycznym określa się jako problem „wskaźnika ścierania”. Ostrożne podejmowanie decyzji podczas opracowywania leku jest niezbędne, aby uniknąć kosztownych niepowodzeń. W wielu przypadkach inteligentny program i projekt badania klinicznego mogą zapobiec wynikom fałszywie ujemnym. Dobrze zaprojektowane badania mające na celu ustalenie dawki i porównania zarówno z grupą otrzymującą placebo, jak i grupę leczenia o złotym standardzie odgrywają główną rolę w uzyskiwaniu wiarygodnych danych.
Inicjatywy komputerowe
Nowatorskie inicjatywy obejmują partnerstwo między organizacjami rządowymi a przemysłem, takie jak European Innovative Medicines Initiative . Amerykańska Agencja ds. Żywności i Leków utworzyła „Critical Path Initiative” w celu zwiększenia innowacyjności w opracowywaniu leków oraz nazwę Breakthrough Therapy w celu przyspieszenia rozwoju i przeglądu przepisów kandydujących leków, w przypadku których wstępne dowody kliniczne wskazują, że kandydat na lek może znacznie poprawić terapię poważnego nieład.
W marcu 2020 r. Departament Energii Stanów Zjednoczonych , Narodowa Fundacja Nauki , NASA , przemysł i dziewięć uniwersytetów połączyły zasoby, aby uzyskać dostęp do superkomputerów IBM , w połączeniu z zasobami przetwarzania w chmurze Hewlett Packard Enterprise , Amazon , Microsoft i Google , w celu odkrywania leków . Konsorcjum COVID-19 High Performance Computing ma również na celu prognozowanie rozprzestrzeniania się choroby, modelowanie możliwych szczepionek i badanie tysięcy związków chemicznych w celu zaprojektowania szczepionki lub terapii COVID-19. Rozpoczęło się partnerstwo OpenPandemics - COVID-19 między Scripps Research a IBM's World Community Grid . Partnerstwo to rozproszony projekt obliczeniowy, który „automatycznie przeprowadzi symulowany eksperyment w tle [podłączonych domowych komputerów PC], który pomoże przewidzieć skuteczność określonego związku chemicznego jako możliwego leczenia COVID-19”.
Zobacz też
- Rada Międzynarodowych Organizacji Nauk Medycznych
- Projekt leku
- Zmiana położenia leku
- Inżynieria farmaceutyczna
- Produkcja farmaceutyczna
- Lek generyczny
- Międzynarodowa konferencja na temat harmonizacji wymagań technicznych dotyczących rejestracji środków farmaceutycznych do użytku u ludzi , konsensus między amerykańską Agencją ds. Żywności i Leków (FDA), UE i Japonią .
- Lista firm farmaceutycznych