Złamanie nadkłykciowe kości ramiennej
 | |
| Złamanie nadkłykciowe kości ramiennej | |
|---|---|
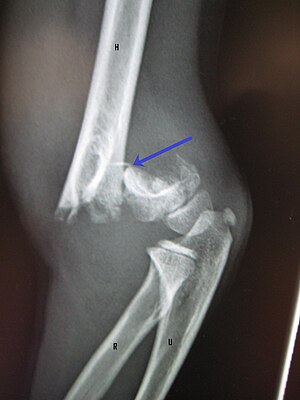
| Zdjęcie rentgenowskie łokcia przedstawiające przemieszczone złamanie nadkłykciowe u małego dziecka | |
| Specjalność | Ortopedyczny |
Złamanie nadkłykciowe kości ramiennej to złamanie dystalnej kości ramiennej tuż nad stawem łokciowym. Złamanie jest zwykle poprzeczne lub skośne, powyżej kłykcia przyśrodkowego i bocznego oraz nadkłykcia . Ten wzór złamania jest stosunkowo rzadki u dorosłych, ale jest najczęstszym rodzajem złamania łokcia u dzieci. U dzieci wiele z tych złamań jest nieprzemieszczonych i można je leczyć za pomocą opatrunku gipsowego. Niektóre są kątowane lub przemieszczone i najlepiej leczyć je chirurgicznie. U dzieci większość tych złamań można skutecznie leczyć, oczekując pełnego wyzdrowienia. Niektóre z tych urazów mogą być skomplikowane przez słabe gojenie lub związane z nimi uszkodzenia naczyń krwionośnych lub nerwów z poważnymi powikłaniami.
Symptomy i objawy
Dziecko będzie skarżyło się na ból i obrzęk nad łokciem bezpośrednio po urazie z utratą funkcji zajętej kończyny górnej. Późny początek bólu (kilka godzin po urazie) może być spowodowany niedokrwieniem mięśnia (zmniejszony dopływ tlenu). Może to prowadzić do utraty funkcji mięśni.
Ważne jest, aby sprawdzić żywotność uszkodzonej kończyny po urazie. Parametry kliniczne, takie jak temperatura kończyn (ciepła lub zimna), czas nawrotu naczyń włosowatych , saturacja chorej kończyny, obecność tętna dystalnego (tętno promieniowe i łokciowe), ocena nerwów obwodowych (promieniowego, pośrodkowego, łokciowego) oraz wszelkie rany, które wskazywałyby na otwarte złamanie . USG Dopplera należy wykonać w celu ustalenia przepływu krwi w chorej kończynie, jeśli tętna dystalnego nie można wyczuć palpacyjnie. Gałąź międzykostna przednia nerwu pośrodkowego najczęściej ulega uszkodzeniu w wyniku przemieszczenia tylno-bocznego dystalnej kości ramiennej w wyniku przemieszczenia proksymalnego fragmentu w kierunku przednio-przyśrodkowym. Świadczy o tym słabość ręki ze słabym znakiem „OK” w badaniu przedmiotowym (nie można wykonać znaku „OK”, zamiast tego wykonuje się chwyt cęgowy). Nerw promieniowy zostałby uszkodzony, gdyby dalsza kość ramienna została przemieszczona w kierunku tylno-przyśrodkowym. Dzieje się tak, ponieważ proksymalny fragment zostanie przesunięty w kierunku przednio-bocznym. Nerw łokciowy jest najczęściej uszkodzony w urazie typu zgięciowego, ponieważ przechodzi przez łokieć poniżej kłykcia przyśrodkowego kości ramiennej.
Pofałdowanie, wgłębienie lub wybroczyny na skórze tuż przed dystalną kością ramienną jest oznaką trudnej repozycji, ponieważ proksymalny fragment mógł już przeniknąć do mięśnia ramiennego i podskórnej warstwy skóry.
Komplikacje
przykurcz Volkmanna
Obrzęk i uszkodzenie naczyń po złamaniu może prowadzić do rozwoju zespołu przedziału międzykręgowego, który prowadzi do długotrwałych powikłań przykurczu Volkmanna (utrwalone zgięcie łokcia, pronacja przedramienia, zgięcie w nadgarstku, wyprost stawu śródręczno- paliczkowego ). Dlatego wczesna redukcja chirurgiczna jest wskazana, aby zapobiec tego typu powikłaniom.
malunion
Dalsza część kości ramiennej rośnie powoli po złamaniu (odpowiada tylko za 10 do 20% podłużnego wzrostu kości ramiennej), dlatego istnieje wysoki wskaźnik złego zrostu, jeśli złamanie nadkłykciowe nie zostanie odpowiednio skorygowane. Takie nieprawidłowe zespolenie może skutkować deformacją łokcia szpotawego . [ potrzebne źródło ]
Mechanizm
Złamania nadkłykciowe kości ramiennej typu wyprostnego zwykle wynikają z upadku na wyciągniętą rękę, co zwykle prowadzi do wymuszonego przeprostu łokcia. Kość łokciowa działa jak punkt podparcia, który skupia nacisk na dalszej kości ramiennej (obszar nadkłykciowy), predysponując dalszą część kości ramiennej do złamania. Obszar nadkłykciowy ulega przebudowie w wieku od 6 do 7 lat, przez co obszar ten jest cienki i podatny na złamania. Ważne tętnice i nerwy ( nerw pośrodkowy , nerw promieniowy , tętnica ramienna i nerw łokciowy ) ) znajdują się w okolicy nadkłykciowej i mogą powodować powikłania w przypadku uszkodzenia tych struktur. Najbardziej narażoną na uszkodzenia strukturą jest nerw pośrodkowy. Tymczasem złamanie nadkłykciowe kości ramiennej typu zgięciowego jest mniej powszechne. Występuje poprzez upadek na czubek łokcia lub upadek z ręką wykręconą za plecami. Powoduje to przemieszczenie do przodu bliższego odcinka kości ramiennej.
Diagnoza
- W okolicy łokcia występuje ból i obrzęk. Krwawienie w miejscu złamania skutkuje dużym wysiękiem w stawie łokciowym. [ potrzebne źródło ]
- W zależności od przemieszczenia złamania może dojść do deformacji. W przypadku poważnego przemieszczenia może dojść do dołka przedniego z proksymalnego końca kości uwięzionego w mięśniu dwugłowym.
- Skóra jest zwykle nienaruszona. Jeśli istnieje rana szarpana, która komunikuje się z miejscem złamania, jest to złamanie otwarte, co zwiększa ryzyko infekcji. W przypadku złamań ze znacznym przemieszczeniem koniec kości może zostać uwięziony w mięśniu dwugłowym, co powoduje napięcie powodujące wgniecenie w skórze, które nazywa się „objawem marszczenia”. [ potrzebne źródło ]
- Należy ocenić stan naczyniowy, w tym ciepłotę i perfuzję dłoni, czas do ponownego napełnienia naczyń włosowatych oraz obecność wyczuwalnego tętna promieniowego. Stan naczyniowy kończyn jest klasyfikowany jako „normalny”, „bez tętna z (ciepłą, różową) perfundowaną ręką” lub „bez tętna – blady (bez perfuzji)” (patrz „Powikłania naczyniowo-nerwowe” poniżej).
- Należy ocenić stan neurologiczny, w tym funkcję czuciową i ruchową nerwów promieniowych, łokciowych i pośrodkowych (patrz „Powikłania naczyniowo-nerwowe” poniżej). Deficyty neurologiczne stwierdza się u 10-20% pacjentów. Najczęściej uszkodzonym nerwem jest nerw pośrodkowy (w szczególności przednia część międzykostna nerwu pośrodkowego). Urazy nerwów łokciowych i promieniowych są mniej powszechne.
promienie rentgenowskie
Diagnozę potwierdza zdjęcie rentgenowskie . Należy uzyskać widok przednio-tylny (AP) i boczny stawu łokciowego. Wszelkie inne miejsca bólu, deformacji lub tkliwości powinny również uzasadniać prześwietlenie tego obszaru. Ze względu na częsty związek złamań nadkłykciowych ze złamaniami przedramienia należy również wykonać zdjęcie RTG przedramienia (AP i boczne). Idealnie szynowanie należy stosować do unieruchomienia łokcia przy zgięciu 20 do 30 stopni, aby zapobiec dalszemu uszkodzeniu naczyń krwionośnych i nerwów podczas wykonywania zdjęć rentgenowskich. Nie zaleca się usztywniania miejsca złamania przy pełnym zgięciu lub wyprostowaniu łokcia, ponieważ może to spowodować rozciągnięcie naczyń krwionośnych i nerwów nad fragmentami kości lub uderzenie tych struktur w miejsce złamania.
W zależności od wieku dziecka, części kości nadal będą się rozwijać i jeśli nie zostaną jeszcze zwapnione, nie będą widoczne na zdjęciu rentgenowskim. Głowa kości ramiennej jako pierwsza skostnieje w wieku jednego roku. Głowa kości promieniowej i nadkłykcia przyśrodkowego kości ramiennej zaczynają kostnieć w wieku 4-5 lat, następnie bloczek kości ramiennej i kości łokciowej w wieku 8-9 lat, a nadkłykcie boczne kości ramiennej kostnieje w wieku 10 lat. wiek.
Rentgen przedni
Kąt noszenia można ocenić w widoku AP łokcia, patrząc na kąt Baumanna. Istnieją dwie definicje kąta Bowmanna:
Pierwsza definicja kąta Baumanna to kąt między linią równoległą do osi podłużnej trzonu kości ramiennej a linią poprowadzoną wzdłuż nadkłykcia bocznego. [ potrzebne źródło ]
Inna definicja kąta Baumanna jest również znana jako kąt ramieniowo- głowowy . Jest to kąt między linią prostopadłą do długiej osi kości ramiennej a płytką wzrostową kłykcia bocznego . Zgłoszone wartości normalne dla zakresu kąta Baumanna między 9 a 26 °. Za dopuszczalny uważa się kąt większy niż 10°.
RTG boczne
W projekcji bocznej łokcia należy zwrócić uwagę na pięć cech radiologicznych: objaw kropli, przednią linię ramienną, linię dziobową, objaw rybiego ogona oraz znak poduszeczki tłuszczowej/znak żagla (przedni i tylny).
Znak kropli łzy - Znak kropli łzy jest widoczny na normalnym zdjęciu rentgenowskim, ale jest zaburzony w złamaniu nadkłykciowym.
Linia przednia kości ramiennej - Jest to linia poprowadzona wzdłuż przedniej części kości ramiennej w widoku bocznym i powinna przechodzić przez środkową trzecią część główki kości ramiennej . Jeśli przechodzi przez przednią jedną trzecią główki, wskazuje to na przemieszczenie dystalnego fragmentu do tyłu.
Znak podkładki tłuszczowej / znak żagla - Złamanie bez przemieszczenia może być trudne do zidentyfikowania, a linia pęknięcia może nie być widoczna na zdjęciach rentgenowskich. Jednak obecność wysięku w stawie jest pomocna w identyfikacji złamania bez przemieszczenia. Krwawienie z złamania rozszerza torebkę stawową i jest wizualizowane w widoku bocznym jako ciemniejszy obszar z przodu iz tyłu i jest znane jako znak żagla .
Linia dziobiakowa - Linia poprowadzona wzdłuż przedniej granicy wyrostka dziobiastego kości łokciowej powinna stykać się z przednią częścią kłykcia bocznego kości ramiennej. Jeśli kłykieć boczny pojawia się za tą linią, wskazuje to na przemieszczenie kłykcia bocznego do tyłu.
Znak rybiego ogona - Dalszy fragment jest obrócony w stosunku do proksymalnego fragmentu, dzięki czemu ostre końce proksymalnego fragmentu wyglądają jak rybi ogon.
Klasyfikacja
| Typ | Opis |
|---|---|
| I | Nieprzemieszczone |
| II | Kątowane z nienaruszoną tylną korą |
| IIA | kątowanie |
| IIB | Angulacja z rotacją |
| III | Całkowite przemieszczenie, ale kontakt okostnowy (przyśrodkowy/boczny). |
| IIIA | Przyśrodkowy zawias okostnowy nienaruszony. Dystalny fragment idzie tylno-przyśrodkowo |
| IIIB | Boczny zawias okostnowy nienaruszony. Dalszy fragment idzie tylno-bocznie |
| IV | okostnej z niestabilnością zarówno w zgięciu, jak i wyproście |
Kierownictwo
Gartland typ I
Nieprzemieszczone lub minimalnie przemieszczone złamania można leczyć za pomocą szyny powyżej łokcia w zgięciu 90 stopni przez 3 tygodnie. Należy unikać gipsu ortopedycznego i skrajnego zgięcia, aby zapobiec zespołowi ciasnoty międzykręgowej i upośledzeniu naczyniowemu. W przypadku, gdy szpotawość miejsca złamania jest większa niż 10 stopni w stosunku do normalnego łokcia, zamknięta redukcja i przezskórne unieruchomienie za pomocą wzmacniacza obrazu rentgenowskiego na sali operacyjnej jest polecany. W jednym z badań, w przypadku dzieci, którym wykonano przezskórne unieruchomienie, unieruchomienie za pomocą szyny tylnej i temblaka na ramię spowodowało wcześniejsze wznowienie aktywności w porównaniu z unieruchomieniem za pomocą kołnierza i mankietów. Obie metody dają podobne oceny bólu i poziom aktywności po dwóch tygodniach leczenia.
Gartland typ II
Złamania Gartlanda typu II wymagają zamkniętej repozycji i gipsu przy zgięciu 90 stopni. Przezskórne unieruchomienie jest wymagane, jeśli do utrzymania redukcji wymagane jest zgięcie większe niż 90 stopni. Zamknięta redukcja z przezskórnym unieruchomieniem ma niski odsetek powikłań. Repozycję zamkniętą można wykonać stosując wyciąg wzdłuż osi długiej kości ramiennej z łokciem w lekkim zgięciu. Nie zaleca się pełnego wyprostu łokcia, ponieważ struktury nerwowo-naczyniowe mogą zahaczyć o bliższy fragment kości ramiennej. Jeśli podejrzewa się, że bliższa część kości ramiennej przebiła mięsień ramienny, zamiast tego należy zastosować stopniowe naciągnięcie na bliższą część kości ramiennej. Następnie można wykonać redukcję poprzez hiperzgięcie łokcia, przy czym wyrostek łokciowy pcha się do przodu. Jeśli dystalny fragment jest zrotowany do wewnątrz, można zastosować manewr redukujący z dodatkowym obciążeniem przyśrodkowego łokcia z jednoczesną pronacją przedramienia.
Gartland typu III i IV
Gartland III i IV są niestabilne i podatne na uszkodzenia nerwowo-naczyniowe. W związku z tym preferowaną metodą postępowania o niskim odsetku powikłań jest nastawienie zamknięte lub otwarte wraz z przezskórnym unieruchomieniem w ciągu 24 godzin. Trakcja boczna prostego ramienia może być bezpieczną metodą radzenia sobie ze złamaniami Gartlanda typu III. Chociaż złamania Gartlanda typu III z tylno-przyśrodkowym przemieszczeniem dystalnego fragmentu można nastawić za pomocą zamkniętej repozycji i gipsu, te z przemieszczeniem tylno-bocznym powinny być najlepiej unieruchomione przez przezskórne unieruchomienie.
Przypinanie przezskórne
Przezskórne unieruchomienie jest zwykle umieszczane na przyśrodkowej lub bocznej stronie łokcia pod kontrolą wzmacniacza obrazu rentgenowskiego. Istnieje 1,8 razy większe ryzyko uszkodzenia nerwu podczas wkładania kołków przyśrodkowych i bocznych w porównaniu do samego wkładania kołków bocznych. Jednak przyśrodkowe i boczne wstawki szpilek są w stanie ustabilizować złamania lepiej niż same szpilki boczne. Dlatego wprowadzanie kołków przyśrodkowych i bocznych należy wykonywać ostrożnie, aby zapobiec urazom nerwów w okolicy łokcia.
Przezskórne unieruchomienie należy wykonać, gdy ścisła manipulacja nie pozwala na uzyskanie nastawienia, niestabilne złamanie po zamkniętej nastawie, ubytki neurologiczne występują podczas lub po manipulacji złamania, a wymagana jest eksploracja chirurgiczna w celu określenia integralności naczyń krwionośnych i nerwów. W złamaniach otwartych chirurgiczne opracowanie rany należy wykonać, aby zapobiec infekcji stawu łokciowego. Wszystkie złamania typu II i III wymagające zgięcia stawu łokciowego o więcej niż 90° w celu utrzymania nastawienia muszą być naprawione przez przezskórne unieruchomienie. Wszystkie złamania nadkłykciowe kości ramiennej typu IV są niestabilne; dlatego wymaga przezskórnego unieruchomienia. Poza tym każdy uraz wielonarządowy z mnogimi złamaniami tej samej strony wymagający interwencji chirurgicznej jest kolejnym wskazaniem do przezskórnego unieruchomienia.
Podejmować właściwe kroki
W przypadku rutynowych złamań nadkłykciowych z przemieszczeniem, wymagających przezskórnego unieruchomienia, ocenę radiograficzną i ocenę kliniczną można opóźnić do czasu usunięcia bolca. Szpilki są usuwane tylko wtedy, gdy nie ma tkliwości w okolicy łokcia po 3 do 4 tygodniach. Po usunięciu szpilki można rozpocząć mobilizację łokcia.
Powikłania nerwowo-naczyniowe
Brak tętna promieniowego zgłasza się w 6 do 20% przypadków złamań nadkłykciowych. Dzieje się tak, ponieważ tętnica ramienna jest często uszkodzona w złamaniach Gartlanda typu II i typu III, zwłaszcza gdy dystalny fragment jest przemieszczony w kierunku tylno-bocznym (fragment proksymalny przemieszczony w kierunku przednio-przyśrodkowym). Otwarta/zamknięta redukcja z przezskórnym unieruchomieniem byłaby pierwszą linią postępowania. Jeżeli jednak po nastawieniu nie następuje poprawa tętna, wskazana jest chirurgiczna eksploracja tętnicy ramiennej i nerwów, zwłaszcza w przypadku utrzymującego się bólu w miejscu złamania (wskazującego na niedokrwienie kończyny), deficytów neurologicznych ( parestezje , mrowienie, drętwienie) oraz dodatkowe oznaki słabej perfuzji (wydłużony czas powrotu naczyń włosowatych i sine zabarwienie palców). Tymczasem w przypadku różowej ręki bez tętna (brak tętna promieniowego, ale z dobrą perfuzją kończyn) po udanej repozycji i przezskórnym unieruchomieniu pacjenta można było nadal obserwować do czasu pojawienia się dodatkowych objawów niedokrwienia, które uzasadniają eksplorację chirurgiczną.
Izolowane deficyty neurologiczne występowały w 10 do 20% przypadków i mogą sięgać nawet 49% w złamaniach Gartlanda typu III. Neurapraksja (przejściowe ubytki neurologiczne spowodowane zablokowaniem przewodnictwa nerwowego) jest najczęstszą przyczyną ubytków neurologicznych w złamaniach nadkłykciowych. Takie deficyty neurologiczne ustąpiły w ciągu dwóch lub trzech miesięcy. Jeśli jednak neurologia nie zostanie rozwiązana w tym przedziale czasowym, wskazana jest eksploracja chirurgiczna.
Epidemiologia
Złamania nadkłykciowe kości ramiennej są powszechnie spotykane u dzieci w wieku od 5 do 7 lat (90% przypadków), po złamaniach obojczyka i przedramienia. Częściej występuje u mężczyzn, stanowiąc 16% wszystkich złamań pediatrycznych i 60% wszystkich złamań łokcia u dzieci. Mechanizm urazu jest najczęściej spowodowany upadkiem na wyciągniętą rękę. Uraz typu wyprostnego (70% wszystkich złamań łokcia) jest bardziej powszechny niż uraz typu zgięciowego (od 1% do 11% wszystkich urazów łokcia). Uraz często występuje na niedominującej części kończyny. Uraz typu zgięciowego częściej występuje u starszych dzieci. Otwarte złamania mogą wystąpić nawet w 30% przypadków.
Bibliografia
- De Pellegrin, M.; Fracassetti, D; Moharamzadeh, D; Origo, C; Catena, N (2018). „Wady i zalety pozycji na brzuchu w operacyjnym leczeniu złamań nadkłykciowych kości ramiennej u dzieci. Przegląd piśmiennictwa”. uraz . 49 : S37–S42. doi : 10.1016/j.injury.2018.09.046 . PMID 30286976 . S2CID 52921491 .


![Anterior humeral line (black line), with normal area passed on the capitulum of the humerus colored in green in a 4 year old child.[7]](http://upload.wikimedia.org/wikipedia/commons/thumb/c/c9/Anterior_humeral_line.jpg/231px-Anterior_humeral_line.jpg)
![The anterior humeral line is not reliable in children with sparse ossification of the capitulum, such as in this 6 months old child.[7]](http://upload.wikimedia.org/wikipedia/commons/thumb/a/a3/Anterior_humeral_line_in_a_6_month_old_child.jpg/247px-Anterior_humeral_line_in_a_6_month_old_child.jpg)
