Serce
| Serce | |
|---|---|
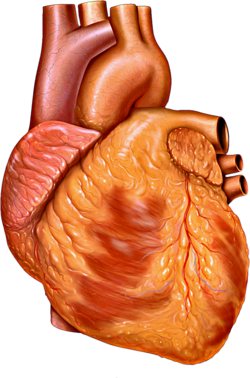 Ludzkie serce
| |
| Szczegóły | |
| System | Krążeniowy |
| Tętnica | Aorta , pień płucny oraz tętnice płucne prawa i lewa , tętnica wieńcowa prawa , tętnica wieńcowa główna lewa |
| Żyła | żyła główna górna , żyła główna dolna , żyła płucna prawa i lewa , żyła wielka sercowa , żyła sercowa środkowa , żyła sercowa mała , żyły sercowe przednie |
| Nerw | Nerw przyspieszeniowy , nerw błędny |
| Identyfikatory | |
| łacina | kor |
| grecki | kardia (καρδία) |
| Siatka | D006321 |
| TA98 | A12.1.00.001 |
| TA2 | 3932 |
| Terminologia anatomiczna | |
Serce jest narządem mięśniowym u większości zwierząt . Narząd ten pompuje krew przez naczynia krwionośne układu krążenia . Pompowana krew przenosi tlen i składniki odżywcze do organizmu, jednocześnie przenosząc odpady metaboliczne , takie jak dwutlenek węgla, do płuc . U ludzi serce jest mniej więcej wielkości zaciśniętej pięści i znajduje się między płucami środkowa komora klatki piersiowej .
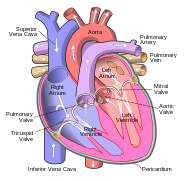
U ludzi, innych ssaków i ptaków serce jest podzielone na cztery komory: górny lewy i prawy przedsionek oraz dolną lewą i prawą komorę . Zwykle prawy przedsionek i komora są określane razem jako prawe serce , a ich lewe odpowiedniki jako lewe serce . Ryby natomiast mają dwie komory, przedsionek i komorę, podczas gdy większość gadów ma trzy komory. W zdrowym sercu krew przepływa przez serce w jedną stronę dzięki zastawkom serca , które zapobiegają przepływowi wstecznemu . Serce jest zamknięte w ochronnym worku, tzw osierdzie , które również zawiera niewielką ilość płynu . Ściana serca składa się z trzech warstw: nasierdzia , mięśnia sercowego i wsierdzia .
Serce pompuje krew w rytmie określonym przez grupę komórek stymulatora w węźle zatokowo-przedsionkowym . Generują one prąd, który powoduje skurcz serca, przemieszczając się przez węzeł przedsionkowo-komorowy i wzdłuż układu przewodzącego serca . U ludzi odtleniona krew wpływa do serca przez prawy przedsionek z żyły głównej górnej i dolnej i przechodzi do prawej komory. Stamtąd jest pompowana do krążenia płucnego do płuc , gdzie otrzymuje tlen i wydziela dwutlenek węgla. Natleniona krew wraca następnie do lewego przedsionka, przechodzi przez lewą komorę i jest wypompowywana przez aortę do krążenia ogólnoustrojowego , przemieszczając się przez tętnice , tętniczki i naczynia włosowate — gdzie składniki odżywcze i inne substancje są wymieniane między naczyniami krwionośnymi i komórkami, tracąc tlen i zdobywa dwutlenek węgla, zanim zostanie zwrócony do serca przez żyły i żyły . Serce bije w tempie spoczynkowym blisko 72 uderzeń na minutę. Ćwiczenia tymczasowo zwiększają tętno, ale obniżają je na dłuższą metę i są dobre dla zdrowia serca.
Choroby sercowo-naczyniowe są najczęstszą przyczyną zgonów na całym świecie od 2008 r., Odpowiadając za 30% zgonów. Spośród nich ponad trzy czwarte jest wynikiem choroby wieńcowej i udaru . Czynniki ryzyka obejmują między innymi : palenie tytoniu , nadwagę , mało ruchu, wysoki poziom cholesterolu , wysokie ciśnienie krwi i źle kontrolowaną cukrzycę . Choroby sercowo-naczyniowe często nie dają objawów, ale mogą powodować ból w klatce piersiowej lub duszność . Diagnoza choroby serca jest często przeprowadzana na podstawie wywiadu medycznego , słuchania dźwięków serca za pomocą stetoskopu , EKG , echokardiogramu i USG . Specjaliści zajmujący się chorobami serca nazywani są kardiologami , chociaż w leczeniu mogą być zaangażowane różne specjalności medycyny.
Struktura
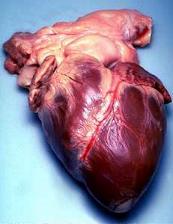
Lokalizacja i kształt

Serce człowieka znajduje się w śródpiersiu , na poziomie kręgów piersiowych T5 - T8 . Podwójnie błoniany worek zwany osierdziem otacza serce i przyczepia się do śródpiersia. Tylna powierzchnia serca znajduje się w pobliżu kręgosłupa , a przednia powierzchnia, zwana powierzchnią mostkowo-żebrową, znajduje się za chrząstkami mostka i żeber . Górna część serca jest punktem przyczepu kilku dużych naczyń krwionośnych — żyły głównej , aorty i pnia płucnego . Górna część serca znajduje się na poziomie trzeciej chrząstki żebrowej. Dolny koniec serca, wierzchołek , leży na lewo od mostka (8 do 9 cm od linii mostka środkowego ) między skrzyżowaniem czwartego i piątego żebra w pobliżu ich stawu z chrząstkami żebrowymi.
Największa część serca jest zwykle nieco przesunięta na lewą stronę klatki piersiowej (chociaż czasami może być przesunięta w prawo ) i wydaje się, że znajduje się po lewej stronie, ponieważ lewe serce jest silniejsze i większe, ponieważ pompuje do wszystkich części ciała. Ponieważ serce znajduje się między płucami , lewe płuco jest mniejsze niż prawe i ma na granicy wycięcie sercowe, w którym mieści się serce. Serce ma kształt stożka z podstawą skierowany ku górze i zwężający się ku wierzchołkowi. Dorosłe serce ma masę 250–350 gramów (9–12 uncji). Serce jest często opisywane jako wielkość pięści: 12 cm (5 cali) długości, 8 cm (3,5 cala) szerokości i 6 cm (2,5 cala) grubości, chociaż ten opis jest kwestionowany, ponieważ prawdopodobnie serce być nieco większy. Dobrze wytrenowani sportowcy mogą mieć znacznie większe serca ze względu na wpływ ćwiczeń na mięsień sercowy, podobny do reakcji mięśni szkieletowych.
Kancelaria
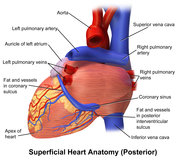
Serce ma cztery komory, dwie górne przedsionki , komory odbiorcze i dwie dolne komory , komory wyładowcze. Przedsionki otwierają się do komór przez zastawki przedsionkowo-komorowe , obecne w przegrodzie przedsionkowo-komorowej . To rozróżnienie widoczne jest również na powierzchni serca jako bruzda wieńcowa . W prawym górnym przedsionku znajduje się struktura w kształcie ucha, zwana uszkami prawego przedsionka lub małżowiną uszną, a druga w lewym górnym przedsionku, uszkami lewego przedsionka . Prawy przedsionek i prawa komora razem są czasami określane jako prawe serce . Podobnie, lewy przedsionek i lewa komora razem są czasami określane jako lewe serce. Komory oddzielone są od siebie przegrodą międzykomorową , widoczną na powierzchni serca jako bruzda podłużna przednia i bruzda międzykomorowa tylna .
Włóknisty szkielet serca nadaje strukturę sercu. Tworzy przegrodę przedsionkowo-komorową, która oddziela przedsionki od komór, oraz włókniste pierścienie, które służą jako podstawy dla czterech zastawek serca . Szkielet serca stanowi również ważną granicę w systemie przewodzenia elektrycznego serca, ponieważ kolagen nie może przewodzić prądu . Przegroda międzyprzedsionkowa oddziela przedsionki, a przegroda międzykomorowa oddziela komory. Przegroda międzykomorowa jest znacznie grubsza niż przegroda międzyprzedsionkowa, ponieważ komory muszą wytwarzać większe ciśnienie podczas skurczu.
Zawory

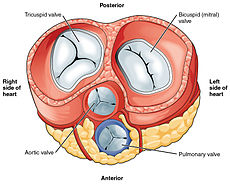
Serce ma cztery zastawki, które oddzielają jego komory. Jeden zawór znajduje się między każdym przedsionkiem a komorą, a jeden zawór spoczywa na wyjściu z każdej komory.
Zastawki między przedsionkami a komorami nazywane są zastawkami przedsionkowo-komorowymi. Pomiędzy prawym przedsionkiem a prawą komorą znajduje się zastawka trójdzielna . Zastawka trójdzielna ma trzy guzki, które łączą się z strunami ścięgnistymi i trzema mięśniami brodawkowatymi, zwanymi mięśniami przednimi, tylnymi i przegrodowymi, od ich względnego położenia. Zastawka mitralna leży między lewym przedsionkiem a lewą komorą. Jest również znany jako zastawka dwupłatkowa ze względu na posiadanie dwóch guzków, przedniego i tylnego guzka. Te guzki są również przyczepione przez struny ścięgniste do dwóch mięśni brodawkowatych wystających ze ściany komory.
Mięśnie brodawkowate rozciągają się od ścian serca do zastawek przez połączenia chrzęstne zwane strunami ścięgnistymi. Mięśnie te zapobiegają opadaniu zastawek zbyt daleko do tyłu, gdy się zamykają. Podczas fazy relaksacji cyklu sercowego mięśnie brodawkowate są również rozluźnione, a napięcie strun ścięgnistych jest niewielkie. Gdy komory serca kurczą się, tak samo kurczą się mięśnie brodawkowate. Powoduje to napięcie strun ścięgnistych, pomagając utrzymać guzki zastawek przedsionkowo-komorowych na miejscu i zapobiegając ich wdmuchiwaniu z powrotem do przedsionków.
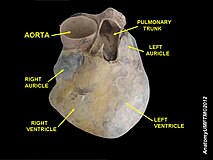
Dwie dodatkowe zastawki półksiężycowate znajdują się u wylotu każdej z komór. Zastawka płucna znajduje się u podstawy tętnicy płucnej . Ma trzy guzki, które nie są przyczepione do żadnych mięśni brodawkowatych. Kiedy komora się rozluźnia, krew przepływa z powrotem do komory z tętnicy i ten przepływ krwi wypełnia kieszonkową zastawkę, naciskając na guzki, które zamykają się, aby uszczelnić zastawkę. Półksiężycowata zastawka aortalna znajduje się u podstawy aorty a także nie jest przyczepiony do mięśni brodawkowatych. To również ma trzy guzki, które zamykają się pod ciśnieniem krwi płynącej z powrotem z aorty.
Prawe serce
Prawe serce składa się z dwóch komór, prawego przedsionka i prawej komory, oddzielonych zastawką, zastawką trójdzielną .
żył ciała , górnej i dolnej żyły głównej . Niewielka ilość krwi z krążenia wieńcowego wpływa również do prawego przedsionka przez zatokę wieńcową , która znajduje się bezpośrednio nad i pośrodku ujścia żyły głównej dolnej. W ścianie prawego przedsionka znajduje się owalne zagłębienie zwane dołem owalnym , które jest pozostałością otworu w sercu płodu zwanego otworem owalnym . Większa część wewnętrznej powierzchni prawego przedsionka jest gładka, zagłębienie dołu owalnego jest przyśrodkowe, a przednia powierzchnia ma wydatne grzbiety mięśni grzbietowych , które są również obecne w uszkach prawego przedsionka .
Prawy przedsionek jest połączony z prawą komorą zastawką trójdzielną. Ściany prawej komory wyłożone są beleczkami rogowymi , grzbietami mięśnia sercowego pokrytymi wsierdziem. Oprócz tych grzbietów mięśniowych pasmo mięśnia sercowego, również pokryte wsierdziem, znane jako pasmo moderatora , wzmacnia cienkie ściany prawej komory i odgrywa kluczową rolę w przewodzeniu serca. Wychodzi z dolnej części przegrody międzykomorowej i przecina wewnętrzną przestrzeń prawej komory, łącząc się z mięśniem brodawkowatym dolnym. Prawa komora zwęża się do pnia płucnego , do którego wyrzuca krew podczas skurczu. Pień płucny rozgałęzia się na lewą i prawą tętnicę płucną, które przenoszą krew do każdego płuca. Zastawka płucna znajduje się między prawym sercem a pniem płucnym.
Lewe serce
Lewe serce ma dwie komory: lewy przedsionek i lewą komorę, oddzielone zastawką mitralną .
Lewy przedsionek otrzymuje z powrotem natlenioną krew z płuc przez jedną z czterech żył płucnych . Lewy przedsionek ma wybrzuszenie zwane uszkami lewego przedsionka . Podobnie jak prawy przedsionek, lewy przedsionek jest wyłożony mięśniami pektynowymi . Lewy przedsionek jest połączony z lewą komorą zastawką mitralną.
Lewa komora jest znacznie grubsza w porównaniu z prawą, ze względu na większą siłę potrzebną do pompowania krwi do całego ciała. Podobnie jak prawa komora, lewa również ma trabeculae carneae , ale nie ma pasma moderatora . Lewa komora pompuje krew do organizmu przez zastawkę aortalną i do aorty. Dwa małe otwory nad zastawką aortalną doprowadzają krew do mięśnia sercowego ; lewa tętnica wieńcowa znajduje się powyżej lewego guzka zastawki, a prawa tętnica wieńcowa powyżej prawego guzka.
Ściana
Ściana serca składa się z trzech warstw: wewnętrznego wsierdzia , środkowego mięśnia sercowego i zewnętrznego nasierdzia . Są one otoczone podwójnie błoniastym workiem zwanym osierdziem.
Najbardziej wewnętrzna warstwa serca nazywa się wsierdziem. Składa się z wyściółki prostego nabłonka płaskonabłonkowego i pokrywa komory serca i zastawki. Jest ciągła ze śródbłonkiem żył i tętnic serca i połączona z mięśniem sercowym cienką warstwą tkanki łącznej. Wsierdzie, wydzielając endoteliny , może również odgrywać rolę w regulacji skurczu mięśnia sercowego.
Środkową warstwą ściany serca jest mięsień sercowy, czyli mięsień sercowy — warstwa mimowolnej tkanki mięśni poprzecznie prążkowanych otoczona kolagenem . Wzór mięśnia sercowego jest elegancki i złożony, ponieważ komórki mięśniowe wirują i spiralnie otaczają komory serca, przy czym zewnętrzne mięśnie tworzą wzór w kształcie cyfry 8 wokół przedsionków i wokół podstaw wielkich naczyń i mięśni wewnętrznych, tworząc figura 8 wokół dwóch komór i idąc w kierunku wierzchołka. Ten złożony wzór wirowania pozwala sercu skuteczniej pompować krew.
W mięśniu sercowym występują dwa rodzaje komórek: komórki mięśniowe , które mają zdolność łatwego kurczenia się, oraz komórki stymulatorowe układu przewodzącego. Komórki mięśniowe stanowią większość (99%) komórek w przedsionkach i komorach. Te komórki kurczliwe są połączone interkalowanymi dyskami , które umożliwiają szybką reakcję na impulsy potencjału czynnościowego z komórek stymulatora. Wstawione krążki pozwalają komórkom działać jak syncytium i umożliwiają skurcze, które pompują krew przez serce do głównych tętnic . Komórki stymulatora stanowią 1% komórek i tworzą układ przewodzący serca. Są na ogół znacznie mniejsze niż komórki kurczliwe i mają niewiele miofibryli , co daje im ograniczoną kurczliwość. Ich funkcja jest pod wieloma względami podobna do neuronów . Tkanka mięśnia sercowego ma autorytmiczność , wyjątkową zdolność do inicjowania potencjału czynnościowego serca ze stałą szybkością - szybkie rozprzestrzenianie impulsu z komórki do komórki w celu wywołania skurczu całego serca.
Istnieją specyficzne białka wyrażane w komórkach mięśnia sercowego. Są one głównie związane ze skurczami mięśni i wiążą się z aktyną , miozyną , tropomiozyną i troponiną . Należą do nich MYH6 , ACTC1 , TNNI3 , CDH2 i PKP2 . Inne białka ulegające ekspresji to MYH7 i LDB3 , które również ulegają ekspresji w mięśniach szkieletowych.
Osierdzie
Osierdzie to worek otaczający serce. Twarda zewnętrzna powierzchnia osierdzia nazywana jest błoną włóknistą. Jest ona wyłożona podwójną błoną wewnętrzną zwaną błoną surowiczą, która wytwarza płyn osierdziowy do smarowania powierzchni serca. Część błony surowiczej przyczepiona do błony włóknistej nazywana jest osierdziem ciemieniowym, podczas gdy część błony surowiczej przyczepiona do serca jest znana jako osierdzie trzewne. Osierdzie jest obecne w celu nawilżenia jego ruchu względem innych struktur w klatce piersiowej, utrzymania stabilnej pozycji serca w klatce piersiowej i ochrony serca przed infekcją.
Krążenie wieńcowe
Tkanka serca, podobnie jak wszystkie komórki w organizmie, musi być zaopatrywana w tlen , składniki odżywcze oraz sposób usuwania zbędnych produktów przemiany materii . Osiąga się to dzięki krążeniu wieńcowemu, które obejmuje tętnice , żyły i naczynia limfatyczne . Przepływ krwi przez naczynia wieńcowe występuje w szczytach i dolinach związanych z rozluźnieniem lub skurczem mięśnia sercowego.
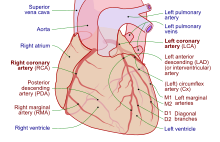
Tkanka serca otrzymuje krew z dwóch tętnic, które powstają tuż nad zastawką aortalną. Są to lewa główna tętnica wieńcowa i prawa tętnica wieńcowa . Lewa główna tętnica wieńcowa dzieli się wkrótce po opuszczeniu aorty na dwa naczynia, lewą przednią zstępującą i lewą tętnicę okalającą . Lewa przednia tętnica zstępująca zaopatruje tkankę serca oraz przednią, zewnętrzną stronę i przegrodę lewej komory. Robi to, rozgałęziając się na mniejsze tętnice - ukośne i przegrody. Lewy daszek zaopatruje tylną i dolną część lewej komory. Prawa tętnica wieńcowa zaopatruje prawy przedsionek, prawą komorę i dolne tylne odcinki lewej komory. Prawa tętnica wieńcowa zaopatruje również węzeł przedsionkowo-komorowy (u około 90% osób) i zatokowo-przedsionkowy (u około 60% osób). Prawa tętnica wieńcowa biegnie w rowku z tyłu serca, a lewa przednia tętnica zstępująca biegnie w rowku z przodu. Istnieją znaczne różnice między ludźmi w anatomii tętnic zaopatrujących serce. Tętnice dzielą się w najdalszych miejscach na mniejsze gałęzie, które łączą się na krawędziach każdego rozmieszczenia tętnic.
Zatoka wieńcowa jest dużą żyłą, która wpływa do prawego przedsionka i odbiera większość żylnego drenażu serca. Otrzymuje krew z wielkiej żyły sercowej (przyjmującej lewy przedsionek i obie komory), tylnej żyły sercowej (drenującej tylną część lewej komory), środkowej żyły sercowej (drenującej dno lewej i prawej komory) oraz małej żyły sercowe . Przednie żyły sercowe drenują przednią część prawej komory i odprowadzają bezpośrednio do prawego przedsionka.
Pod każdą z trzech warstw serca istnieją małe sieci limfatyczne zwane splotami . Sieci te zbierają się w główny lewy i główny prawy pień, które przemieszczają się w górę rowka między komorami, który istnieje na powierzchni serca, otrzymując mniejsze naczynia, gdy przemieszczają się w górę. Naczynia te przemieszczają się następnie do rowka przedsionkowo-komorowego i otrzymują trzecie naczynie, które drenuje część lewej komory znajdującą się na przeponie. Lewe naczynie łączy się z trzecim naczyniem i biegnie wzdłuż tętnicy płucnej i lewego przedsionka, kończąc się w węźle tchawiczo-oskrzelowym dolnym . Prawe naczynie biegnie wzdłuż prawego przedsionka i części prawej komory, która spoczywa na przeponie. Zwykle następnie przemieszcza się przed aortą wstępującą, a następnie kończy się w węźle ramienno-głowowym.
Zasilanie nerwów
Serce odbiera sygnały nerwowe z nerwu błędnego i nerwów wychodzących z pnia współczulnego . Te nerwy wpływają na tętno, ale go nie kontrolują. Nerwy współczulne wpływają również na siłę skurczu serca. Sygnały, które przemieszczają się wzdłuż tych nerwów, pochodzą z dwóch sparowanych ośrodków sercowo-naczyniowych w rdzeniu przedłużonym . Nerw błędny przywspółczulnego układu nerwowego zmniejsza częstość akcji serca, a nerwy z pnia współczulnego działać w celu zwiększenia częstości akcji serca. Nerwy te tworzą sieć nerwów, która leży nad sercem, zwaną splotem sercowym .
Nerw błędny jest długim, wędrującym nerwem, który wyłania się z pnia mózgu i zapewnia przywspółczulną stymulację wielu narządów klatki piersiowej i jamy brzusznej, w tym serca. Nerwy z pnia współczulnego wychodzą przez zwoje piersiowe T1-T4 i przemieszczają się zarówno do węzłów zatokowo-przedsionkowych, jak i przedsionkowo-komorowych, a także do przedsionków i komór. Komory są bogatiej unerwione przez włókna współczulne niż włókna przywspółczulne. Pobudzenie układu współczulnego powoduje uwolnienie neuroprzekaźnika norepinefryny (znanej również jako noradrenalina ) w połączenie nerwowo-mięśniowe nerwów sercowych. Skraca to okres repolaryzacji, a tym samym przyspiesza tempo depolaryzacji i skurczu, co skutkuje przyspieszeniem akcji serca. Otwiera kanały jonowe sodowe i wapniowe bramkowane chemicznie lub ligandami, umożliwiając napływ dodatnio naładowanych jonów . Norepinefryna wiąże się z receptorem beta-1 .
Rozwój
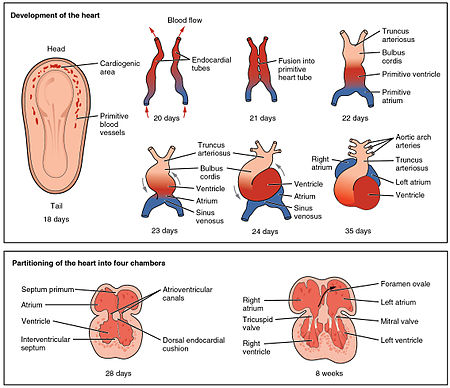
Serce jest pierwszym funkcjonalnym narządem, który się rozwija i zaczyna bić i pompować krew po około trzech tygodniach embriogenezy . Ten wczesny początek ma kluczowe znaczenie dla późniejszego rozwoju embrionalnego i prenatalnego .
Serce wywodzi się z mezenchymu splanchnopleuric w płytce nerwowej, która tworzy region kardiogenny . Tworzą się tutaj dwie rurki wsierdziowe , które łączą się, tworząc prymitywną rurkę serca, znaną jako rurkowate serce . Między trzecim a czwartym tygodniem rurka serca wydłuża się i zaczyna fałdować, tworząc kształt litery S w osierdziu. To ustawia komory i główne naczynia we właściwym ustawieniu dla rozwiniętego serca. Dalszy rozwój obejmie tworzenie przegród i zastawek oraz przebudowę komór serca. Pod koniec piątego tygodnia przegrody są kompletne, a do dziewiątego tygodnia zastawki serca są kompletne.
Przed piątym tygodniem w sercu płodu powstaje otwór zwany owalnym otworem . Otwór owalny umożliwiał przepływ krwi w sercu płodu bezpośrednio z prawego przedsionka do lewego przedsionka, pozwalając części krwi ominąć płuca. W ciągu kilku sekund po urodzeniu płat tkanki znany jako przegroda pierwotna , która wcześniej działała jako zastawka, zamyka otwór owalny i ustanawia typowy wzorzec krążenia serca. W miejscu otworu owalnego pozostaje zagłębienie na powierzchni prawego przedsionka, zwane fossa ovalis.
Serce zarodka zaczyna bić około 22 dni po zapłodnieniu (5 tygodni po ostatniej normalnej miesiączce, LMP). Zaczyna bić w tempie zbliżonym do rytmu matki, czyli około 75–80 uderzeń na minutę (bpm). Tętno zarodka następnie przyspiesza i osiąga szczytową wartość 165–185 uderzeń na minutę na początku 7. tygodnia (początek 9. tygodnia po LMP). Po 9 tygodniach (początek płodowej ) zaczyna zwalniać, zwalniając do około 145 (±25) uderzeń na minutę po urodzeniu. Nie ma różnicy w częstości akcji serca kobiet i mężczyzn przed urodzeniem.
Fizjologia
Przepływ krwi
Serce działa jak pompa w układzie krążenia , zapewniając ciągły przepływ krwi w całym ciele. Krążenie to składa się z krążenia ogólnoustrojowego do iz ciała oraz krążenia płucnego do iz płuc. Krew w krążeniu płucnym w procesie oddychania wymienia dwutlenek węgla na tlen w płucach . Krążenie ogólnoustrojowe następnie transportuje tlen do organizmu i zawraca dwutlenek węgla i stosunkowo odtlenioną krew do serca w celu przeniesienia do płuc.
Prawe serce zbiera odtlenioną krew z dwóch dużych żył, górnej i dolnej żyły głównej . Krew gromadzi się w prawym i lewym przedsionku w sposób ciągły. Żyła główna górna odprowadza krew znad przepony i uchodzi do górnej tylnej części prawego przedsionka. Żyła główna dolna odprowadza krew spod przepony i uchodzi do tylnej części przedsionka poniżej ujścia żyły głównej górnej. Bezpośrednio powyżej i pośrodku ujścia żyły głównej dolnej znajduje się ujście cienkościennej zatoki wieńcowej. Dodatkowo zatoka wieńcowa zawraca odtlenioną krew z mięśnia sercowego do prawego przedsionka. Krew zbiera się w prawym przedsionku. Kiedy prawy przedsionek kurczy się, krew jest pompowana przez zastawkę trójdzielną do prawej komory. Gdy prawa komora kurczy się, zastawka trójdzielna zamyka się i krew jest pompowana do pnia płucnego przez zastawkę płucną. Pień płucny dzieli się na tętnice płucne i stopniowo mniejsze tętnice w płucach, aż dociera do naczyń włosowatych . Gdy te przechodzą przez pęcherzyki, dwutlenek węgla jest wymieniany na tlen. Dzieje się tak poprzez pasywny proces dyfuzji .
W lewym sercu natleniona krew wraca do lewego przedsionka przez żyły płucne. Następnie jest pompowana do lewej komory przez zastawkę mitralną i do aorty przez zastawkę aortalną w celu krążenia ogólnoustrojowego. Aorta jest dużą tętnicą, która rozgałęzia się na wiele mniejszych tętnic, tętniczek i ostatecznie naczyń włosowatych. W naczyniach włosowatych tlen i składniki odżywcze z krwi są dostarczane do komórek ciała w celu metabolizmu i wymieniane na dwutlenek węgla i produkty przemiany materii. Krew włośniczkowa, teraz odtleniona, przemieszcza się do żyłek i żyły, które ostatecznie zbierają się w żyle głównej górnej i dolnej oraz w prawym sercu.
Cykl serca
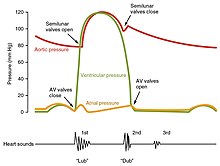
Cykl serca to sekwencja zdarzeń, w których serce kurczy się i rozluźnia z każdym uderzeniem serca. Okres, w którym komory kurczą się, wypychając krew do aorty i głównej tętnicy płucnej, nazywa się skurczem , natomiast okres, w którym komory rozluźniają się i ponownie napełniają krwią, nazywany jest rozkurczem . Przedsionki i komory działają wspólnie, więc podczas skurczu, gdy komory się kurczą, przedsionki są rozluźnione i gromadzą krew. Kiedy komory są rozluźnione w rozkurczu, przedsionki kurczą się, aby pompować krew do komór. Ta koordynacja zapewnia skuteczne pompowanie krwi do organizmu.
Na początku cyklu serca komory są rozluźnione. Gdy to robią, są wypełnione krwią przechodzącą przez otwarty zastawkę mitralną i trójdzielną zawory. Gdy komory zakończą większość napełniania, przedsionki kurczą się, wtłaczając dalszą krew do komór i uruchamiając pompę. Następnie komory zaczynają się kurczyć. Gdy ciśnienie wzrasta w jamach komór, zastawki mitralna i trójdzielna są zamykane. Gdy ciśnienie w komorach dalej wzrasta, przekraczając ciśnienie w aorcie i tętnicach płucnych, otwierają się zastawki aorty i pnia płucnego. Krew jest wyrzucana z serca, powodując spadek ciśnienia w komorach. Jednocześnie przedsionki napełniają się, gdy krew wpływa do prawego przedsionka przez żyłę główną górną i dolną i do lewego przedsionka przez żyły płucne. Wreszcie, gdy ciśnienie w komorach spada poniżej ciśnienia w aorcie i tętnicach płucnych, zastawki aorty i pnia płucnego zamykają się. Komory zaczynają się rozluźniać, otwierają się zastawki mitralna i trójdzielna i cykl zaczyna się od nowa.
Rzut serca
Rzut serca (CO) jest miarą ilości krwi pompowanej przez każdą komorę (objętość wyrzutową) w ciągu jednej minuty. Oblicza się to, mnożąc objętość wyrzutową (SV) przez liczbę uderzeń serca na minutę (HR). Zatem: CO = SV x HR. Pojemność minutowa serca jest normalizowana do wielkości ciała na podstawie powierzchni ciała i nazywana jest wskaźnikiem sercowym .
Średni rzut serca, przy średniej objętości wyrzutowej około 70 ml, wynosi 5,25 l/min, przy prawidłowym zakresie 4,0–8,0 l/min. Objętość wyrzutowa jest zwykle mierzona za pomocą echokardiogramu i może na nią wpływać wielkość serca, stan fizyczny i psychiczny danej osoby, płeć , kurczliwość , czas trwania skurczu, obciążenie wstępne i następcze .
Napięcie wstępne odnosi się do ciśnienia napełniania przedsionków pod koniec rozkurczu, kiedy komory są napełnione. Głównym czynnikiem jest czas potrzebny do wypełnienia komór: jeśli komory kurczą się częściej, czas na wypełnienie jest krótszy, a obciążenie wstępne będzie mniejsze. Na obciążenie wstępne może również wpływać objętość krwi danej osoby. Siła każdego skurczu mięśnia sercowego jest proporcjonalna do obciążenia wstępnego, określanego jako mechanizm Franka-Starlinga . Oznacza to, że siła skurczu jest wprost proporcjonalna do początkowej długości włókna mięśniowego, co oznacza, że komora będzie się kurczyć z większą siłą, im bardziej jest rozciągnięta.
Obciążenie następcze , czyli ciśnienie, jakie serce musi wytworzyć, aby wyrzucić krew podczas skurczu, zależy od oporu naczyniowego . Może na to wpływać zwężenie zastawek serca ( zwężenie ) lub skurcz lub rozluźnienie obwodowych naczyń krwionośnych.
Siła skurczów mięśnia sercowego kontroluje objętość wyrzutową. Mogą na to wpływać pozytywnie lub negatywnie czynniki zwane inotropami . Środki te mogą być wynikiem zmian w organizmie lub być podawane jako leki w ramach leczenia zaburzeń medycznych lub jako forma podtrzymywania życia , szczególnie na oddziałach intensywnej terapii . Inotropy, które zwiększają siłę skurczu, są inotropami „dodatnimi” i obejmują współczulne , takie jak adrenalina , noradrenalina i dopamina . „Ujemne” leki inotropowe zmniejszają siłę skurczu i obejmują blokery kanału wapniowego .
Przewodnictwo elektryczne

Normalne rytmiczne bicie serca, zwane rytmem zatokowym , jest ustalane przez własny rozrusznik serca, węzeł zatokowo-przedsionkowy (znany również jako węzeł zatokowy lub węzeł SA). Tutaj powstaje sygnał elektryczny, który przechodzi przez serce, powodując skurcz mięśnia sercowego. Węzeł zatokowo-przedsionkowy znajduje się w górnej części prawego przedsionka , w pobliżu połączenia z żyłą główną górną. Sygnał elektryczny generowany przez węzeł zatokowo-przedsionkowy przechodzi przez prawy przedsionek w sposób promieniowy, który nie jest do końca poznany. Wędruje do lewego przedsionka przez wiązkę Bachmanna , tak że mięśnie lewego i prawego przedsionka kurczą się razem. Sygnał dociera następnie do węzła przedsionkowo-komorowego . Znajduje się w dolnej części prawego przedsionka w przegrodzie przedsionkowo-komorowej , granicy między prawym przedsionkiem a lewą komorą. Przegroda jest częścią szkieletu serca , tkanki w sercu, przez którą sygnał elektryczny nie może przejść, co zmusza sygnał do przejścia tylko przez węzeł przedsionkowo-komorowy. Następnie sygnał przemieszcza się wzdłuż wiązki Hisa do lewej i prawej gałęzi wiązki aż do komór serca. W komorach sygnał jest przenoszony przez wyspecjalizowaną tkankę zwaną włóknami Purkinjego , które następnie przekazują ładunek elektryczny do mięśnia sercowego.
Tętno
Normalne tętno spoczynkowe nazywane jest rytmem zatokowym , tworzonym i podtrzymywanym przez węzeł zatokowo-przedsionkowy , grupę komórek stymulujących znajdującą się w ścianie prawego przedsionka. Komórki w węźle zatokowo-przedsionkowym robią to, tworząc potencjał czynnościowy . Potencjał czynnościowy serca jest tworzony przez ruch określonych elektrolitów do iz komórek stymulatora. Potencjał czynnościowy następnie rozprzestrzenia się na pobliskie komórki.
Kiedy komórki zatokowo-przedsionkowe odpoczywają, mają ładunek ujemny na swoich błonach. Szybki napływ sodu powoduje, że ładunek błony staje się dodatni; nazywa się to depolaryzacją i zachodzi spontanicznie. Gdy komórka ma wystarczająco wysoki ładunek, kanały sodowe zamykają się, a wapnia zaczynają wchodzić do komórki, po czym potas zaczyna ją opuszczać. Wszystkie jony przechodzą przez kanały jonowe w błonie komórek zatokowo-przedsionkowych. Potas i wapń zaczynają przemieszczać się z i do komórki tylko wtedy, gdy ma ona wystarczająco wysoki ładunek, i dlatego nazywane są bramkowanymi napięciem . Krótko po tym kanały wapniowe zamykają się, a kanały potasowe otwierają, umożliwiając potasowi opuszczenie komórki. Powoduje to, że komórka ma ujemny ładunek spoczynkowy i nazywa się to repolaryzacją . Kiedy potencjał błony osiągnie około -60 mV, kanały potasowe zamykają się i proces może rozpocząć się od nowa.
Jony przemieszczają się z obszarów, w których są skoncentrowane, do miejsc, w których ich nie ma. Z tego powodu sód przedostaje się do komórki z zewnątrz, a potas z wnętrza komórki na zewnątrz komórki. Wapń również odgrywa kluczową rolę. Ich napływ przez powolne kanały oznacza, że komórki zatokowo-przedsionkowe mają przedłużoną fazę „plateau”, gdy mają ładunek dodatni. Część tego nazywa się bezwzględnym okresem refrakcji . Jony wapnia łączą się również z białkiem regulacyjnym troponiną C w kompleksie troponiny , aby umożliwić skurcz mięśnia sercowego i oddzielić od białka, aby umożliwić relaksację.
Tętno spoczynkowe osoby dorosłej wynosi od 60 do 100 uderzeń na minutę. Tętno spoczynkowe noworodka może wynosić 129 uderzeń na minutę (bpm) i stopniowo maleje aż do dojrzałości. Tętno sportowca może być niższe niż 60 uderzeń na minutę. Podczas ćwiczeń tętno może dochodzić do 150 bpm, przy czym maksymalne tętno sięga od 200 do 220 bpm.
Wpływy
Na normalny rytm zatokowy serca, dający tętno spoczynkowe, ma wpływ wiele czynników. Ośrodki sercowo-naczyniowe w pniu mózgu kontrolują współczulne i przywspółczulne wpływy na serce poprzez nerw błędny i pień współczulny. Te ośrodki sercowo-naczyniowe otrzymują dane wejściowe z szeregu receptorów, w tym baroreceptorów , wykrywających rozciąganie naczyń krwionośnych i chemoreceptorów , wykrywających ilość tlenu i dwutlenku węgla we krwi oraz jej pH. Poprzez szereg odruchów pomagają one regulować i podtrzymywać przepływ krwi.
Baroreceptory to receptory rozciągające zlokalizowane w zatoce aorty , ciałach szyjnych , żyły główne i inne lokalizacje, w tym naczynia płucne i prawą stronę samego serca. Baroreceptory strzelają z szybkością określoną przez stopień ich rozciągnięcia, na co wpływa ciśnienie krwi, poziom aktywności fizycznej i względna dystrybucja krwi. Wraz ze wzrostem ciśnienia i rozciągania wzrasta szybkość wyzwalania baroreceptorów, a ośrodki serca zmniejszają stymulację współczulną i zwiększają stymulację przywspółczulną. Wraz ze spadkiem ciśnienia i rozciągnięcia zmniejsza się szybkość wyzwalania baroreceptorów, a ośrodki serca zwiększają stymulację współczulną i zmniejszają stymulację przywspółczulną. Istnieje podobny odruch, zwany odruchem przedsionkowym lub odruch Bainbridge'a , związane ze zmiennym tempem przepływu krwi do przedsionków. Zwiększony powrót żylny rozciąga ściany przedsionków, w których znajdują się wyspecjalizowane baroreceptory. Jednakże, gdy baroreceptory przedsionkowe zwiększają swoją szybkość wyzwalania i rozciągają się z powodu zwiększonego ciśnienia krwi, ośrodek serca reaguje poprzez zwiększenie stymulacji współczulnej i hamowanie stymulacji przywspółczulnej w celu zwiększenia częstości akcji serca. Prawdą jest również sytuacja odwrotna. Chemoreceptory obecne w tętnicy szyjnej lub przylegające do aorty w ciele aorty reagują na poziom tlenu i dwutlenku węgla we krwi. Niski poziom tlenu lub wysoki poziom dwutlenku węgla będą stymulować odpalanie receptorów.
Poziom ćwiczeń i sprawności fizycznej, wiek, temperatura ciała, podstawowa przemiana materii , a nawet stan emocjonalny danej osoby mogą wpływać na tętno. Wysoki poziom hormonów epinefryny , noradrenaliny i hormonów tarczycy może zwiększać częstość akcji serca. Poziomy elektrolitów, w tym wapnia, potasu i sodu, mogą również wpływać na szybkość i regularność akcji serca; niski poziom tlenu we krwi , niskie ciśnienie krwi i odwodnienie mogą go zwiększyć.
Znaczenie kliniczne
Choroby
Choroby sercowo-naczyniowe , w tym choroby serca, są główną przyczyną zgonów na całym świecie. Większość chorób układu krążenia jest niezakaźna i związana ze stylem życia oraz innymi czynnikami, a wraz z wiekiem staje się coraz bardziej powszechna. Choroby serca są główną przyczyną zgonów, odpowiadając za średnio 30% wszystkich zgonów w 2008 roku na całym świecie. Wskaźnik ten waha się od niższych 28% do wysokich 40% w krajach o wysokich dochodach . Lekarze specjalizujący się w sercu nazywani są kardiologami . Wielu innych pracowników służby zdrowia jest zaangażowanych w leczenie chorób serca, w tym lekarzy , kardiochirurdzy , specjaliści intensywnej terapii i pokrewni lekarze , w tym fizjoterapeuci i dietetycy .
Choroba niedokrwienna serca
Choroba niedokrwienna serca, znana również jako choroba niedokrwienna serca, jest spowodowana miażdżycą tętnic — gromadzeniem się materiału tłuszczowego wzdłuż wewnętrznych ścian tętnic. Te złogi tłuszczu, znane jako blaszki miażdżycowe, zwężają tętnice wieńcowe, a jeśli są poważne, mogą zmniejszać przepływ krwi do serca. Jeśli zwężenie (lub zwężenie) jest stosunkowo niewielkie, pacjent może nie odczuwać żadnych objawów. Ciężkie zwężenia mogą powodować ból w klatce piersiowej ( dławica piersiowa) . ) lub duszność podczas ćwiczeń lub nawet w spoczynku. Cienka powłoka blaszki miażdżycowej może pęknąć, odsłaniając centrum tłuszczowe dla krążącej krwi. W takim przypadku może powstać zakrzep lub zakrzep blokujący tętnicę i ograniczający przepływ krwi do obszaru mięśnia sercowego, powodując zawał mięśnia sercowego (atak serca) lub niestabilną dusznicę bolesną . W najgorszym przypadku może to spowodować zatrzymanie akcji serca, nagłą i całkowitą utratę pojemności minutowej serca. Otyłość , wysokie ciśnienie krwi , niekontrolowana cukrzyca , palenie tytoniu i wysoki poziom cholesterolu wszystkie mogą zwiększać ryzyko rozwoju miażdżycy i choroby wieńcowej.
Niewydolność serca
Niewydolność serca jest definiowana jako stan, w którym serce nie jest w stanie pompować wystarczającej ilości krwi, aby sprostać wymaganiom organizmu. U pacjentów z niewydolnością serca może wystąpić duszność, zwłaszcza w pozycji leżącej, a także obrzęk kostek, znany jako obrzęk obwodowy . Niewydolność serca jest wynikiem wielu chorób wpływających na serce, ale najczęściej jest związana z chorobą niedokrwienną serca , wadami zastawkowymi serca lub wysokim ciśnieniem krwi. Mniej powszechne przyczyny obejmują różne kardiomiopatie . Niewydolność serca jest często związana z osłabieniem mięśnia sercowego w komorach (skurczowa niewydolność serca), ale może być również obserwowana u pacjentów z silnym, ale sztywnym mięśniem sercowym (rozkurczowa niewydolność serca). Stan ten może dotyczyć lewej komory (powodując głównie duszność), prawej komory (powodując głównie obrzęk nóg i podwyższone ciśnienie w żyłach szyjnych ) lub obu komór. Pacjenci z niewydolnością serca są bardziej narażeni na wystąpienie niebezpiecznych zaburzeń rytmu serca lub arytmii .
Kardiomiopatie
Kardiomiopatie to choroby atakujące mięsień sercowy. Niektóre powodują nieprawidłowe pogrubienie mięśnia sercowego ( kardiomiopatia przerostowa ), inne powodują nieprawidłowe rozszerzanie się i osłabienie serca ( kardiomiopatia rozstrzeniowa ), niektóre powodują sztywność mięśnia sercowego i niezdolność do pełnego rozluźnienia między skurczami ( kardiomiopatia restrykcyjna ) , a niektóre powodują serce ze skłonnością do zaburzeń rytmu serca ( kardiomiopatia arytmogenna ). Warunki te są często genetyczne i mogą być dziedziczone , ale niektóre, takie jak kardiomiopatia rozstrzeniowa, mogą być spowodowane uszkodzeniem przez toksyny, takie jak alkohol. Niektóre kardiomiopatie, takie jak kardiomopatia przerostowa, wiążą się z wyższym ryzykiem nagłej śmierci sercowej, szczególnie u sportowców. Wiele kardiomiopatii może prowadzić do niewydolności serca w późniejszych stadiach choroby.
Zastawkowa choroba serca
Zdrowe zastawki serca umożliwiają swobodny przepływ krwi w jednym kierunku, ale uniemożliwiają jej przepływ w innym kierunku. Chore zastawki serca mogą mieć wąski otwór i dlatego ograniczać przepływ krwi w kierunku do przodu (określanym jako zastawka zwężona ) lub mogą umożliwiać wyciek krwi w kierunku odwrotnym (określany jako niedomykalność zastawek ). Wada zastawkowa serca może powodować duszność, omdlenia lub ból w klatce piersiowej, ale może przebiegać bezobjawowo i być wykrywana tylko podczas rutynowego badania przez słyszenie nieprawidłowych dźwięków serca lub szmerów serca . W krajach rozwiniętych choroba zastawek serca jest najczęściej spowodowana zwyrodnieniem wtórnym do starości, ale może być również spowodowana infekcją zastawek serca ( zapalenie wsierdzia ). W niektórych częściach świata reumatyczna choroba serca jest główną przyczyną wad zastawkowych serca, zazwyczaj prowadzących do zwężenia zastawki mitralnej lub zastawki aortalnej i powodowanych przez układ odpornościowy organizmu reagujący na paciorkowcowe zakażenie gardła.
Zaburzenia rytmu serca
Podczas gdy w zdrowym sercu fale impulsów elektrycznych powstają w węźle zatokowym , zanim rozprzestrzenią się na resztę przedsionków, węzeł przedsionkowo-komorowy i wreszcie komory (określane jako normalny rytm zatokowy ), ten normalny rytm może zostać zakłócony. Nieprawidłowe rytmy serca lub arytmie mogą przebiegać bezobjawowo lub mogą powodować kołatanie serca, utratę przytomności lub duszność. Niektóre rodzaje arytmii, takie jak migotanie przedsionków, zwiększają długoterminowe ryzyko udaru mózgu .
Niektóre arytmie powodują nienormalnie wolne bicie serca, określane jako bradykardia lub bradyarytmia. Może to być spowodowane nieprawidłowo powolnym węzłem zatokowym lub uszkodzeniem układu przewodzącego serca ( blok serca ). W innych arytmiach serce może bić nienormalnie szybko, określane jako tachykardia lub tachyarytmia. Te arytmie mogą przybierać różne formy i mogą wywodzić się z różnych struktur w obrębie serca — niektóre z przedsionków (np. trzepotanie przedsionków ), inne z węzła przedsionkowo-komorowego (np. częstoskurcz nawrotny w węźle AV) ), podczas gdy inne powstają z komór (np. częstoskurcz komorowy ). Niektóre tachyarytmie są spowodowane przez blizny w sercu (np. niektóre formy częstoskurczu komorowego ), inne przez drażliwe ogniska (np. ogniskowy częstoskurcz przedsionkowy ), podczas gdy inne są spowodowane dodatkową nieprawidłową tkanką przewodzącą, która jest obecna od urodzenia (np. Wolff-Parkinson -zespół White'a ). Najbardziej niebezpieczną formą kołatania serca jest migotanie komór , w którym komory raczej drgają niż kurczą się, i które nieleczone szybko prowadzi do zgonu.
Choroba osierdzia
Worek otaczający serce, zwany osierdziem, może ulec zapaleniu w stanie znanym jako zapalenie osierdzia . Ten stan zazwyczaj powoduje ból w klatce piersiowej, który może rozprzestrzeniać się na plecy i jest często spowodowany infekcją wirusową ( gorączka gruczołowa , wirus cytomegalii lub wirus Coxsackie ). Płyn może gromadzić się w worku osierdziowym, określanym jako wysięk osierdziowy . Wysięk osierdziowy często występuje wtórnie do zapalenia osierdzia, niewydolności nerek lub nowotworów i często nie powoduje żadnych objawów. Jednak duże wysięki lub wysięki, które szybko się gromadzą, mogą uciskać serce w stanie zwanym tamponadą serca , powodując duszność i potencjalnie śmiertelne niskie ciśnienie krwi. Płyn można usunąć z przestrzeni osierdziowej w celu postawienia diagnozy lub złagodzenia tamponady za pomocą strzykawki w procedurze zwanej nakłuciem osierdzia .
Wrodzona wada serca
Niektórzy ludzie rodzą się z nieprawidłowym sercem, a te nieprawidłowości są znane jako wrodzone wady serca. Mogą one wahać się od stosunkowo drobnych (np. przetrwały otwór owalny , prawdopodobnie wariant prawidłowego) do poważnych, zagrażających życiu nieprawidłowości (np. zespół niedorozwoju lewego serca ). Typowe nieprawidłowości obejmują te, które wpływają na mięsień sercowy, który oddziela dwie strony serca („dziura w sercu”, np. ubytek przegrody międzykomorowej ). Inne wady obejmują wady zastawek serca (np. wrodzone zwężenie zastawki aortalnej ) lub główne naczynia krwionośne wychodzące z serca (np. koarktacja aorty ). Obserwuje się bardziej złożone zespoły, które obejmują więcej niż jedną część serca (np. Tetralogia Fallota ).
Niektóre wrodzone wady serca powodują, że krew o niskiej zawartości tlenu, która normalnie wróciłaby do płuc, jest pompowana z powrotem do reszty ciała. Są one znane jako sinicze wrodzone wady serca i często są poważniejsze. Poważne wrodzone wady serca często wykrywane są w dzieciństwie, krótko po urodzeniu, a nawet przed urodzeniem dziecka (np. przełożenie wielkich tętnic ), powodując duszności i wolniejsze tempo wzrostu. Lżejsze formy wrodzonych wad serca mogą pozostać niewykryte przez wiele lat i ujawnić się dopiero w wieku dorosłym (np. ubytek w przegrodzie międzyprzedsionkowej ).
kanałopatie
Kanałopatie można podzielić na kategorie na podstawie układu narządów, na które wpływają. W układzie sercowo-naczyniowym impuls elektryczny wymagany do każdego uderzenia serca jest dostarczany przez gradient elektrochemiczny każdej komórki serca. Ponieważ bicie serca zależy od prawidłowego ruchu jonów przez błonę powierzchniową, kanałopatie jonowe serca stanowią główną grupę chorób serca. Kanałopatie jonowe serca mogą wyjaśniać niektóre przypadki zespołu nagłej śmierci i zespołu nagłej śmierci arytmicznej . Zespół długiego QT jest najczęstszą postacią kanałopatii sercowej.
- Zespół długiego QT (LQTS) - w większości dziedziczny. Na EKG można zaobserwować dłuższy skorygowany odstęp QT (QTc). Charakteryzuje się omdleniami, nagłymi, zagrażającymi życiu zaburzeniami rytmu serca - Torsades de pointes , migotaniem komór i ryzykiem nagłej śmierci sercowej.
- Zespół krótkiego QT .
- Polimorficzny częstoskurcz komorowy katecholaminergiczny (CPVT).
- Postępująca wada przewodzenia w sercu (PCCD).
- Zespół wczesnej repolaryzacji - powszechny u osób młodszych i aktywnych, zwłaszcza mężczyzn, ponieważ wpływa na niego wyższy poziom testosteronu, który powoduje zwiększone prądy potasowe, co dodatkowo powoduje podniesienie punktu J na EKG. W bardzo rzadkich przypadkach może powodować migotanie komór i śmierć.
- Zespół Brugadów – choroba genetyczna charakteryzująca się nieprawidłowym zapisem EKG i jest jedną z najczęstszych przyczyn nagłej śmierci sercowej u młodych mężczyzn.
Diagnoza
Chorobę serca rozpoznaje się na podstawie wywiadu , badania serca i dalszych badań, w tym badań krwi , echokardiogramów , elektrokardiogramów i obrazowania . Pewną rolę mogą również odgrywać inne procedury inwazyjne, takie jak cewnikowanie serca .
Badanie
Badanie kardiologiczne obejmuje oględziny, obmacywanie klatki piersiowej dłońmi ( palpacja ) i słuchanie stetoskopem ( osłuchiwanie ). Polega na ocenie objawów , które mogą być widoczne na dłoniach (np. krwotoki odłamkowe ), stawach i innych obszarach. Tętno osoby jest pobierane, zwykle w tętnicy promieniowej w pobliżu nadgarstka, w celu oceny rytmu i siły tętna. Ciśnienie krwi jest mierzone za pomocą ręcznego lub automatycznego sfigmomanometru lub za pomocą bardziej inwazyjny pomiar z wnętrza tętnicy. Odnotowuje się każde podwyższenie tętna żyły szyjnej . Pierś osoby jest badana pod kątem wszelkich przekazywanych wibracji z serca, a następnie słuchana za pomocą stetoskopu.
Dźwięki serca

Echokardiogram 3D przedstawiający zastawkę mitralną (po prawej), zastawkę trójdzielną i mitralną (u góry po lewej) oraz zastawkę aortalną (u góry po prawej). Zamknięcie zastawek serca powoduje dźwięki serca .
Zwykle zdrowe serca mają tylko dwa słyszalne tony serca , zwane S1 i S2. Pierwszy ton serca S1 jest dźwiękiem wytwarzanym przez zamknięcie zastawek przedsionkowo-komorowych podczas skurczu komór i jest zwykle opisywany jako „lub”. Drugi ton serca , S2, to dźwięk zamykania się zastawek półksiężycowatych podczas rozkurczu komór i jest określany jako „dub”. Każdy dźwięk składa się z dwóch składowych, odzwierciedlających niewielką różnicę w czasie, gdy dwa zawory się zamykają. S2 może się rozdzielić na dwa różne dźwięki, albo w wyniku wdechu, albo różnych problemów zastawkowych lub sercowych. Mogą być również obecne dodatkowe tony serca, które powodują rytm galopu . Trzeci ton serca , S3, zwykle wskazuje na zwiększenie objętości krwi komorowej. Czwarty ton serca S4 jest określany jako galop przedsionków i jest wytwarzany przez odgłos krwi wtłaczanej do sztywnej komory. Połączona obecność S3 i S4 daje poczwórny galop.
Szmery serca to nieprawidłowe dźwięki serca, które mogą być związane z chorobą lub łagodne, i istnieje kilka rodzajów. Zwykle występują dwa dźwięki serca, a nieprawidłowe dźwięki serca mogą być dodatkowymi dźwiękami lub „szmerami” związanymi z przepływem krwi między dźwiękami. Szmery są klasyfikowane według głośności, od 1 (najcichszy) do 6 (najgłośniejszy) i oceniane na podstawie ich związku z tonami serca, pozycji w cyklu pracy serca oraz dodatkowych cech, takich jak ich promieniowanie do innych miejsc, zmiany z pozycja osoby, częstotliwość dźwięku określona przez bok stetoskopu w którym są słyszane, oraz miejsce, w którym są słyszane najgłośniej. Szmery mogą być spowodowane uszkodzonymi zastawkami serca lub wrodzonymi wadami serca, takimi jak ubytek przegrody międzykomorowej , lub mogą być słyszalne w zdrowych sercach. Inny rodzaj dźwięku, tarcie osierdzia, można usłyszeć w przypadkach zapalenia osierdzia, w którym błony objęte stanem zapalnym mogą ocierać się o siebie.
Badania krwi
Badania krwi odgrywają ważną rolę w diagnostyce i leczeniu wielu chorób sercowo-naczyniowych.
Troponina jest czułym biomarkerem serca z niedostatecznym ukrwieniem. Uwalnia się 4–6 godzin po urazie i zwykle osiąga szczyt po około 12–24 godzinach. Często wykonuje się dwa testy troponiny - jeden w momencie początkowej prezentacji, a drugi w ciągu 3–6 godzin, przy czym diagnostyczny jest wysoki poziom lub znaczny wzrost. Test na obecność mózgowego peptydu natriuretycznego (BNP) może być użyty do oceny obecności niewydolności serca i wzrasta, gdy występuje zwiększone zapotrzebowanie na lewą komorę. Testy te są uważane za biomarkery ponieważ są wysoce specyficzne dla chorób serca. Testowanie formy MB kinazy kreatynowej dostarcza informacji o ukrwieniu serca, ale jest stosowane rzadziej, ponieważ jest mniej specyficzne i czułe.
Często wykonuje się inne badania krwi, aby pomóc zrozumieć ogólny stan zdrowia danej osoby i czynniki ryzyka, które mogą przyczyniać się do chorób serca. Często obejmują one pełną morfologię krwi badającą anemię oraz podstawowy panel metaboliczny , który może ujawnić wszelkie zaburzenia elektrolitowe. Często wymagane jest badanie przesiewowe w celu zapewnienia odpowiedniego poziomu antykoagulacji. Lipidy na czczo i poziom glukozy we krwi na czczo (lub poziom HbA1c ) są często zlecane w celu oceny poziomu cholesterolu i stan cukrzycy, odpowiednio.
Elektrokardiogram
Za pomocą elektrod powierzchniowych na ciele można rejestrować aktywność elektryczną serca. To śledzenie sygnału elektrycznego to elektrokardiogram (EKG) lub (EKG). EKG jest testem przyłóżkowym i polega na umieszczeniu dziesięciu odprowadzeń na ciele. Powoduje to utworzenie „12-odprowadzeniowego” EKG (trzy dodatkowe odprowadzenia są obliczane matematycznie, a jedno odprowadzenie jest uziemione elektrycznie ).
W EKG występuje pięć wyraźnych cech: załamek P (depolaryzacja przedsionków), zespół QRS (depolaryzacja komór) i załamek T. (repolaryzacja komór). Gdy komórki serca kurczą się, wytwarzają prąd, który przepływa przez serce. Odchylenie EKG w dół oznacza, że komórki stają się bardziej dodatnie („depolaryzują się”) w kierunku tego odprowadzenia, podczas gdy odchylenie w górę oznacza, że komórki stają się bardziej ujemne („repolaryzują”) w kierunku tego odprowadzenia. Zależy to od położenia elektrody, więc jeśli fala depolaryzująca przesuwała się z lewej strony na prawą, elektroda po lewej stronie wykazywałaby odchylenie ujemne, a elektroda po prawej stronie wykazywałaby odchylenie dodatnie. EKG jest użytecznym narzędziem w wykrywaniu zaburzeń rytmu oraz w wykrywaniu niedostatecznego dopływu krwi do serca. Czasami podejrzewa się nieprawidłowości, ale nie są one natychmiast widoczne na EKG. Testowanie podczas ćwiczeń może być wykorzystane do wywołania nieprawidłowości lub EKG może być noszone przez dłuższy czas, na przykład 24-godzinny monitor Holtera , jeśli podejrzewane nieprawidłowości rytmu nie występują w momencie oceny.
Obrazowanie
Do oceny anatomii i funkcji serca można zastosować kilka metod obrazowania , w tym ultrasonografię ( echokardiografię ), angiografię , tomografię komputerową , rezonans magnetyczny i PET, skany . Echokardiogram to ultrasonografia serca używana do pomiaru funkcji serca, oceny choroby zastawkowej i poszukiwania wszelkich nieprawidłowości. Echokardiografia może być przeprowadzona przez sondę na klatce piersiowej ( przezklatkową ) lub przez sondę w przełyku ( przezprzełykowa) . ). Typowy raport echokardiograficzny będzie zawierał informacje o szerokości zastawek, odnotowaniu ewentualnych zwężeń, czy występuje cofanie się krwi ( regurgitacja ) oraz informacje o objętości krwi pod koniec skurczu i rozkurczu, w tym frakcji wyrzutowej , który opisuje, ile krwi jest wyrzucane z lewej i prawej komory po skurczu. Frakcję wyrzutową można następnie uzyskać dzieląc objętość wyrzucaną przez serce (objętość wyrzutową) przez objętość wypełnionego serca (objętość końcoworozkurczowa). Echokardiogramy można również wykonać w sytuacjach, gdy organizm jest bardziej zestresowany, w celu zbadania oznak braku ukrwienia. Ten test wysiłkowy serca obejmuje bezpośrednie ćwiczenia lub, jeśli nie jest to możliwe, wstrzyknięcie leku, takiego jak dobutamina .
Tomografia komputerowa, zdjęcia rentgenowskie klatki piersiowej i inne formy obrazowania mogą pomóc w ocenie wielkości serca, ocenie objawów obrzęku płuc i wskazaniu, czy wokół serca znajduje się płyn . Są również przydatne do oceny aorty, głównego naczynia krwionośnego opuszczającego serce.
Leczenie
Choroby wpływające na serce można leczyć różnymi metodami, w tym modyfikacją stylu życia, leczeniem farmakologicznym i chirurgią.
Choroba niedokrwienna serca
Zwężenia tętnic wieńcowych (choroba niedokrwienna serca) leczy się w celu złagodzenia objawów bólu w klatce piersiowej spowodowanego przez częściowo zwężoną tętnicę (dławica piersiowa), zminimalizowania uszkodzenia mięśnia sercowego w przypadku całkowitego zamknięcia tętnicy (zawał mięśnia sercowego) lub zapobiegania zawałowi mięśnia sercowego . wystąpienie zawału. Leki poprawiające objawy dławicy piersiowej obejmują nitroglicerynę , beta-blokery i blokery kanału wapniowego, podczas gdy leczenie zapobiegawcze obejmuje leki przeciwpłytkowe, takie jak aspiryna i statyny , środki związane ze stylem życia, takie jak zaprzestanie palenia i utrata masy ciała, oraz leczenie czynników ryzyka, takich jak wysokie ciśnienie krwi i cukrzyca.
Oprócz stosowania leków, zwężone tętnice serca można leczyć poprzez rozszerzenie zwężeń lub przekierowanie przepływu krwi w celu ominięcia przeszkody. Można to wykonać za pomocą przezskórnej interwencji wieńcowej , podczas której zwężenia można rozszerzyć, wprowadzając do tętnic wieńcowych małe druty zakończone balonikiem, napełniając balon w celu rozszerzenia zwężenia, a czasami pozostawiając metalowe rusztowanie zwane stentem, aby utrzymać tętnicę wieńcową. tętnica otwarta.
Jeśli zwężenia w tętnicach wieńcowych nie nadają się do leczenia przezskórną interwencją wieńcową, może być wymagana operacja otwarta. Można wykonać pomostowanie aortalno-wieńcowe , w którym naczynie krwionośne z innej części ciała (żyła odpiszczelowa , tętnica promieniowa lub tętnica piersiowa wewnętrzna ) jest używane do przekierowania krwi z miejsca przed zwężeniem (zazwyczaj aorty ) do punkt poza przeszkodą.
Zastawkowa choroba serca
Chore zastawki serca, które stały się nienormalnie wąskie lub nienormalnie nieszczelne, mogą wymagać operacji. Jest to tradycyjnie wykonywane jako otwarta procedura chirurgiczna w celu zastąpienia uszkodzonej zastawki serca tkankową lub metalową protezą zastawki . W niektórych okolicznościach trójdzielne lub mitralne można naprawić chirurgicznie , unikając konieczności wymiany zastawki. Zastawki serca można również leczyć przezskórnie, stosując techniki, które mają wiele podobieństw z przezskórną interwencją wieńcową. Przezcewnikowa wymiana zastawki aortalnej jest coraz częściej stosowany u pacjentów, u których ryzyko wymiany otwartej zastawki jest bardzo wysokie.
Zaburzenia rytmu serca
Nieprawidłowy rytm serca ( arytmie ) można leczyć za pomocą leków antyarytmicznych. Mogą one działać poprzez manipulowanie przepływem elektrolitów przez błonę komórkową (takie jak blokery kanału wapniowego , blokery kanału sodowego , amiodaron lub digoksyna ) lub modyfikować wpływ autonomicznego układu nerwowego na serce ( beta-blokery i atropina ). W przypadku niektórych zaburzeń rytmu, takich jak migotanie przedsionków, które zwiększają ryzyko udaru, ryzyko to można zmniejszyć, stosując leki przeciwzakrzepowe, takie jak warfaryna lub nowe doustne antykoagulanty .
Jeśli leki nie kontrolują arytmii, inną opcją leczenia może być ablacja przezcewnikowa . W tych procedurach druty są przekazywane z żyły lub tętnicy w nodze do serca, aby znaleźć nieprawidłowy obszar tkanki, który powoduje arytmię. Nieprawidłowa tkanka może zostać celowo uszkodzona lub usunięta przez ogrzewanie lub zamrażanie , aby zapobiec dalszym zaburzeniom rytmu serca. Podczas gdy większość arytmii można leczyć za pomocą małoinwazyjnych technik cewnikowania, niektóre arytmie (zwłaszcza migotanie przedsionków) ) można również leczyć za pomocą operacji otwartej lub torakoskopowej , zarówno w czasie innej operacji kardiochirurgicznej, jak i jako samodzielną procedurę. Można również zastosować kardiowersję , w której stosuje się wstrząs elektryczny w celu wybicia serca z nieprawidłowego rytmu .
Urządzenia kardiologiczne w postaci rozruszników serca lub wszczepialnych defibrylatorów mogą być również wymagane do leczenia arytmii. Rozruszniki serca, składające się z małego generatora zasilanego baterią wszczepionego pod skórę i jednej lub więcej elektrod, które sięgają do serca, są najczęściej stosowane w leczeniu nienormalnie wolnego rytmu serca . Wszczepialne defibrylatory są stosowane w leczeniu poważnych, zagrażających życiu, szybkich rytmów serca. Urządzenia te monitorują pracę serca, aw przypadku wykrycia niebezpiecznego przyspieszenia serca mogą automatycznie dostarczyć wstrząs, aby przywrócić serce do normalnego rytmu. Wszczepialne defibrylatory są najczęściej stosowane u pacjentów z niewydolnością serca, kardiomiopatie lub wrodzone zespoły arytmii.
Niewydolność serca
Oprócz zajęcia się podstawową przyczyną niewydolności serca pacjenta (najczęściej chorobą niedokrwienną serca lub nadciśnieniem ), podstawą leczenia niewydolności serca są leki. Należą do nich leki zapobiegające gromadzeniu się płynu w płucach poprzez zwiększanie ilości moczu wytwarzanego przez pacjenta ( leki moczopędne ) oraz leki, które mają na celu zachowanie funkcji pompowania serca ( beta-adrenolityki , inhibitory ACE i antagoniści receptora mineralokortykoidowego ).
U niektórych pacjentów z niewydolnością serca można zastosować wyspecjalizowany rozrusznik serca zwany terapią resynchronizującą, aby poprawić wydajność pompowania serca. Urządzenia te są często łączone z defibrylatorem. W bardzo ciężkich przypadkach niewydolności serca można wszczepić małą pompkę zwaną urządzeniem wspomagającym pracę serca , która uzupełnia zdolność serca do pompowania. W najcięższych przypadkach można rozważyć przeszczep serca .
Historia
Starożytny

Ludzie wiedzieli o sercu od czasów starożytnych, chociaż jego dokładna funkcja i anatomia nie były dokładnie poznane. Od pierwotnie religijnych poglądów wcześniejszych społeczeństw w kierunku serca, starożytni Grecy byli głównym ośrodkiem naukowego zrozumienia serca w starożytnym świecie. Arystoteles uważał serce za narząd odpowiedzialny za tworzenie krwi; Platon uważał serce za źródło krążącej krwi, a Hipokrates zauważył, że krew krąży cyklicznie z ciała przez serce do płuc. Erasistrat (304–250 pne) zauważył, że serce jest pompą powodującą rozszerzenie naczyń krwionośnych i zauważył, że zarówno tętnice, jak i żyły promieniują z serca, zmniejszając się stopniowo wraz z odległością, chociaż uważał, że są wypełnione powietrzem, a nie krwią. Odkrył również zastawki serca.
Grecki lekarz Galen (II wiek ne) wiedział, że naczynia krwionośne przenoszą krew i zidentyfikował krew żylną (ciemnoczerwoną) i tętniczą (jaśniejszą i cieńszą), z których każda pełni odrębne i odrębne funkcje. Galen, uznając serce za najcieplejszy organ w ciele, doszedł do wniosku, że dostarcza ono ciału ciepła. Serce nie pompowało krwi, ruch serca zasysał krew podczas rozkurczu, a krew była poruszana przez pulsowanie samych tętnic. Galen uważał, że krew tętnicza została stworzona przez krew żylną przechodzącą z lewej komory do prawej przez „pory” między komorami. Powietrze z płuc przechodziło z płuc przez tętnicę płucną do lewej strony serca i tworzyło krew tętniczą.
Idee te nie były kwestionowane przez prawie tysiąc lat.
Przednowoczesne
Najwcześniejsze opisy układu krążenia wieńcowego i płucnego można znaleźć w Komentarzu do anatomii w kanonie Awicenny , opublikowanym w 1242 r. przez Ibn al-Nafisa . W swoim rękopisie al-Nafis napisał, że krew przepływa przez krążenie płucne zamiast przemieszczać się z prawej do lewej komory, jak wcześniej uważał Galen. Jego dzieło zostało później przetłumaczone na łacinę przez Andreę Alpago .
W Europie nauki Galena nadal dominowały w społeczności akademickiej, a jego doktryny zostały przyjęte jako oficjalny kanon Kościoła. Andreas Vesalius zakwestionował niektóre przekonania Galena dotyczące serca w De humani corporis fabrica (1543), ale jego opus magnum zostało zinterpretowane jako wyzwanie dla władz i został poddany wielu atakom. Michael Servetus napisał w Christianismi Restitutio (1553), że krew przepływa z jednej strony serca na drugą przez płuca.
Nowoczesny
Przełom w zrozumieniu przepływu krwi przez serce i ciało nastąpił wraz z publikacją De Motu Cordis (1628) angielskiego lekarza Williama Harveya . Książka Harveya całkowicie opisuje systemowe krążenie i siłę mechaniczną serca, prowadząc do przeglądu doktryn Galena. Otto Frank (1865–1944) był niemieckim fizjologiem; wśród jego wielu opublikowanych prac znajdują się szczegółowe badania tego ważnego związku serca. Ernesta Starlinga (1866-1927) był ważnym angielskim fizjologiem, który również badał serce. Chociaż pracowali w dużej mierze niezależnie, ich połączone wysiłki i podobne wnioski zostały uznane w nazwie „ Mechanizm Franka-Starlinga ”.
Chociaż włókna Purkinjego i wiązka Hisa zostały odkryte już w XIX wieku, ich specyficzna rola w przewodnictwie elektrycznym serca pozostawała nieznana, dopóki Sunao Tawara nie opublikował swojej monografii zatytułowanej Das Reizleitungssystem des Säugetierherzens w 1906 roku. węzeł przedsionkowo-komorowy skłonił Arthura Keitha i Martina Flacka do poszukiwania podobnych struktur w sercu, co doprowadziło do odkrycia węzła zatokowo-przedsionkowego kilka miesięcy później. Struktury te stanowią anatomiczną podstawę elektrokardiogramu, którego wynalazca, Willem Einthoven , otrzymał Nagrodę Nobla w dziedzinie medycyny lub fizjologii w 1924 roku.
Pierwszego przeszczepu serca u człowieka dokonał James Hardy w 1964 roku, używając serca szympansa, ale pacjent zmarł w ciągu 2 godzin. Pierwsza transplantacja serca z człowieka na człowieka została przeprowadzona w 1967 roku przez południowoafrykańskiego chirurga Christiaana Barnarda w szpitalu Groote Schuur w Kapsztadzie . Był to ważny kamień milowy w kardiochirurgii , przyciągając uwagę zarówno lekarzy, jak i całego świata. Jednak długoterminowe wskaźniki przeżycia pacjentów były początkowo bardzo niskie. Ludwik Washkansky , pierwszy biorca serca dawcy, zmarł 18 dni po operacji, podczas gdy inni pacjenci nie przeżyli dłużej niż kilka tygodni. Amerykański chirurg Norman Shumway został uznany za swoje wysiłki na rzecz ulepszenia technik transplantacyjnych, wraz z pionierami Richardem Lowerem , Vladimirem Demikhovem i Adrianem Kantrowitzem . Do marca 2000 roku na całym świecie wykonano ponad 55 000 przeszczepów serca. Pierwszy udany przeszczep serca od genetycznie zmodyfikowanego świni do człowieka, w którym pacjent żył przez dłuższy czas, została przeprowadzona 7 stycznia 2022 r. w Baltimore przez kardiochirurga Bartleya P. Griffitha , odbiorcą był David Bennett (57 lat), co z powodzeniem przedłużyło jego życie do 8 marca 2022 r. (1 miesiąc i 30 dni).
W połowie XX wieku choroby serca przewyższyły choroby zakaźne jako główną przyczynę zgonów w Stanach Zjednoczonych, a obecnie są główną przyczyną zgonów na całym świecie. Trwające od 1948 roku badanie Framingham Heart Study rzuciło światło na wpływ różnych wpływów na serce, w tym diety, ćwiczeń fizycznych i popularnych leków, takich jak aspiryna. Chociaż wprowadzenie inhibitorów ACE i beta-blokerów poprawiło leczenie przewlekłej niewydolności serca, choroba ta nadal stanowi ogromne obciążenie medyczne i społeczne, a 30 do 40% pacjentów umiera w ciągu roku od postawienia diagnozy.
Społeczeństwo i kultura
|
||
| jb (F34) „serce” | ||
|---|---|---|
| egipskie hieroglify |
Symbolizm

Jako jeden z najważniejszych organów, serce od dawna identyfikowano jako centrum całego ciała, siedlisko życia, emocji, rozumu, woli, intelektu, celu lub umysłu. Serce jest emblematycznym symbolem w wielu religiach, oznaczającym „prawdę, sumienie lub odwagę moralną w wielu religiach - świątynię lub tron Boga w myśli islamskiej i judeochrześcijańskiej; boskie centrum, czyli atman , i trzecie oko transcendentnej mądrości w hinduizmie ; diament czystości i esencji Buddy ; taoistyczne centrum zrozumienia”.
W Biblii hebrajskiej słowo oznaczające serce, lew , jest używane w tych znaczeniach, jako siedziba emocji, umysłu i odnoszące się do narządu anatomicznego. Jest również powiązany pod względem funkcji i symboliki z żołądkiem.
Ważną częścią koncepcji duszy w religii starożytnego Egiptu było serce, czyli ib . Uważano, że serce metafizyczne ib powstało z jednej kropli krwi z serca matki dziecka, pobranej przy poczęciu . Dla starożytnych Egipcjan serce było siedliskiem emocji , myśli , woli i intencji . Świadczą o tym egipskie wyrażenia zawierające słowo ib , takie jak Awi-ib dla „szczęśliwego” (dosłownie „długiego serca”), Xak-ib dla „obcego” (dosłownie „obcięte serce”). W religii egipskiej serce było kluczem do życia pozagrobowego. Został pomyślany jako przetrwanie śmierci w podziemnym świecie, gdzie dawał dowody za lub przeciw swojemu posiadaczowi. Dlatego serce nie było usuwane z ciała podczas mumifikacji i uważano, że jest ośrodkiem inteligencji i uczuć oraz jest potrzebne w życiu pozagrobowym. Uważano, że serce zostało zbadane przez Anubisa i różne bóstwa podczas Ważenia Serca ceremonia. Jeśli serce ważyło więcej niż piórko Maat , co symbolizowało idealny standard zachowania. Jeśli szale się zrównoważyły, oznaczało to, że posiadacz serca prowadził sprawiedliwe życie i mógł wejść w zaświaty; gdyby serce było cięższe, zostałoby pożarte przez potwora Ammita .
Chiński znak oznaczający „serce” 心 wywodzi się ze stosunkowo realistycznego przedstawienia serca (wskazującego na komory serca) pismem pieczęci . Chińskie słowo xīn ma również metaforyczne znaczenie „umysł”, „zamiar” lub „rdzeń” i często jest tłumaczone jako „serce-umysł”, ponieważ starożytni Chińczycy wierzyli, że serce jest centrum ludzkiego poznania. W medycynie chińskiej serce jest postrzegane jako centrum 神 shén „ducha, świadomości”. Serce jest związane z jelito cienkie , język , rządzi sześcioma narządami i pięcioma wnętrznościami i należy do ognia w pięciu żywiołach.
Sanskryckie słowo oznaczające serce to hṛd lub hṛdaya , znalezione w najstarszym zachowanym tekście sanskryckim, Rigwedzie . W sanskrycie może oznaczać zarówno obiekt anatomiczny, jak i „umysł” lub „duszę”, reprezentujący siedlisko emocji. Hrd może być pokrewnym słowem oznaczającym serce w języku greckim, łacińskim i angielskim.
Wielu klasycznych filozofów i naukowców, w tym Arystoteles , uważało serce za siedlisko myśli, rozumu lub emocji, często ignorując rolę mózgu w tych funkcjach. Utożsamienie serca jako siedliska emocji w szczególności zawdzięczamy rzymskiemu lekarzowi Galenowi , który również zlokalizował siedlisko namiętności w wątrobie , a siedlisko rozumu w mózgu.
Serce odgrywało również rolę w systemie wierzeń Azteków . Najczęstszą formą składania ofiar z ludzi praktykowaną przez Azteków było wyrywanie serca. Aztekowie wierzyli, że serce ( tona ) jest zarówno siedliskiem jednostki, jak i fragmentem ciepła słonecznego ( istli ). Do dziś Nahua uważają Słońce za serce-duszę ( tona-tiuh ): „okrągłe, gorące, pulsujące”.
Rdzenni przywódcy od Alaski po Australię zebrali się w 2020 roku, aby przekazać światu wiadomość, że ludzkość musi przejść od umysłu do serca i pozwolić, by nasze serce kierowało tym, co robimy. Przesłanie zostało przekształcone w film, w którym podkreślono, że ludzkość musi otworzyć swoje serca, aby przywrócić światu równowagę. Kumu Sabra Kauka, nauczyciel studiów hawajskich i krzewiciel tradycji, podsumował przesłanie filmu, mówiąc: „Słuchaj swojego serca. Podążaj swoją drogą. Niech to będzie jasne i dla dobra wszystkich”. Film prowadził Illarion Merculieff z Aleutów (Unangańskie) plemię. Merculieff napisał, że Unangan Elders określali serce jako „źródło mądrości”, „głębszy portal głębokich wzajemnych powiązań i świadomości, który istnieje między ludźmi a wszystkimi żywymi istotami”.
W katolicyzmie istnieje długa tradycja kultu serca, wywodząca się z kultu ran Jezusa Chrystusa , który zyskał na znaczeniu od połowy XVI wieku. Tradycja ta wpłynęła na rozwój średniowiecznego chrześcijańskiego kultu Najświętszego Serca Jezusowego i równoległego kultu Niepokalanego Serca Maryi , spopularyzowanego przez Jana Eudesa. . Również w Biblii chrześcijańskiej znajdujemy wiele odniesień do serca, m.in.: „Błogosławieni czystego serca, albowiem oni Boga oglądać będą”, „Przede wszystkim strzeż swego serca, bo wszystko, co czynisz, z niego wypływa”, „Bo gdzie jest twój skarb, tam będzie i twoje serce”, „Bo jak człowiek myśli w swoim sercu, takim będzie”.
Wyraz złamanego serca jest międzykulturowym odniesieniem do żałoby po utraconej osobie lub do niespełnionej romantycznej miłości .
Pojęcie „ strzały Kupidyna ” jest starożytne, dzięki Owidiuszowi , ale chociaż Owidiusz opisuje Kupidyna jako raniącego swoje ofiary swoimi strzałami, nie jest wyraźnie powiedziane, że to serce jest zranione. Znana ikonografia przedstawiająca Kupidyna strzelającego w małe symbole serca to renesansowy motyw, który został powiązany z walentynkami .
Żywność
Serca zwierząt są powszechnie spożywane jako żywność. Ponieważ prawie w całości składają się z mięśni, są bogate w białko. Często wchodzą w skład dań z innymi podrobami , na przykład w pan-osmańskich kokoretsi .
z kurczaka są uważane za podroby i często są grillowane na szaszłykach; Przykładami tego są japońskie hāto yakitori , brazylijskie churrasco de coração i indonezyjskie satay z serca kurczaka . Można je również usmażyć na patelni, jak w mieszanym grillu jerozolimskim . W kuchni egipskiej można je stosować, drobno posiekane, jako składnik farszu do kurczaka. Wiele przepisów łączyło je z innymi podrobami, takimi jak meksykańskie pollo en menudencias i Rosyjski ragu iz kurinyikh potrokhov .
Serca wołowe, wieprzowe i baranie można generalnie wymieniać w przepisach. Ponieważ serce jest ciężko pracującym mięśniem, tworzy „twarde i raczej suche” mięso, dlatego generalnie jest wolno gotowane. Innym sposobem radzenia sobie z twardością jest mięsa w julienne , jak w chińskim smażonym sercu.
wołowe mogą być grillowane lub duszone. W peruwiańskim anticuchos de corazón grillowane serca wołowe są grillowane po zmiękczeniu przez długie marynowanie w mieszance przypraw i octu. Australijski ” to tak naprawdę duszone nadziewane serce wołowe.
wieprzowe jest duszone, gotowane, duszone lub robione na kiełbasę. Balijski oret to rodzaj kaszanki zrobionej ze świńskiego serca i krwi . Francuski przepis na cœur de porc à l'orange składa się z duszonego serca z sosem pomarańczowym.
Inne zwierzęta
kręgowce
Wielkość serca różni się w zależności od różnych grup zwierząt , przy czym serca kręgowców wahają się od najmniejszych myszy (12 mg) do płetwala błękitnego (600 kg). U kręgowców serce leży pośrodku brzusznej części ciała, otoczone osierdziem . który u niektórych ryb może być połączony z otrzewną .
Węzeł zatokowo-przedsionkowy występuje u wszystkich owodniowców , ale nie u bardziej prymitywnych kręgowców. U tych zwierząt mięśnie serca są stosunkowo ciągłe, a rytm serca jest koordynowany przez zatokę żylną, która przechodzi falą przez pozostałe komory. Ponieważ zatoka żylna jest włączona do prawego przedsionka w owodniowcach, prawdopodobnie jest homologiczna z węzłem SA. U teleostów z ich szczątkową zatoką żylną główny ośrodek koordynacji znajduje się w przedsionku. Tempo bicia serca różni się znacznie u różnych gatunków, od około 20 uderzeń na minutę u dorsza do około 600 u dorsza u kolibrów i do 1200 uderzeń na minutę u kolibra rubinowego .
Podwójne układy krążenia
Dorosłe płazy i większość gadów ma podwójny układ krwionośny , czyli układ krwionośny podzielony na część tętniczą i żylną. Jednak samo serce nie jest całkowicie podzielone na dwie strony. Zamiast tego jest podzielony na trzy komory - dwie przedsionki i jedną komorę. Krew powracająca zarówno z krążenia ogólnoustrojowego, jak iz płuc jest zawracana, a krew jest pompowana jednocześnie do krążenia ogólnoustrojowego i płuc. Podwójny system umożliwia krążenie krwi do iz płuc, które dostarczają natlenioną krew bezpośrednio do serca.
U gadów, innych niż węże , serce zwykle znajduje się w okolicy środka klatki piersiowej. U węży lądowych i nadrzewnych zwykle znajduje się bliżej głowy; u gatunków wodnych serce jest bardziej centralnie położone. Jest serce z trzema komorami: dwoma przedsionkami i jedną komorą. Forma i funkcja tych serc różnią się od serc ssaków ze względu na fakt, że węże mają wydłużone ciało, a tym samym podlegają wpływowi różnych czynników środowiskowych. W szczególności na serce węża w stosunku do pozycji w jego ciele duży wpływ miała grawitacja. Dlatego węże, które są większe, mają zwykle wyższy ciśnienie krwi spowodowane zmianami grawitacyjnymi. Komora jest niecałkowicie przedzielona ścianą ( przegrodą ) na dwie połowy, ze znaczną szczeliną w pobliżu tętnicy płucnej i otworów aorty. Wydaje się, że u większości gatunków gadów mieszanie się strumieni krwi jest niewielkie, jeśli w ogóle, więc aorta otrzymuje zasadniczo tylko krew natlenioną. Wyjątkiem od tej reguły są krokodyle , które mają czterokomorowe serce.
W sercu ryb dwudysznych przegroda rozciąga się częściowo do komory. Pozwala to na pewien stopień oddzielenia odtlenionego strumienia krwi przeznaczonego do płuc i natlenionego strumienia, który jest dostarczany do reszty ciała. Brak takiego podziału u żywych gatunków płazów może częściowo wynikać z ilości oddychania zachodzącego przez skórę; w ten sposób krew powracająca do serca przez żyły główne jest już częściowo natleniona. W rezultacie może istnieć mniejsza potrzeba dokładniejszego podziału między dwoma strumieniami krwi niż w przypadku dwudysznych lub innych czworonogów . Niemniej jednak, przynajmniej u niektórych gatunków płazów, gąbczasty charakter komory wydaje się utrzymywać większą separację między strumieniami krwi. Ponadto oryginalne zastawki stożka tętniczego zostały zastąpione zastawką spiralną, która dzieli go na dwie równoległe części, pomagając w ten sposób oddzielić dwa strumienie krwi.
Pełny podział
Archozaury ( krokodyle i ptaki ) oraz ssaki wykazują całkowite rozdzielenie serca na dwie pompy, co daje w sumie cztery komory serca; uważa się, że czterokomorowe serce archozaurów wyewoluowało niezależnie od serca ssaków. U krokodyli występuje mały otwór, otwór Panizzy , u podstawy pni tętniczych i istnieje pewien stopień wymieszania krwi po obu stronach serca podczas nurkowania pod wodą; tak więc tylko u ptaków i ssaków dwa strumienie krwi - do krążenia płucnego i ogólnoustrojowego - są trwale całkowicie oddzielone przez fizyczną barierę.
Ryba
Serce wyewoluowało nie mniej niż 380 milionów lat temu u ryb. Ryby mają coś, co często określa się mianem dwukomorowego serca, składającego się z jednego przedsionka do przyjmowania krwi i jednej komory do jej pompowania. Jednak serce ryby ma przedziały wejściowe i wyjściowe, które można nazwać komorami, dlatego czasami określa się je również jako trzykomorowe lub czterokomorowe, w zależności od tego, co jest liczone jako komora. Przedsionek i komora są czasami uważane za „prawdziwe komory”, podczas gdy inne są uważane za „komory dodatkowe”.
Prymitywne ryby mają czterokomorowe serce, ale komory są ułożone sekwencyjnie, więc to prymitywne serce jest zupełnie inne niż czterokomorowe serca ssaków i ptaków. Pierwszą komorą jest zatoka żylna , która zbiera odtlenioną krew z organizmu przez żyły wątrobowe i główne . Stąd krew przepływa do przedsionka, a następnie do potężnej komory mięśniowej, gdzie nastąpi główne działanie pompujące. Czwartą i ostatnią komorą jest stożek tętniczy , który zawiera kilka zastawek i wysyła krew do aorty brzusznej . Aorta brzuszna dostarcza krew do skrzeli, gdzie jest natleniona i przepływa przez aortę grzbietową do reszty ciała. (U czworonogów aorta brzuszna dzieli się na dwie części; jedna połowa tworzy aortę wstępującą , a druga tworzy tętnicę płucną).
U dorosłych ryb cztery komory nie są ułożone w prostym rzędzie, ale zamiast tego tworzą kształt litery S, przy czym dwie ostatnie komory leżą nad dwiema poprzednimi. Ten stosunkowo prosty wzór występuje u ryb chrzęstnoszkieletowych i ryb płetwiastych . U teleostów stożek tętniczy jest bardzo mały i można go dokładniej opisać jako część aorty, a nie samego serca. Stożek tętniczy nie występuje w żadnych owodniowcach , przypuszczalnie zostały wchłonięte do komór w trakcie ewolucji. Podobnie, podczas gdy zatoka żylna jest obecna jako struktura szczątkowa u niektórych gadów i ptaków, poza tym jest wchłaniana do prawego przedsionka i nie można jej już odróżnić.
Bezkręgowce


Stawonogi i większość mięczaków ma otwarty układ krążenia. W tym systemie odtleniona krew gromadzi się wokół serca w jamach ( zatokach ). Ta krew powoli przenika do serca przez wiele małych jednokierunkowych kanałów. Serce następnie pompuje krew do hemocoelu , jamy między narządami. Serce u stawonogów to zwykle umięśniona rurka biegnąca wzdłuż ciała, pod grzbietem i od podstawy głowy. Zamiast krwi płynem krążeniowym jest hemolimfa , która przenosi najczęściej stosowany barwnik oddechowy hemocyjanina na bazie miedzi jako transporter tlenu. Hemoglobina jest używana tylko przez kilka stawonogów.

U niektórych innych bezkręgowców, takich jak dżdżownice , układ krwionośny nie jest używany do transportu tlenu i dlatego jest znacznie zredukowany, nie ma żył ani tętnic i składa się z dwóch połączonych rurek. Tlen przemieszcza się przez dyfuzję i istnieje pięć małych naczyń mięśniowych, które łączą te naczynia, które kurczą się z przodu zwierząt, które można uważać za „serca”.
Kałamarnice i inne głowonogi mają dwa „serca skrzelowe” znane również jako serca rozgałęzione i jedno „serce układowe”. Serca rozgałęzione mają po dwa przedsionki i jedną komorę i pompują do skrzeli , podczas gdy serce systemowe pompuje do ciała.
Tylko strunowce (w tym kręgowce) i hemichordaty mają centralne „serce”, które jest pęcherzykiem utworzonym z pogrubienia aorty i kurczy się, aby pompować krew. Sugeruje to obecność go u ostatniego wspólnego przodka tych grup (mógł zaginąć w szkarłupniach ).
Dodatkowe obrazy
Krążenie wieńcowe
Notatki
Ten artykuł zawiera tekst z książki CC-BY : OpenStax College, Anatomy & Physiology. OpenStax CNX. 30 lipca 2014 r.
Bibliografia
- Hall, John (2011). Podręcznik fizjologii medycznej Guytona i Halla (wyd. 12). Filadelfia: Saunders/Elsevier. ISBN 978-1-4160-4574-8 .
- Longo, Dan; Fauci, Antoni; Kasper, Dennis; Hauser, Stephen; Jameson, J.; Loscalzo, Józef (2011). Harrison's Principles of Internal Medicine (wyd. 18). Profesjonalista McGraw-Hill. ISBN 978-0-07-174889-6 .
- Susan Standing; Neila R. Borleya; i in., wyd. (2008). Anatomia Graya: anatomiczne podstawy praktyki klinicznej (wyd. 40). Londyn: Churchill Livingstone. ISBN 978-0-8089-2371-8 .
- Nicki R. College; Briana R. Walkera; Stuart H. Ralston, wyd. (2010). Zasady i praktyka medyczna Davidsona (wyd. 21). Edynburg: Churchill Livingstone/Elsevier. ISBN 978-0-7020-3085-7 .
Linki zewnętrzne
- Przeszczep serca świni człowiekowi. BBC, 11 stycznia 2022 r.
- Kardiochirurg Bartley P. Griffith opowiada o wyjątkowym przeszczepie serca świni człowiekowi.
- Czym jest serce? – NIH
- Atlas anatomii serca człowieka
- Przegląd sekcji anatomii ludzkiego serca, w tym naczyń, cech wewnętrznych i zewnętrznych
- Prenatalny rozwój ludzkiego serca
- Serca zwierząt: ryby, kalmary
- The Heart , interdyscyplinarna dyskusja BBC Radio 4 z Davidem Woottonem, Fay Bound Alberti i Jonathanem Sawdayem ( In Our Time , 1 czerwca 2006)
- . Encyklopedia Britannica . Tom. 13 (wyd. 11). 1911. s. 129–134.