Benzodiazepina
| Benzodiazepiny | |
|---|---|
| Klasa leków | |
 Wzór strukturalny benzodiazepin.
| |
| Identyfikatory klas | |
| Używać | Zaburzenia lękowe , drgawki , skurcze mięśni , lęk napadowy |
| Kod ATC | N05BA |
| Sposób działania | Receptor GABA A |
| W Wikidanych | |
Benzodiazepiny ( BZD , BDZ , BZs ), czasami nazywane „ benzo ”, to klasa leków depresyjnych , których podstawową strukturą chemiczną jest fuzja pierścienia benzenowego i pierścienia diazepinowego . Są przepisywane w leczeniu stanów takich jak zaburzenia lękowe , bezsenność i drgawki . Pierwsza benzodiazepina, chlordiazepoksyd (Librium), została przypadkowo odkryta przez Leo Sternbacha w 1955 r. I udostępniona w 1960 r. przez Hoffmanna-La Roche'a , który wkrótce dołączył do diazepamu (Valium) w 1963 r. W 1977 r. benzodiazepiny były najczęściej przepisywanymi lekami na całym świecie ; wprowadzenie selektywnych inhibitorów wychwytu zwrotnego serotoniny (SSRI), między innymi, zmniejszyło liczbę przepisanych leków, ale nadal są one często stosowane na całym świecie.
Benzodiazepiny są środkami depresyjnymi, które nasilają działanie neuroprzekaźnika kwasu gamma-aminomasłowego (GABA) na receptor GABA A , powodując działanie uspokajające , nasenne ( nasenne ), przeciwlękowe (przeciwlękowe), przeciwdrgawkowe i zwiotczające mięśnie . Wysokie dawki wielu krócej działających benzodiazepin mogą również powodować amnezję następczą i dysocjację . Te właściwości sprawiają, że benzodiazepiny są przydatne w leczeniu lęku , lęku napadowego , bezsenności , pobudzenia , drgawek , skurczów mięśni , odstawienia alkoholu oraz jako premedykacja przed zabiegami medycznymi lub dentystycznymi. Benzodiazepiny dzielą się na krótko, pośrednio lub długo działające. W leczeniu bezsenności preferowane są benzodiazepiny o krótkim i średnim czasie działania; w leczeniu lęku zalecane są dłużej działające benzodiazepiny.
Benzodiazepiny są ogólnie uważane za bezpieczne i skuteczne do krótkotrwałego stosowania - około dwóch do czterech tygodni - chociaż mogą wystąpić zaburzenia funkcji poznawczych i efekty paradoksalne , takie jak agresja lub odhamowanie behawioralne. Mniejszość ludzi ma reakcje, takie jak nasilone pobudzenie lub panika, kiedy przestają przyjmować benzodiazepiny. Benzodiazepiny są związane ze zwiększonym ryzykiem samobójstwa z powodu agresji, impulsywności i negatywnych skutków odstawienia. Długotrwałe stosowanie jest kontrowersyjne ze względu na obawy dotyczące zmniejszającej się skuteczności , uzależnienia fizycznego , zespołu odstawienia benzodiazepin oraz zwiększonego ryzyka demencji i raka . Osoby starsze są narażone na zwiększone ryzyko zarówno krótko-, jak i długoterminowych działań niepożądanych , w wyniku czego wszystkie benzodiazepiny znajdują się na liście piw nieodpowiednich leków dla osób starszych. Istnieją kontrowersje dotyczące bezpieczeństwa benzodiazepin w ciąży. Chociaż nie są głównymi teratogenami , pozostaje niepewność co do tego, czy powodują rozszczep podniebienia u niewielkiej liczby dzieci i czy skutki neurobehawioralne występują w wyniku narażenia w okresie prenatalnym; wiadomo, że powodują objawy odstawienne u noworodków .
Przyjmowane w przedawkowaniu benzodiazepiny mogą powodować niebezpieczną głęboką utratę przytomności , ale są mniej toksyczne niż ich poprzednicy, barbiturany , a śmierć rzadko następuje, gdy jedynym przyjmowanym lekiem jest benzodiazepina. W połączeniu z innymi środkami działającymi depresyjnie na ośrodkowy układ nerwowy (OUN) , takimi jak alkohol i opioidy , znacznie wzrasta ryzyko toksyczności i śmiertelnego przedawkowania. Benzodiazepiny są powszechnie stosowane rekreacyjnie , a także często w połączeniu z innymi substancjami uzależniającymi i są kontrolowane w większości krajów.
Zastosowania medyczne
Benzodiazepiny mają działanie psycholeptyczne , uspokajające , nasenne , przeciwlękowe , przeciwdrgawkowe, zwiotczające mięśnie i powodujące amnezję , które są przydatne w różnych wskazaniach, takich jak uzależnienie od alkoholu , drgawki , zaburzenia lękowe , panika , pobudzenie i bezsenność. Większość jest podawana doustnie; jednak można je również podawać dożylnie , domięśniowo lub doodbytniczo . Ogólnie rzecz biorąc, benzodiazepiny są dobrze tolerowane i są bezpiecznymi i skutecznymi lekami krótkoterminowymi w szerokim zakresie schorzeń. Może rozwinąć się tolerancja na ich działanie i istnieje również ryzyko uzależnienia , a po odstawieniu może wystąpić zespół abstynencyjny. Czynniki te, w połączeniu z innymi możliwymi skutkami wtórnymi po długotrwałym stosowaniu, takimi jak zaburzenia psychomotoryczne, poznawcze lub pamięci, ograniczają ich długoterminowe zastosowanie. Skutki długotrwałego używania lub niewłaściwego używania obejmują tendencję do powodowania lub pogarszania deficytów poznawczych , depresji i lęku. College of Physicians and Surgeons of British Columbia zaleca zaprzestanie stosowania benzodiazepin u osób stosujących opioidy i tych, które stosowały je przez długi czas. Benzodiazepiny mogą mieć poważne niekorzystne skutki zdrowotne, a odkrycia te wspierają wysiłki kliniczne i regulacyjne mające na celu ograniczenie stosowania, zwłaszcza w połączeniu z agonistami receptorów niebenzodiazepinowych.
Lęk napadowy
Ze względu na swoją skuteczność, tolerancję i szybki początek działania przeciwlękowego , benzodiazepiny są często stosowane w leczeniu lęku związanego z zespołem lęku napadowego. Jednak wśród organów eksperckich nie ma zgody co do długotrwałego stosowania benzodiazepin w leczeniu lęku napadowego. Poglądy wahają się od osób posiadających benzodiazepiny, które nie są skuteczne w dłuższej perspektywie i powinny być zarezerwowane dla przypadków opornych na leczenie, po osoby, które uważają, że są one tak samo skuteczne w dłuższej perspektywie, jak selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI).
Amerykańskiego Towarzystwa Psychiatrycznego (APA) zauważają, że ogólnie benzodiazepiny są dobrze tolerowane, a ich stosowanie w początkowym leczeniu lęku napadowego jest silnie poparte licznymi kontrolowanymi badaniami. APA stwierdza, że nie ma wystarczających dowodów, aby zalecić którąkolwiek z ustalonych metod leczenia lęku napadowego zamiast innej. Wybór leczenia między benzodiazepinami, SSRI, inhibitorami wychwytu zwrotnego serotoniny i noradrenaliny (SNRI), trójpierścieniowymi lekami przeciwdepresyjnymi i psychoterapią powinien opierać się na historii pacjenta, preferencjach i innych indywidualnych cechach. Selektywne inhibitory wychwytu zwrotnego serotoniny prawdopodobnie będą najlepszym wyborem farmakoterapii dla wielu pacjentów z lękiem napadowym, ale często stosuje się również benzodiazepiny, a niektóre badania sugerują, że leki te są nadal stosowane z większą częstotliwością niż SSRI. Jedną z zalet benzodiazepin jest to, że łagodzą objawy lękowe znacznie szybciej niż leki przeciwdepresyjne, dlatego mogą być preferowane u pacjentów, u których szybka kontrola objawów ma kluczowe znaczenie. Jednak ta zaleta jest równoważona przez możliwość rozwoju uzależnienia od benzodiazepin . APA nie zaleca benzodiazepin osobom z objawami depresyjnymi lub niedawną historią zaburzeń związanych z używaniem substancji . Wytyczne APA stwierdzają, że farmakoterapię lęku napadowego na ogół należy kontynuować przez co najmniej rok, a doświadczenie kliniczne przemawia za kontynuacją leczenia benzodiazepinami w celu zapobiegania nawrotom. Chociaż zgłoszono poważne obawy dotyczące tolerancji i odstawienia benzodiazepin, nie ma dowodów na znaczące zwiększenie dawki u pacjentów stosujących benzodiazepiny przez długi czas. Dla wielu takich pacjentów stabilne dawki benzodiazepin zachowują swoją skuteczność przez kilka lat.
Wytyczne wydane przez brytyjski National Institute for Health and Clinical Excellence (NICE) przeprowadziły systematyczny przegląd przy użyciu innej metodologii i doszły do innych wniosków. Zakwestionowali dokładność badań, które nie były kontrolowane placebo. Opierając się na wynikach badań kontrolowanych placebo , nie zalecają stosowania benzodiazepin dłużej niż od dwóch do czterech tygodni, ponieważ tolerancja i uzależnienie fizyczne rozwijają się szybko, a objawy odstawienia, w tym lęk z odbicia, pojawiają się po sześciu tygodniach lub dłużej. Niemniej jednak benzodiazepiny są nadal przepisywane w celu długotrwałego leczenia zaburzeń lękowych , chociaż określone leki przeciwdepresyjne i terapie psychologiczne są zalecane jako opcje leczenia pierwszego rzutu, z lekiem przeciwdrgawkowym pregabaliną wskazanym jako leczenie drugiego lub trzeciego rzutu i odpowiednie dla długotrwałego użycie terminu. NICE stwierdziło, że długotrwałe stosowanie benzodiazepin w leczeniu lęku napadowego z agorafobią lub bez agorafobii jest wskazaniem nielicencjonowanym, nie ma długoterminowej skuteczności i dlatego nie jest zalecane przez wytyczne kliniczne. Terapie psychologiczne, takie jak terapia poznawczo-behawioralna, są zalecane jako terapia pierwszego rzutu w leczeniu lęku napadowego; Stwierdzono, że stosowanie benzodiazepin koliduje z korzyściami terapeutycznymi wynikającymi z tych terapii.
Benzodiazepiny są zwykle podawane doustnie; jednak bardzo rzadko lorazepam lub diazepam można podawać dożylnie w leczeniu napadów paniki .
Uogólnione zaburzenie lękowe
Benzodiazepiny mają silną skuteczność w krótkotrwałym leczeniu uogólnionych zaburzeń lękowych (GAD), ale nie wykazano ich skuteczności w ogólnej długoterminowej poprawie. Według National Institute for Health and Clinical Excellence (NICE), w razie potrzeby benzodiazepiny można stosować w natychmiastowym leczeniu GAD. Jednak zwykle nie należy ich podawać dłużej niż 2–4 tygodnie. Jedynymi lekami zalecanymi przez NICE do długoterminowego leczenia GAD są leki przeciwdepresyjne.
Podobnie Kanadyjskie Towarzystwo Psychiatryczne (CPA) zaleca benzodiazepiny, alprazolam , bromazepam , lorazepam i diazepam tylko jako lek drugiego rzutu, jeśli leczenie dwoma różnymi lekami przeciwdepresyjnymi zakończyło się niepowodzeniem. Chociaż są to leki drugiego rzutu, benzodiazepiny mogą być stosowane przez ograniczony czas w celu złagodzenia silnego niepokoju i pobudzenia. Wytyczne CPA zauważają, że po 4–6 tygodniach działanie benzodiazepin może zmniejszyć się do poziomu placebo, a benzodiazepiny są mniej skuteczne niż leki przeciwdepresyjne w łagodzeniu ruminacyjnego niepokoju , głównego objawu GAD. Jednak w niektórych przypadkach uzasadnione może być przedłużone leczenie benzodiazepinami jako dodatkiem do leku przeciwdepresyjnego.
Przegląd z 2015 roku wykazał większy wpływ leków niż terapii rozmową. Leki przynoszące korzyści obejmują inhibitory wychwytu zwrotnego serotoniny i noradrenaliny , benzodiazepiny i selektywne inhibitory wychwytu zwrotnego serotoniny .
Lęk
Benzodiazepiny są czasami stosowane w leczeniu ostrego lęku, ponieważ u większości osób powodują szybkie i wyraźne złagodzenie objawów; jednak nie są zalecane dłużej niż 2–4 tygodnie stosowania ze względu na ryzyko tolerancji i uzależnienia oraz brak długoterminowej skuteczności. Jeśli chodzi o bezsenność, można je również stosować nieregularnie / „w razie potrzeby”, na przykład w przypadkach, gdy wspomniany niepokój jest najgorszy. W porównaniu z innymi metodami leczenia farmakologicznego, benzodiazepiny dwukrotnie częściej prowadzą do nawrotu choroby podstawowej po odstawieniu. Terapie psychologiczne i inne terapie farmakologiczne są zalecane w długotrwałym leczeniu zespołu lęku uogólnionego. Leki przeciwdepresyjne mają wyższe wskaźniki remisji i ogólnie są bezpieczne i skuteczne w krótkim i długim okresie.
Bezsenność
Benzodiazepiny mogą być przydatne w krótkotrwałym leczeniu bezsenności. Ich stosowanie powyżej 2 do 4 tygodni nie jest zalecane ze względu na ryzyko uzależnienia. Raport Komitetu ds. Bezpieczeństwa Leków zalecił, aby w przypadku wskazań do długotrwałego stosowania benzodiazepin w leczeniu bezsenności leczenie było przerywane, o ile to możliwe. Zaleca się przyjmowanie benzodiazepin z przerwami iw najmniejszej skutecznej dawce. Poprawiają problemy ze snem, skracając czas spędzony w łóżku przed zaśnięciem, wydłużając czas snu i ogólnie zmniejszając czuwanie. Jednak pogarszają jakość snu, zwiększając ilość snu lekkiego i zmniejszając sen głęboki. Inne wady leków nasennych, w tym benzodiazepin, to możliwa tolerancja na ich działanie, bezsenność z odbicia i skrócony sen wolnofalowy oraz okres karencji charakteryzujący się bezsennością z odbicia oraz przedłużonym okresem niepokoju i pobudzenia.
Lista benzodiazepin zatwierdzonych do leczenia bezsenności jest dość podobna w większości krajów, ale to, które benzodiazepiny są oficjalnie oznaczone jako leki nasenne pierwszego rzutu przepisywane w leczeniu bezsenności, różni się w zależności od kraju. Dłużej działające benzodiazepiny, takie jak nitrazepam i diazepam , mają efekty szczątkowe, które mogą utrzymywać się do następnego dnia i generalnie nie są zalecane.
Od czasu wypuszczenia niebenzodiazepin w 1992 roku w odpowiedzi na obawy dotyczące bezpieczeństwa, osobom cierpiącym na bezsenność i inne zaburzenia snu coraz częściej przepisuje się niebenzodiazepiny (2,3% w 1993 roku do 13,7% Amerykanów w 2010 roku), rzadziej benzodiazepiny (23,5% w 1993 do 1993 roku). 10,8% w 2010 r.). Nie jest jasne, czy nowe niebenzodiazepinowe leki nasenne (leki Z) są lepsze niż krótko działające benzodiazepiny. Skuteczność tych dwóch grup leków jest podobna. Według Amerykańskiej Agencji ds. Badań i Jakości Opieki Zdrowotnej pośrednie porównanie wskazuje, że skutki uboczne benzodiazepin mogą występować około dwa razy częściej niż w przypadku niebenzodiazepin. Niektórzy eksperci sugerują stosowanie niebenzodiazepin preferencyjnie jako pierwszego rzutu długoterminowego leczenia bezsenności. Jednak brytyjski Narodowy Instytut Zdrowia i Doskonałości Klinicznej nie znalazł żadnych przekonujących dowodów na korzyść Z-drugs. Przegląd NICE wskazał, że krótko działające leki Z były niewłaściwie porównywane w badaniach klinicznych z długo działającymi benzodiazepinami. Nie przeprowadzono badań porównujących krótko działające leki Z z odpowiednimi dawkami krótko działających benzodiazepin. Na tej podstawie NICE zaleciła wybór środka nasennego na podstawie kosztów i preferencji pacjenta.
Starsi dorośli nie powinni stosować benzodiazepin w leczeniu bezsenności, chyba że zawiodły inne metody leczenia. W przypadku stosowania benzodiazepin pacjenci, ich opiekunowie i lekarz powinni omówić zwiększone ryzyko urazów, w tym dowody wskazujące na dwukrotnie częstsze występowanie kolizji drogowych wśród pacjentów prowadzących pojazdy oraz upadków i złamań szyjki kości udowej u starszych pacjentów.
drgawki
Przedłużające się konwulsyjne napady padaczkowe są nagłym przypadkiem medycznym , z którym zwykle można skutecznie sobie poradzić, podając szybko działające benzodiazepiny, które są silnymi lekami przeciwdrgawkowymi . W środowisku szpitalnym dożylne klonazepam , lorazepam i diazepam to wybory pierwszego rzutu. W społeczności podawanie dożylne nie jest praktyczne, dlatego stosuje się diazepam doodbytniczy lub midazolam dopoliczkowy , z preferencją dla midazolamu, ponieważ jego podawanie jest łatwiejsze i bardziej akceptowalne społecznie.
Kiedy po raz pierwszy wprowadzono benzodiazepiny, zostały one entuzjastycznie przyjęte do leczenia wszystkich postaci padaczki . Jednak senność i tolerancja stają się problemami przy dalszym stosowaniu i żaden nie jest obecnie uważany za wybór pierwszego rzutu w długoterminowej terapii padaczki. Clobazam jest szeroko stosowany przez specjalistyczne kliniki leczenia padaczki na całym świecie, a klonazepam jest popularny w Holandii, Belgii i Francji. Clobazam został dopuszczony do użytku w Stanach Zjednoczonych w 2011 roku. W Wielkiej Brytanii zarówno klobazam, jak i klonazepam są lekami drugiego rzutu w leczeniu wielu postaci padaczki. Clobazam odgrywa również użyteczną rolę w bardzo krótkotrwałej profilaktyce napadów padaczkowych oraz w padaczce menstruacyjnej . Odstawienie leku po długotrwałym stosowaniu w leczeniu padaczki wymaga dodatkowej ostrożności ze względu na ryzyko napadów z odbicia. Dlatego dawka jest powoli zmniejszana przez okres do sześciu miesięcy lub dłużej.
Odstawienie alkoholu
Chlordiazepoksyd jest najczęściej stosowaną benzodiazepiną do detoksykacji alkoholu , ale diazepam może być stosowany jako alternatywa. Oba są stosowane w detoksykacji osób zmotywowanych do zaprzestania picia i są przepisywane na krótki okres czasu, aby zmniejszyć ryzyko rozwoju tolerancji i uzależnienia od samego leku benzodiazepinowego. Benzodiazepiny o dłuższym okresie półtrwania sprawiają, że detoksykacja jest łatwiejsza do zniesienia, a niebezpieczne (i potencjalnie śmiertelne) skutki odstawienia alkoholu są mniej prawdopodobne. Z drugiej strony, krótkodziałające benzodiazepiny mogą prowadzić do napadów padaczkowych i dlatego nie zaleca się ich detoksykacji w warunkach ambulatoryjnych. Oksazepam i lorazepam są często stosowane u pacjentów zagrożonych kumulacją leku, w szczególności u osób starszych i chorych na marskość wątroby , ponieważ są one metabolizowane inaczej niż inne benzodiazepiny poprzez koniugację .
Benzodiazepiny są preferowanym lekiem z wyboru w leczeniu alkoholowego zespołu odstawiennego , w szczególności w zapobieganiu i leczeniu niebezpiecznego powikłania napadów padaczkowych oraz w łagodzeniu ciężkiego delirium . Lorazepam jest jedyną benzodiazepiną o przewidywalnym wchłanianiu domięśniowym i najskuteczniejszym w zapobieganiu i kontrolowaniu ostrych napadów padaczkowych.
Inne wskazania
Benzodiazepiny są często przepisywane w szerokim zakresie warunków:
- Mogą uspokajać pacjentów poddawanych wentylacji mechanicznej lub pacjentów w skrajnym stanie. W takiej sytuacji należy zachować ostrożność ze względu na ryzyko wystąpienia depresji oddechowej i zaleca się, aby dostępne były placówki leczenia przedawkowania benzodiazepin . Stwierdzono również, że zwiększają one prawdopodobieństwo późniejszego zespołu stresu pourazowego po odłączeniu ludzi od respiratorów.
- Benzodiazepiny są wskazane w leczeniu duszności (duszności) w zaawansowanych chorobach, zwłaszcza gdy inne metody leczenia nie zapewniają odpowiedniej kontroli objawów.
- Benzodiazepiny są skuteczne jako leki podawane na kilka godzin przed operacją w celu złagodzenia niepokoju. Wywołują również amnezję , która może być przydatna, ponieważ pacjenci mogą nie pamiętać nieprzyjemności związanych z zabiegiem. Stosuje się je również u pacjentów z dentofobią , a także przy niektórych zabiegach okulistycznych, takich jak chirurgia refrakcyjna; chociaż takie użycie jest kontrowersyjne i zalecane tylko dla tych, którzy są bardzo niespokojni. Midazolam jest najczęściej przepisywany do tego zastosowania ze względu na jego silne działanie uspokajające i szybki czas powrotu do zdrowia, a także rozpuszczalność w wodzie, co zmniejsza ból po wstrzyknięciu. Czasami stosuje się diazepam i lorazepam. Lorazepam ma szczególnie wyraźne właściwości amnestyczne, które mogą sprawić, że będzie bardziej skuteczny, gdy pożądanym efektem jest amnezja.
- Benzodiazepiny są dobrze znane ze swoich silnych właściwości zwiotczających mięśnie i mogą być przydatne w leczeniu skurczów mięśni, chociaż często rozwija się tolerancja na ich działanie zwiotczające mięśnie. Baklofen lub tyzanidyna są czasami stosowane jako alternatywa dla benzodiazepin. Stwierdzono, że tyzanidyna ma lepszą tolerancję w porównaniu z diazepamem i baklofenem.
- Benzodiazepiny są również stosowane w leczeniu ostrej paniki spowodowanej zatruciem halucynogenem . Benzodiazepiny są również stosowane w celu uspokojenia osoby silnie pobudzonej i w razie potrzeby można je podać we wstrzyknięciu domięśniowym. Czasami mogą być skuteczne w krótkotrwałym leczeniu nagłych przypadków psychiatrycznych, takich jak ostra psychoza , jak w przypadku schizofrenii lub manii , powodując szybkie uspokojenie i uspokojenie do czasu zadziałania działania litu lub neuroleptyków (leków przeciwpsychotycznych). Lorazepam jest najczęściej stosowany, ale klonazepam jest czasami przepisywany na ostrą psychozę lub manię; ich długotrwałe stosowanie nie jest zalecane ze względu na ryzyko uzależnienia. Uzasadnione są dalsze badania nad zastosowaniem samych benzodiazepin oraz w połączeniu z lekami przeciwpsychotycznymi w leczeniu ostrej psychozy.
- Klonazepam , benzodiazepina, jest stosowany w leczeniu wielu postaci parasomnii . Zaburzenia zachowania związane z szybkimi ruchami gałek ocznych dobrze reagują na niskie dawki klonazepamu. Zespół niespokojnych nóg można leczyć za pomocą klonazepamu jako opcji leczenia trzeciego rzutu, ponieważ stosowanie klonazepamu jest nadal w fazie badań.
- Benzodiazepiny są czasami stosowane w zaburzeniach obsesyjno-kompulsyjnych (OCD), chociaż ogólnie uważa się, że są nieskuteczne w tym wskazaniu. Skuteczność stwierdzono jednak w jednym małym badaniu. Benzodiazepiny można rozważyć jako opcję leczenia w przypadkach opornych na leczenie.
- Leki przeciwpsychotyczne są na ogół lekami pierwszego rzutu w przypadku delirium; jednakże, gdy delirium jest spowodowane alkoholem lub uspokajającym odstawieniem nasennym , benzodiazepiny są leczeniem pierwszego rzutu.
- Istnieją dowody na to, że niskie dawki benzodiazepin zmniejszają niekorzystne skutki terapii elektrowstrząsowej .
Przeciwwskazania
Ze względu na działanie zwiotczające mięśnie, benzodiazepiny mogą powodować depresję oddechową u osób podatnych. Z tego powodu są przeciwwskazane u osób z miastenią , bezdechem sennym , zapaleniem oskrzeli i POChP . Należy zachować ostrożność podczas stosowania benzodiazepin u osób z zaburzeniami osobowości lub niepełnosprawnością intelektualną ze względu na częste reakcje paradoksalne . W dużej depresji mogą wywoływać tendencje samobójcze i czasami są stosowane w przypadku samobójczych przedawkowań. Osoby, które w przeszłości nadużywały alkoholu lub niemedycznie stosowały opioidy lub barbiturany , powinny unikać benzodiazepin, ponieważ istnieje ryzyko zagrażających życiu interakcji z tymi lekami.
Ciąża
W Stanach Zjednoczonych Agencja ds. Żywności i Leków sklasyfikowała benzodiazepiny w kategorii D lub X, co oznacza, że wykazano potencjalne szkody dla nienarodzonych dzieci.
Narażenie na benzodiazepiny w czasie ciąży wiąże się z nieznacznie zwiększonym (z 0,06 do 0,07%) ryzykiem rozszczepu podniebienia u noworodków, co jest kontrowersyjnym wnioskiem, ponieważ niektóre badania nie wykazują związku między benzodiazepinami a rozszczepem podniebienia. Ich stosowanie przez przyszłe mamy na krótko przed porodem może skutkować zespołem wiotkiego niemowlęcia . Noworodki z tym schorzeniem mają tendencję do hipotonii , hipotermii , letargu oraz trudności w oddychaniu i karmieniu. Opisano przypadki zespołu odstawienia noworodków u niemowląt przewlekle narażonych na działanie benzodiazepin in utero . Zespół ten może być trudny do rozpoznania, ponieważ zaczyna się kilka dni po porodzie, na przykład dopiero po 21 dniach w przypadku chlordiazepoksydu. Objawy obejmują drżenie , hipertonię , hiperrefleksję , nadpobudliwość i wymioty i mogą trwać od trzech do sześciu miesięcy. Zmniejszanie dawki w czasie ciąży może złagodzić jej nasilenie. W przypadku stosowania w ciąży benzodiazepiny o lepszym i dłuższym okresie bezpieczeństwa, takie jak diazepam lub chlordiazepoksyd , są zalecane zamiast potencjalnie bardziej szkodliwych benzodiazepin, takich jak temazepam lub triazolam . Stosowanie najmniejszej skutecznej dawki przez najkrótszy czas minimalizuje ryzyko dla nienarodzonego dziecka.
Osoby starsze
Korzyści ze stosowania benzodiazepin są najmniejsze, a ryzyko największe u osób starszych. Są one wymienione jako potencjalnie nieodpowiednie leki dla osób starszych przez Amerykańskie Towarzystwo Geriatryczne. Osoby w podeszłym wieku są bardziej narażone na uzależnienie i bardziej wrażliwe na działania niepożądane, takie jak problemy z pamięcią, uspokojenie w ciągu dnia, zaburzenia koordynacji ruchowej, zwiększone ryzyko wypadków i upadków pojazdów mechanicznych oraz zwiększone ryzyko złamań szyjki kości udowej . Długoterminowe skutki benzodiazepin i uzależnienia od benzodiazepin u osób starszych mogą przypominać demencję , depresję lub zespoły lękowe i z czasem stopniowo się pogarszają. Niekorzystny wpływ na funkcje poznawcze można pomylić ze skutkami starości. Korzyści z odstawienia obejmują poprawę funkcji poznawczych, czujność, mobilność, zmniejszone ryzyko nietrzymania moczu oraz zmniejszone ryzyko upadków i złamań. Sukces stopniowego odstawiania benzodiazepin jest równie duży u osób starszych, jak iu młodszych. Benzodiazepiny należy przepisywać osobom starszym tylko z ostrożnością i tylko przez krótki czas w małych dawkach. U osób starszych preferowane są benzodiazepiny o krótkim lub średnim czasie działania, takie jak oksazepam i temazepam . Silne benzodiazepiny alprazolam i triazolam oraz długo działające benzodiazepiny nie są zalecane u osób starszych ze względu na nasilone działania niepożądane. Nonbenzodiazepiny , takie jak zaleplon i zolpidem , oraz małe dawki uspokajających leków przeciwdepresyjnych są czasami stosowane jako alternatywa dla benzodiazepin.
Długotrwałe stosowanie benzodiazepin wiąże się ze zwiększonym ryzykiem zaburzeń funkcji poznawczych i demencji, a zmniejszenie zalecanych dawek prawdopodobnie zmniejszy ryzyko demencji. Związek między historią używania benzodiazepin a pogorszeniem funkcji poznawczych jest niejasny, przy czym niektóre badania wskazują na mniejsze ryzyko pogorszenia funkcji poznawczych u byłych użytkowników, niektóre nie wykazały żadnego związku, a inne wskazują na zwiększone ryzyko pogorszenia funkcji poznawczych.
Benzodiazepiny są czasami przepisywane w celu leczenia behawioralnych objawów demencji. Jednak, podobnie jak leki przeciwdepresyjne , mają niewiele dowodów na skuteczność, chociaż leki przeciwpsychotyczne wykazały pewne korzyści. Upośledzające funkcje poznawcze działanie benzodiazepin, które często występuje u osób starszych, może również pogorszyć demencję.
Niekorzystne skutki

Najczęstsze skutki uboczne benzodiazepin są związane z ich działaniem uspokajającym i rozluźniającym mięśnie. Obejmują one senność , zawroty głowy oraz zmniejszoną czujność i koncentrację. Brak koordynacji może skutkować upadkami i kontuzjami, zwłaszcza u osób starszych. Kolejnym skutkiem jest upośledzenie umiejętności kierowania pojazdami i zwiększone prawdopodobieństwo wypadków drogowych. Częstym skutkiem ubocznym jest spadek libido i problemy z erekcją. depresja i odhamowanie . Podczas podawania dożylnego może wystąpić niedociśnienie i zahamowanie oddychania ( hipowentylacja ). Mniej powszechne działania niepożądane obejmują nudności i zmiany apetytu, niewyraźne widzenie, dezorientację, euforię , depersonalizację i koszmary senne. Opisano przypadki toksyczności wątroby, ale są one bardzo rzadkie.
Długoterminowe skutki stosowania benzodiazepin mogą obejmować zaburzenia poznawcze , a także problemy afektywne i behawioralne. Mogą również wystąpić uczucia niepokoju, trudności w konstruktywnym myśleniu, utrata popędu seksualnego, agorafobia i fobia społeczna, narastający niepokój i depresja, utrata zainteresowania zajęciami i zainteresowaniami w czasie wolnym oraz niezdolność do doświadczania lub wyrażania uczuć. Nie każdy jednak doświadcza problemów z długotrwałym użytkowaniem. Dodatkowo może wystąpić zmienione postrzeganie siebie, środowiska i relacji.
W porównaniu z innymi środkami uspokajająco-nasennymi, wizyty w szpitalu z udziałem benzodiazepin miały o 66% większe szanse na poważne niekorzystne skutki zdrowotne. Obejmowało to hospitalizację, przeniesienie pacjenta lub śmierć, a wizyty obejmujące kombinację benzodiazepin i agonistów receptora niebenzodiapinowego miały prawie czterokrotnie większe szanse na poważny wynik zdrowotny.
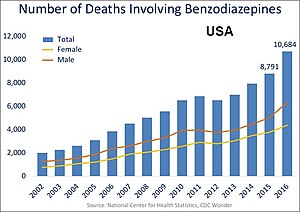
We wrześniu 2020 r. Amerykańska Agencja ds. Żywności i Leków (FDA) zażądała aktualizacji ostrzeżenia w ramce dla wszystkich leków benzodiazepinowych, aby opisywać ryzyko nadużywania, niewłaściwego stosowania, uzależnienia, uzależnienia fizycznego i reakcji odstawienia w spójny sposób dla wszystkich leków w tej klasie.
Efekty poznawcze
Krótkotrwałe stosowanie benzodiazepin niekorzystnie wpływa na wiele obszarów poznawczych, z których najbardziej godnym uwagi jest to, że zakłóca tworzenie i utrwalanie wspomnień nowego materiału i może wywołać całkowitą amnezję następczą . Jednak badacze mają przeciwne opinie na temat skutków długotrwałego podawania. Jeden pogląd jest taki, że wiele krótkoterminowych skutków utrzymuje się przez długi czas, a nawet może się pogorszyć i nie ustępuje po zaprzestaniu stosowania benzodiazepin. Inny pogląd utrzymuje, że deficyty poznawcze u przewlekle używających benzodiazepin występują tylko przez krótki okres po dawce lub że przyczyną tych deficytów są zaburzenia lękowe.
Chociaż brakuje ostatecznych badań, poprzedni pogląd uzyskał wsparcie w metaanalizie 13 małych badań z 2004 roku. Ta metaanaliza wykazała, że długotrwałe stosowanie benzodiazepin było związane z umiarkowanymi lub dużymi skutkami ubocznymi we wszystkich obszarach poznawczych, przy czym najczęściej wykrywanym zaburzeniem była pamięć wzrokowo-przestrzenna . Niektóre z innych zgłoszonych upośledzeń to obniżone IQ, koordynacja wzrokowo-ruchowa, przetwarzanie informacji, uczenie się werbalne i koncentracja. Autorzy metaanalizy i późniejszy recenzent zauważyli, że przydatność tej metaanalizy jest ograniczona, ponieważ osoby badane pochodziły głównie z klinik odwykowych; współistniejące narkotyki, alkohol i zaburzenia psychiczne nie zostały określone; a kilka włączonych badań przeprowadziło pomiary funkcji poznawczych w okresie karencji.
Efekty paradoksalne
reakcje paradoksalne , takie jak nasilenie napadów padaczkowych, agresja , przemoc, impulsywność , drażliwość i zachowania samobójcze. Reakcje te zostały wyjaśnione jako konsekwencje odhamowania i późniejszej utraty kontroli nad zachowaniami nieakceptowanymi społecznie. Reakcje paradoksalne są rzadkie w populacji ogólnej, a częstość ich występowania wynosi poniżej 1% i jest podobna do placebo. Występują jednak częściej u osób nadużywających rekreacyjnie, osób z zaburzeniami osobowości typu borderline , dzieci i pacjentów przyjmujących duże dawki. W tych grupach z kontrolą impulsów są prawdopodobnie najważniejszym czynnikiem ryzyka odhamowania; trudności w uczeniu się i zaburzenia neurologiczne również stanowią poważne ryzyko. Większość doniesień o odhamowaniu dotyczy dużych dawek benzodiazepin o dużej sile działania. Efekty paradoksalne mogą pojawić się również po przewlekłym stosowaniu benzodiazepin.
Długotrwałe pogorszenie objawów psychiatrycznych
Podczas gdy benzodiazepiny mogą przynosić krótkotrwałe korzyści w przypadku lęku, snu i pobudzenia u niektórych pacjentów, długotrwałe (tj. dłuższe niż 2-4 tygodnie) stosowanie może spowodować pogorszenie objawów, które leki mają leczyć. Potencjalne wyjaśnienia obejmują zaostrzenie problemów poznawczych, które są już powszechne w zaburzeniach lękowych, powodując lub pogarszając depresję i myśli samobójcze, zakłócając architekturę snu poprzez hamowanie głębokiej fazy snu, objawy odstawienne lub objawy z odbicia pomiędzy dawkami, naśladując lub zaostrzając podstawowy lęk lub zaburzenia snu, hamując korzyści psychoterapii poprzez hamowanie konsolidacji pamięci i zmniejszanie wygaszania lęku oraz zmniejszanie radzenia sobie z traumą/stresem i zwiększanie podatności na stres w przyszłości. Te dwa ostatnie wyjaśnienia mogą wyjaśniać, dlaczego benzodiazepiny są nieskuteczne i/lub potencjalnie szkodliwe w przypadku zespołu stresu pourazowego i fobii . Lęk, bezsenność i drażliwość mogą być przejściowo nasilone podczas odstawienia, ale objawy psychiczne po odstawieniu są zwykle mniejsze niż nawet podczas przyjmowania benzodiazepin. Funkcjonowanie znacząco poprawia się w ciągu 1 roku od odstawienia.
Uzależnienie fizyczne, zespoły odstawienia i po odstawieniu

Tolerancja
Głównym problemem przewlekłego stosowania benzodiazepin jest rozwój tolerancji i uzależnienia . Tolerancja objawia się zmniejszonym działaniem farmakologicznym i rozwija się stosunkowo szybko w stosunku do uspokajającego, nasennego, przeciwdrgawkowego i zwiotczającego mięśnie działania benzodiazepin. Tolerancja na działanie przeciwlękowe rozwija się wolniej, z niewielkimi dowodami na ciągłą skuteczność powyżej czterech do sześciu miesięcy ciągłego stosowania. Na ogół nie występuje tolerancja na skutki amnestyczne. Istnieją jednak kontrowersje co do tolerancji na działanie przeciwlękowe, z pewnymi dowodami na to, że benzodiazepiny zachowują skuteczność i przeciwstawnymi dowodami z systematycznego przeglądu literatury, że tolerancja często występuje, a niektóre dowody na to, że niepokój może się nasilić przy długotrwałym stosowaniu. Kwestia tolerancji na amnestyczne działanie benzodiazepin jest również niejasna. Niektóre dowody sugerują, że rozwija się częściowa tolerancja i że „upośledzenie pamięci ogranicza się do wąskiego okna w ciągu 90 minut po każdej dawce”.
Główną wadą benzodiazepin jest to, że tolerancja na efekty terapeutyczne rozwija się stosunkowo szybko, podczas gdy wiele działań niepożądanych utrzymuje się. Tolerancja na działanie nasenne i rozluźniające mięśnie rozwija się w ciągu dni lub tygodni, a działanie przeciwdrgawkowe i przeciwlękowe w ciągu tygodni lub miesięcy. Dlatego jest mało prawdopodobne, aby benzodiazepiny były skuteczne w długotrwałym leczeniu snu i lęku. Podczas gdy efekty terapeutyczne BZD znikają wraz z tolerancją, często utrzymują się depresja i impulsywność z wysokim ryzykiem samobójstwa. Kilka badań potwierdziło, że długoterminowe benzodiazepiny nie różnią się istotnie od placebo w zakresie snu lub lęku. To może wyjaśniać, dlaczego pacjenci zwykle zwiększają dawki w miarę upływu czasu, a wielu ostatecznie przyjmuje więcej niż jeden rodzaj benzodiazepin po tym, jak pierwszy traci skuteczność. Dodatkowo, ponieważ tolerancja na uspokajające działanie benzodiazepin rozwija się szybciej niż tolerancja na działanie depresyjne na pnia mózgu, osoby przyjmujące więcej benzodiazepin w celu osiągnięcia pożądanych efektów mogą doświadczyć nagłej depresji oddechowej, niedociśnienia lub śmierci. U większości pacjentów z zaburzeniami lękowymi i zespołem stresu pourazowego objawy utrzymują się co najmniej przez kilka miesięcy, co sprawia, że tolerancja na efekty terapeutyczne jest dla nich wyraźnym problemem i wymaga bardziej skutecznego, długoterminowego leczenia (np. psychoterapii, leków przeciwdepresyjnych o działaniu serotoninergicznym).
Objawy odstawienia i postępowanie

Odstawienie benzodiazepin lub nagłe zmniejszenie dawki, nawet po stosunkowo krótkim okresie leczenia (dwa do czterech tygodni), może skutkować wystąpieniem dwóch grup objawów – nawrotu i odstawienia . Objawy z odbicia to powrót objawów, z powodu których pacjent był leczony, ale nasilenie niż wcześniej. Objawy odstawienne to nowe objawy, które pojawiają się po odstawieniu benzodiazepiny. Są głównym objawem uzależnienia fizycznego .
Najczęstsze objawy odstawienia benzodiazepin to bezsenność, problemy żołądkowe, drżenie , pobudzenie, strach i skurcze mięśni . Rzadziej występujące objawy to drażliwość, pocenie się, depersonalizacja , derealizacja , nadwrażliwość na bodźce, depresja, zachowania samobójcze , psychozy , napady padaczkowe i delirium tremens . Ciężkie objawy zwykle pojawiają się w wyniku nagłego lub zbyt szybkiego odstawienia. Nagłe odstawienie może być niebezpieczne i prowadzić do ekscytotoksyczności , powodując uszkodzenie, a nawet śmierć komórek nerwowych w wyniku nadmiernego poziomu pobudzającego neuroprzekaźnika glutaminianu . Uważa się, że zwiększona aktywność glutaminergiczna jest częścią mechanizmu kompensacyjnego chronicznego hamowania GABAergicznego przez benzodiazepiny. Dlatego zalecany jest schemat stopniowej redukcji.
Objawy mogą również wystąpić podczas stopniowego zmniejszania dawki, ale zazwyczaj są mniej nasilone i mogą utrzymywać się jako część przedłużającego się zespołu odstawiennego przez miesiące po odstawieniu benzodiazepin. Około 10% pacjentów doświadcza zauważalnego przewlekłego zespołu odstawiennego, który może utrzymywać się przez wiele miesięcy, aw niektórych przypadkach rok lub dłużej. Przedłużające się objawy zwykle przypominają te obserwowane podczas pierwszych kilku miesięcy odstawienia, ale zwykle mają stopień nasilenia podostry. Takie objawy stopniowo zmniejszają się z czasem, ostatecznie całkowicie zanikając.
Benzodiazepiny mają reputację wśród pacjentów i lekarzy jako powodujące ciężkie i traumatyczne odstawienie; jest to jednak w dużej mierze spowodowane złym zarządzaniem procesem wycofywania. Zbyt szybkie odstawienie benzodiazepin zwiększa nasilenie zespołu abstynencyjnego i zwiększa odsetek niepowodzeń. Powolne i stopniowe wycofywanie się , dostosowane do indywidualnych potrzeb oraz, jeśli jest to wskazane, wsparcie psychologiczne jest najskuteczniejszym sposobem radzenia sobie z odstawieniem. Opinia co do czasu potrzebnego do zakończenia odstawienia waha się od czterech tygodni do kilku lat. Zasugerowano cel krótszy niż sześć miesięcy, ale ze względu na takie czynniki, jak dawkowanie i rodzaj benzodiazepiny, przyczyny przepisywania, styl życia, osobowość, stres środowiskowy i ilość dostępnego wsparcia, wycofanie może być potrzebne rok lub dłużej.
Odstawienie najlepiej polega na przestawieniu fizycznie zależnego pacjenta na równoważną dawkę diazepamu, ponieważ ma on najdłuższy okres półtrwania ze wszystkich benzodiazepin, jest metabolizowany do długo działających aktywnych metabolitów i jest dostępny w tabletkach o małej sile działania, które można ćwiartki dla mniejszych dawek. Dodatkową korzyścią jest to, że jest dostępny w postaci płynnej, co pozwala na jeszcze mniejsze redukcje. Chlordiazepoksyd , który ma również długi okres półtrwania i długo działające aktywne metabolity , może być stosowany jako alternatywa.
Nonbenzodiazepiny są przeciwwskazane podczas odstawienia benzodiazepin, ponieważ wykazują tolerancję krzyżową z benzodiazepinami i mogą wywoływać uzależnienie. Alkohol wykazuje również tolerancję krzyżową z benzodiazepinami i jest bardziej toksyczny, dlatego należy zachować ostrożność, aby uniknąć zastąpienia jednego uzależnienia innym. Podczas odstawienia najlepiej unikać antybiotyków na bazie fluorochinolonów , jeśli to możliwe; wypierają benzodiazepiny z ich miejsca wiązania i zmniejszają działanie GABA, a tym samym mogą nasilać objawy odstawienne. Leki przeciwpsychotyczne nie są zalecane w przypadku odstawienia benzodiazepin (lub innych stanów odstawienia depresyjnych na ośrodkowy układ nerwowy), zwłaszcza klozapiny , olanzapiny lub fenotiazyn o niskiej sile działania, np. Chlorpromazyny , ponieważ obniżają próg drgawkowy i mogą nasilać objawy odstawienne; jeśli jest używany, wymagana jest szczególna ostrożność.
Odstawienie długotrwałych benzodiazepin jest korzystne dla większości osób. Odstawienie benzodiazepin od długoterminowych użytkowników ogólnie prowadzi do poprawy zdrowia fizycznego i psychicznego , zwłaszcza u osób starszych; chociaż niektórzy długoterminowi użytkownicy zgłaszają ciągłe korzyści z przyjmowania benzodiazepin, może to wynikać z tłumienia skutków odstawienia.
Kontrowersyjne skojarzenia
Oprócz dobrze ustalonego związku między benzodiazepinami a upośledzeniem psychomotorycznym powodującym wypadki samochodowe i upadki prowadzące do złamań; badania przeprowadzone w latach 2000 i 2010 podniosły związek między benzodiazepinami (i lekami Z ) a innymi, jak dotąd nieudowodnionymi, skutkami ubocznymi, w tym demencją, rakiem, infekcjami, zapaleniem trzustki i zaostrzeniami chorób układu oddechowego.
Demencja
W wielu badaniach wykazano związek między długotrwałym stosowaniem benzodiazepin a chorobami neurodegeneracyjnymi, zwłaszcza chorobą Alzheimera. Stwierdzono, że długotrwałe stosowanie benzodiazepin wiąże się ze zwiększonym ryzykiem demencji, nawet po uwzględnieniu tendencji protopatycznych .
Infekcje
Niektóre badania obserwacyjne wykryły znaczące powiązania między benzodiazepinami a infekcjami dróg oddechowych, takimi jak zapalenie płuc, podczas gdy inne nie. Duża metaanaliza przed wprowadzeniem do obrotu randomizowanych kontrolowanych badań dotyczących farmakologicznie powiązanych Z-Drugs sugeruje również niewielki wzrost ryzyka infekcji. W badaniach na zwierzętach postulowano efekt niedoboru odporności w wyniku działania benzodiazepin na receptory GABA-A.
Rak
Metaanaliza badań obserwacyjnych wykazała związek między używaniem benzodiazepin a rakiem, chociaż ryzyko różnych czynników i różnych nowotworów różniło się znacznie. Jeśli chodzi o eksperymentalne dowody naukowe, analiza danych dotyczących rakotwórczości i genotoksyczności różnych benzodiazepin sugeruje niewielką możliwość rakotwórczości w przypadku niewielkiej liczby benzodiazepin.
Zapalenie trzustki
Dowody sugerujące związek między benzodiazepinami (i lekami Z) a zapaleniem trzustki są bardzo nieliczne i ograniczone do kilku badań obserwacyjnych z Tajwanu. Do tych ustaleń, podobnie jak w przypadku innych kontrowersyjnych powiązań, można odnieść krytykę za wprowadzanie w błąd. Aby potwierdzić to powiązanie, wymagane są dalsze dobrze zaprojektowane badania z innych populacji, a także biologicznie prawdopodobny mechanizm.
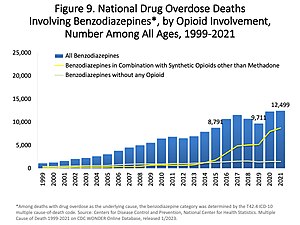
Przedawkować
Chociaż benzodiazepiny są znacznie bezpieczniejsze w przypadku przedawkowania niż ich poprzednicy, barbiturany , nadal mogą powodować problemy w przypadku przedawkowania. Wzięte same, rzadko powodują poważne komplikacje w przypadku przedawkowania ; statystyki w Anglii wykazały, że benzodiazepiny były odpowiedzialne za 3,8% wszystkich zgonów w wyniku zatrucia jednym lekiem. Jednak łączenie tych leków z alkoholem , opiatami czy trójpierścieniowymi lekami przeciwdepresyjnymi znacznie zwiększa toksyczność. Osoby starsze są bardziej wrażliwe na skutki uboczne benzodiazepin, a przy ich długotrwałym stosowaniu może dojść nawet do zatrucia. Różne benzodiazepiny różnią się toksycznością; temazepam wydaje się najbardziej toksyczny w przypadku przedawkowania i stosowania z innymi lekami. Objawy przedawkowania benzodiazepin mogą obejmować; senność , niewyraźna mowa , oczopląs , niedociśnienie , ataksja , śpiączka , depresja oddechowa i zatrzymanie krążenia i oddychania .
Istnieje środek odwracający działanie benzodiazepin, flumazenil (Anexate). Jego stosowanie jako antidotum nie jest rutynowo zalecane ze względu na wysokie ryzyko ponownej sedacji i drgawek. W podwójnie ślepej, kontrolowanej placebo próbie z udziałem 326 osób, u 4 osób wystąpiły poważne zdarzenia niepożądane, a u 61% nastąpiła ponowna sedacja po zastosowaniu flumazenilu. Istnieje wiele przeciwwskazań do jego stosowania. Jest przeciwwskazany u osób z długotrwałym stosowaniem benzodiazepin w wywiadzie, po spożyciu substancji obniżającej próg drgawkowy lub mogącej wywołać arytmię oraz u osób z nieprawidłowymi parametrami życiowymi. Jedno z badań wykazało, że tylko 10% osób z przedawkowaniem benzodiazepin jest odpowiednimi kandydatami do leczenia flumazenilem.
Interakcje
Poszczególne benzodiazepiny mogą mieć różne interakcje z niektórymi lekami. W zależności od ich metabolicznego , benzodiazepiny można z grubsza podzielić na dwie grupy. Największą grupę stanowią te, które są metabolizowane przez cytochromu P450 (CYP450) i posiadają znaczny potencjał interakcji z innymi lekami. Druga grupa obejmuje te, które są metabolizowane przez glukuronidację , takie jak lorazepam , oksazepam i temazepam , i ogólnie mają niewiele interakcji lekowych.
Wiele leków, w tym doustne środki antykoncepcyjne , niektóre antybiotyki , leki przeciwdepresyjne i przeciwgrzybicze , hamuje enzymy cytochromu w wątrobie. Zmniejszają szybkość eliminacji benzodiazepin metabolizowanych przez CYP450, co może prowadzić do nadmiernej kumulacji leku i nasilenia działań niepożądanych. Natomiast leki indukujące enzymy cytochromu P450, takie jak ziele dziurawca , antybiotyk ryfampicyna oraz leki przeciwdrgawkowe karbamazepina i fenytoina , przyspieszają eliminację wielu benzodiazepin i osłabiają ich działanie. Przyjmowanie benzodiazepin z alkoholem, opioidami i innymi środkami działającymi depresyjnie na ośrodkowy układ nerwowy nasila ich działanie. Często skutkuje to zwiększoną sedacją, zaburzeniami koordynacji ruchowej, wstrzymaniem oddechu i innymi działaniami niepożądanymi, które mogą być śmiertelne. Leki zobojętniające sok żołądkowy mogą spowolnić wchłanianie niektórych benzodiazepin; efekt ten jest jednak marginalny i niespójny.
Farmakologia
Farmakodynamika
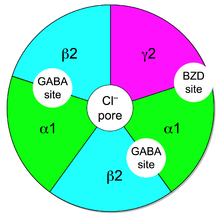
Benzodiazepiny działają poprzez zwiększenie skuteczności endogennej substancji chemicznej, GABA , w celu zmniejszenia pobudliwości neuronów . Zmniejsza to komunikację między neuronami, a zatem ma uspokajający wpływ na wiele funkcji mózgu.
GABA kontroluje pobudliwość neuronów poprzez wiązanie się z receptorem GABA A. Receptor GABA A to kompleks białek zlokalizowany w synapsach między neuronami. Wszystkie receptory GABA A zawierają kanał jonowy , który prowadzi jony chlorkowe przez błony komórkowe neuronów i dwa miejsca wiązania neuroprzekaźnika kwasu gamma-aminomasłowego (GABA), podczas gdy podzbiór kompleksów receptorów GABA A zawiera również pojedyncze miejsce wiązania benzodiazepin. Wiązanie benzodiazepin z tym kompleksem receptorów nie zmienia wiązania GABA. W przeciwieństwie do innych dodatnich modulatorów allosterycznych , które zwiększają wiązanie liganda, wiązanie benzodiazepiny działa jako dodatni modulator allosteryczny, zwiększając całkowite przewodzenie jonów chlorkowych przez błonę komórkową neuronu, gdy GABA jest już związany ze swoim receptorem. Ten zwiększony napływ jonów chlorkowych powoduje hiperpolaryzację potencjału błonowego neuronu . W rezultacie różnica między potencjałem spoczynkowym a potencjałem progowym jest zwiększona, a wystrzelenie jest mniej prawdopodobne. Różne podtypy receptora GABA A mają różne dystrybucje w różnych obszarach mózgu, a zatem kontrolują różne obwody neuronalne . Zatem aktywacja różnych podtypów receptora GABA A przez benzodiazepiny może skutkować różnymi działaniami farmakologicznymi. Jeśli chodzi o mechanizm działania benzodiazepin, ich podobieństwa są zbyt duże, aby podzielić je na poszczególne kategorie, takie jak anksjolityczne czy nasenne. Na przykład środek nasenny podawany w małych dawkach wywołuje efekty przeciwlękowe, podczas gdy benzodiazepina sprzedawana jako lek przeciwlękowy w wyższych dawkach wywołuje sen.
Podzbiór receptorów GABA A , które również wiążą benzodiazepiny, określa się jako receptory benzodiazepinowe (BzR). Receptor GABA A jest heteromerem złożonym z pięciu podjednostek, z których najczęstsze to dwie α , dwie β i jedna γ (α 2 β 2 γ1). Dla każdej podjednostki istnieje wiele podtypów (α 1–6 , β 1–3 i γ 1–3 ). Receptory GABA A , które składają się z różnych kombinacji podtypów podjednostek, mają różne właściwości, różne rozmieszczenie w mózgu i różne działania w stosunku do efektów farmakologicznych i klinicznych. Benzodiazepiny wiążą się na styku podjednostek α i γ receptora GABA A. Wiązanie podjednostki wymaga również α3 , aby alfa zawierały resztę aminokwasową histydyny ( tj . receptory GABAa zawierające α1 , α2 α5 , i ) . Z α4 tego powodu benzodiazepiny nie wykazują powinowactwa do receptorów GABA A zawierających podjednostki i α6 . z resztą argininy zamiast histydyny Po związaniu się z receptorem benzodiazepinowym ligand benzodiazepinowy blokuje receptor benzodiazepinowy w konformacji, w której ma on większe powinowactwo do neuroprzekaźnika GABA . Zwiększa to częstotliwość otwierania powiązanego kanału jonów chlorkowych i hiperpolaryzuje błonę powiązanego neuronu. Działanie hamujące dostępnego GABA jest nasilone, co prowadzi do działania uspokajającego i przeciwlękowego. Na przykład, te ligandy o wysokiej aktywności na α1 są związane z silniejszym działaniem nasennym , podczas gdy te o wyższym powinowactwie do receptorów GABAa zawierających podjednostki α2 i/lub α3 mają dobrą aktywność przeciwlękową.
GABA A uczestniczą w regulacji przycinania synaptycznego poprzez wywoływanie pochłonięcia kręgosłupa przez mikroglej. Wykazano, że benzodiazepiny regulują w górę pochłanianie kręgosłupa przez mikroglej i przyspieszają nadgorliwą eliminację połączeń synaptycznych, prawdopodobnie przez receptory GABA A. Mechanizm ten może pomóc wyjaśnić zwiększone ryzyko demencji związane z długotrwałym leczeniem benzodiazepinami.
Klasa leków benzodiazepinowych oddziałuje również z obwodowymi receptorami benzodiazepinowymi . Obwodowe receptory benzodiazepinowe są obecne w tkankach obwodowego układu nerwowego , komórkach glejowych iw mniejszym stopniu w ośrodkowym układzie nerwowym. Te receptory obwodowe nie są strukturalnie spokrewnione ani sprzężone z GABAa . Modulują układ odpornościowy i biorą udział w odpowiedzi organizmu na uraz. Benzodiazepiny działają również jako słabe inhibitory wychwytu zwrotnego adenozyny . Sugerowano, że niektóre z ich działań przeciwdrgawkowych, przeciwlękowych i zwiotczających mięśnie mogą częściowo wynikać z tego działania. Benzodiazepiny mają miejsca wiązania na obwodzie, jednak ich wpływ na napięcie mięśniowe nie odbywa się za pośrednictwem tych receptorów obwodowych. Obwodowe miejsca wiązania benzodiazepin są obecne w komórkach odpornościowych i przewodzie pokarmowym.
Farmakokinetyka
| Benzodiazepina |
Okres półtrwania ( zakres , godziny) |
Szybkość początku |
|---|---|---|
| Alprazolam | 6–15 | Mediator |
| Flunitrazepam | 18 -26 | Szybko |
| chlordiazepoksyd | 10 –30 | Mediator |
| klonazepam | 19 –60 | Powolny |
| diazepam | 20 –80 | Szybko |
| Lorazepam | 10 –20 | Mediator |
| Midazolam | 1,5 -2,5 | Szybko |
| Oksazepam | 5 –10 | Powolny |
| Prazepam | 50 –200 | Powolny |
Benzodiazepinę można zaklasyfikować do jednej z trzech grup na podstawie jej okresu półtrwania w fazie eliminacji , czyli czasu potrzebnego organizmowi na wyeliminowanie połowy dawki. Niektóre benzodiazepiny mają długo działające aktywne metabolity , takie jak diazepam i chlordiazepoksyd, które są metabolizowane do desmetylodiazepamu . Desmetylodiazepam ma okres półtrwania 36–200 godzin, a flurazepam, z głównym aktywnym metabolitem desalkilflurazepamu, okres półtrwania 40–250 godzin. Te długo działające metabolity są częściowymi agonistami .
- Związki krótko działające mają średni okres półtrwania wynoszący 1–12 godzin. Mają niewiele efektów resztkowych, jeśli są przyjmowane przed snem, po odstawieniu może wystąpić bezsenność z odbicia i mogą powodować objawy odstawienia w ciągu dnia, takie jak niepokój z odbicia następnego dnia przy długotrwałym stosowaniu. Przykładami są brotizolam , midazolam i triazolam .
- Związki o pośrednim czasie działania mają średni okres półtrwania wynoszący 12–40 godzin. Mogą mieć pewne efekty szczątkowe w pierwszej połowie dnia, jeśli są stosowane jako środek nasenny . Jednak bezsenność z odbicia występuje częściej po odstawieniu benzodiazepin o pośrednim czasie działania niż benzodiazepin o dłuższym działaniu. Przykładami są alprazolam , estazolam , flunitrazepam , klonazepam , lormetazepam , lorazepam , nitrazepam i temazepam .
- Długo działające związki mają okres półtrwania 40–250 godzin. Istnieje ryzyko kumulacji u osób w podeszłym wieku oraz u osób z ciężkimi zaburzeniami czynności wątroby, ale mają one zmniejszone nasilenie efektu z odbicia i odstawienia . Przykładami są diazepam , klorazepat , chlordiazepoksyd i flurazepam .
Chemia

Benzodiazepiny mają podobną strukturę chemiczną, a ich działanie na ludzi jest głównie powodowane przez allosteryczną modyfikację określonego rodzaju receptora neuroprzekaźnika , receptora GABA A , co zwiększa ogólne przewodnictwo tych kanałów hamujących; skutkuje to różnymi efektami terapeutycznymi, a także działaniami niepożądanymi benzodiazepin. Znane są również inne mniej ważne sposoby działania .
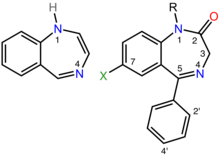
Termin benzodiazepina to nazwa chemiczna heterocyklicznego układu pierścieniowego (patrz rysunek po prawej) , który jest połączeniem układów pierścieniowych benzenu i diazepiny . Zgodnie z nomenklaturą Hantzscha-Widmana diazepina jest heterocyklem z dwoma atomami azotu , pięcioma atomami węgla i maksymalną możliwą liczbą łącznych wiązań podwójnych . Przedrostek „benzo” wskazuje benzenowy skondensowany z pierścieniem diazepinowym.
Leki benzodiazepinowe to podstawione 1,4-benzodiazepiny, chociaż termin chemiczny może odnosić się do wielu innych związków, które nie mają użytecznych właściwości farmakologicznych. Różne leki benzodiazepinowe mają różne grupy boczne przyłączone do tej centralnej struktury. Różne grupy boczne wpływają na wiązanie cząsteczki z receptorem GABA A iw ten sposób modulują właściwości farmakologiczne. Wiele z farmakologicznie aktywnych „klasycznych” leków benzodiazepinowych zawiera podstrukturę 5-fenylo-1H - benzo[ e ][1,4]diazepin-2(3H ) -on (patrz rysunek po prawej). Stwierdzono, że benzodiazepiny naśladują strukturalnie odwrotne zwroty białek, co w wielu przypadkach umożliwia im aktywność biologiczną.
Nonbenzodiazepiny wiążą się również z miejscem wiązania benzodiazepiny na receptorze GABA A i mają podobne właściwości farmakologiczne. Chociaż niebenzodiazepiny są z definicji strukturalnie niezwiązane z benzodiazepinami, obie klasy leków mają wspólny farmakofor (patrz rysunek w prawym dolnym rogu), co wyjaśnia ich wiązanie ze wspólnym miejscem receptorowym.
typy
- związki 2-ketonowe:
- klorazepat , diazepam , flurazepam , halazepam , prazepam i inne
- związki 3-hydroksylowe:
- związki 7-nitrowe:
- związki triazolowe:
- związki imidazowe:
- 1,5-benzodiazepiny:
Historia
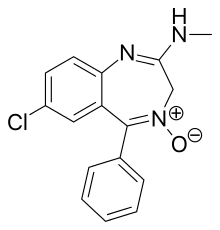
Pierwsza benzodiazepina, chlordiazepoksyd ( Librium ), została zsyntetyzowana w 1955 roku przez Leo Sternbacha podczas pracy w Hoffmann-La Roche nad rozwojem środków uspokajających. Właściwości farmakologiczne wstępnie przygotowanych związków były rozczarowujące i Sternbach porzucił projekt. Dwa lata później, w kwietniu 1957 roku, współpracownik Earl Reeder zauważył podczas wiosennych porządków w laboratorium „ładnie krystaliczny” związek pozostały po przerwanym projekcie. Związek ten, nazwany później chlordiazepoksydem, nie został przetestowany w 1955 roku z powodu skupienia się Sternbacha na innych kwestiach. Spodziewając się negatywnych wyników badań farmakologicznych i mając nadzieję na opublikowanie wyników związanych z chemią, naukowcy poddali je standardowej serii testów na zwierzętach. Związek wykazywał bardzo silne uspokajające , przeciwdrgawkowe i zwiotczające mięśnie . Te imponujące odkrycia kliniczne doprowadziły do jego szybkiego wprowadzenia na całym świecie w 1960 roku pod marką Librium . Po chlordiazepoksydzie, diazepam sprzedawany przez firmę Hoffmann – La Roche pod marką Valium w 1963 roku i przez pewien czas te dwa leki odniosły największy sukces komercyjny. Wprowadzenie benzodiazepin doprowadziło do zmniejszenia przepisywania barbituranów , a do lat 70. XX wieku w dużej mierze zastąpiły one starsze leki do zastosowań uspokajających i nasennych .
Nowa grupa leków została początkowo przyjęta przez lekarzy z optymizmem, ale stopniowo pojawiły się obawy; w szczególności ryzyko uzależnienia stało się oczywiste w latach 80. Benzodiazepiny mają wyjątkową historię, ponieważ były odpowiedzialne za największy w historii pozew zbiorowy przeciwko producentom leków w Wielkiej Brytanii, z udziałem 14 000 pacjentów i 1800 firm prawniczych , które twierdziły, że producenci wiedzieli o potencjale uzależnienia, ale celowo zataili te informacje przed lekarzami . W tym samym czasie pacjenci pozwali 117 lekarzy pierwszego kontaktu i 50 organów ds. zdrowia o odszkodowanie za szkodliwe skutki uzależnienia i odstawienia . To skłoniło niektórych lekarzy do wymagania podpisanego formularza zgody od swoich pacjentów i zalecenia, aby wszyscy pacjenci zostali odpowiednio ostrzeżeni o ryzyku uzależnienia i odstawienia przed rozpoczęciem leczenia benzodiazepinami. Sprawa sądowa przeciwko producentom leków nigdy nie zakończyła się wyrokiem; pomoc prawna została cofnięta i pojawiły się zarzuty, że konsultanci psychiatrzy, biegli, mieli konflikt interesów. Sprawa sądowa zakończyła się niepowodzeniem, kosztem 30 milionów funtów i doprowadziła do ostrożniejszego finansowania przyszłych spraw w ramach pomocy prawnej. To sprawiło, że przyszłe pozwy zbiorowe były mniej prawdopodobne, aby odnieść sukces, ze względu na wysokie koszty finansowania mniejszej liczby spraw i rosnące opłaty za przegranie sprawy dla każdej zaangażowanej osoby.
Chociaż wprowadzono leki przeciwdepresyjne o właściwościach przeciwlękowych i rośnie świadomość na temat działań niepożądanych benzodiazepin, recepty na krótkotrwałe złagodzenie lęku nie zmniejszyły się znacząco. W leczeniu bezsenności benzodiazepiny są obecnie mniej popularne niż niebenzodiazepiny , do których należą zolpidem , zaleplon i eszopiklon . Nonbenzodiazepiny różnią się molekularnie, niemniej jednak działają na te same receptory benzodiazepinowe i wywołują podobne efekty uspokajające.
Benzodiazepiny wykryto w próbkach roślin i próbkach mózgów zwierząt, które nie były narażone na syntetyczne źródła, w tym w ludzkim mózgu z lat czterdziestych XX wieku. Nie jest jednak jasne, czy związki te są biosyntetyzowane przez drobnoustroje, czy przez same rośliny i zwierzęta. Zaproponowano szlak biosyntezy drobnoustrojów.
Społeczeństwo i kultura
Status prawny
W Stanach Zjednoczonych benzodiazepiny są lekami z Wykazu IV zgodnie z federalną ustawą o substancjach kontrolowanych , nawet jeśli nie są dostępne na rynku (na przykład nitrazepam i bromazepam ). Flunitrazepam podlega bardziej rygorystycznym przepisom w niektórych stanach, a recepty na temazepam wymagają specjalnie kodowanych podkładek w niektórych stanach.
W Kanadzie posiadanie benzodiazepin na własny użytek jest legalne. Wszystkie benzodiazepiny są sklasyfikowane jako substancje z wykazu IV zgodnie z ustawą o kontrolowanych narkotykach i substancjach .
W Wielkiej Brytanii benzodiazepiny są narkotykami kontrolowanymi klasy C, zagrożonymi maksymalną karą 7 lat pozbawienia wolności, nieograniczoną grzywną lub obiema karami za posiadanie i maksymalną karą 14 lat pozbawienia wolności, nieograniczoną grzywną lub obiema karami za dostarczanie benzodiazepin innym osobom.
W Holandii od października 1993 r. benzodiazepiny, w tym preparaty zawierające mniej niż 20 mg temazepamu, są umieszczane na liście 2 ustawy opiumowej . Do posiadania wszystkich benzodiazepin potrzebna jest recepta. Preparaty temazepamu zawierające 20 mg lub więcej leku są umieszczane na liście 1, co wymaga od lekarzy wypisywania recept w formacie listy 1.
W Azji Wschodniej i Azji Południowo-Wschodniej temazepam i nimetazepam są często ściśle kontrolowane i ograniczone. W niektórych krajach triazolam , flunitrazepam , flutoprazepam i midazolam są również ograniczone lub kontrolowane do pewnego stopnia. W Hongkongu wszystkie benzodiazepiny są regulowane zgodnie z wykazem 1 rozdziału 134 rozporządzenia w sprawie niebezpiecznych narkotyków w Hongkongu . Wcześniej tylko brotizolam , flunitrazepam i triazolam były klasyfikowane jako narkotyki niebezpieczne.
Na arenie międzynarodowej benzodiazepiny są klasyfikowane jako leki kontrolowane z Wykazu IV , z wyjątkiem flunitrazepamu, który jest lekiem z Wykazu III w ramach Konwencji o substancjach psychotropowych .
Zastosowanie rekreacyjne

Benzodiazepiny są uważane za główne substancje uzależniające. Pozamedyczne używanie benzodiazepin ogranicza się głównie do osób, które używają innych substancji, tj. osób, które angażują się w używanie wielu substancji. Na arenie międzynarodowej benzodiazepiny są klasyfikowane przez INCB jako leki kontrolowane z wykazu IV , z wyjątkiem flunitrazepamu , który jest lekiem z wykazu III w ramach Konwencji o substancjach psychotropowych . W poszczególnych krajach istnieją pewne różnice w harmonogramie przyjmowania leków; na przykład w Wielkiej Brytanii midazolam i temazepam są lekami kontrolowanymi z Wykazu III .
Prawo brytyjskie wymaga, aby temazepam (ale nie midazolam) był przechowywany w bezpiecznym miejscu. Wymogi dotyczące bezpiecznego przechowywania zapewniają, że farmaceuci i lekarze posiadający zapasy temazepamu muszą przechowywać go w bezpiecznie zamocowanych stalowych szafkach bezpieczeństwa z podwójnym zamkiem i prowadzić pisemny rejestr, który musi być oprawiony i zawierać osobne wpisy dotyczące temazepamu oraz musi być napisany atramentem bez użycia płyn korekcyjny (chociaż pisemny rejestr nie jest wymagany dla temazepamu w Wielkiej Brytanii). Utylizacja przeterminowanych zapasów musi być nadzorowana przez wyznaczonego inspektora (lokalnego funkcjonariusza policji zajmującego się zwalczaniem narkotyków lub urzędnika służby zdrowia). Zażywanie benzodiazepin waha się od okazjonalnych napadów na duże dawki, do przewlekłego i kompulsywnego zażywania dużych dawek.
Benzodiazepiny są powszechnie używane rekreacyjnie przez użytkowników wielu narkotyków. Śmiertelność jest wyższa wśród użytkowników wielu narkotyków , którzy używają również benzodiazepin. Intensywne spożywanie alkoholu zwiększa również śmiertelność wśród osób używających wielu narkotyków. Uzależnienie i tolerancja, często połączona ze zwiększaniem dawki, na benzodiazepiny mogą szybko rozwinąć się wśród osób nadużywających narkotyków; zespół odstawienia może pojawić się już po trzech tygodniach ciągłego stosowania. Długotrwałe stosowanie może powodować uzależnienie fizyczne i psychiczne oraz poważne objawy odstawienia, takie jak depresja, niepokój (często prowadzący do ataków paniki ) i agorafobia . Benzodiazepiny, aw szczególności temazepam , są czasami stosowane dożylnie, co, jeśli zostanie wykonane nieprawidłowo lub w sposób niesterylny, może prowadzić do powikłań medycznych, w tym ropni , zapalenia tkanki łącznej , zakrzepowego zapalenia żył , przebicia tętnicy, zakrzepicy żył głębokich i gangreny . Dzielenie się strzykawkami i igłami do tego celu stwarza również możliwość przeniesienia zapalenia wątroby , HIV i innych chorób. Benzodiazepiny są również nadużywane donosowo , co może mieć dodatkowe konsekwencje zdrowotne. Po ustaleniu uzależnienia od benzodiazepin, klinicysta zwykle przestawia pacjenta na równoważną dawkę diazepamu przed rozpoczęciem programu stopniowej redukcji.
Ankieta przeprowadzona wśród zatrzymanych przez australijską policję w latach 1999–2005 wykazała wstępne ustalenia, że zgłoszeni przez siebie użytkownicy benzodiazepin byli mniej skłonni niż osoby zatrzymane do pracy w pełnym wymiarze godzin i częściej otrzymywali świadczenia rządowe, używali metamfetaminy lub heroiny oraz byli aresztowani lub uwięzieni . Benzodiazepiny są czasami używane do celów przestępczych; służą do obezwładnienia ofiary w przypadku gwałtu lub rabunku z udziałem narkotyków .
Ogólnie rzecz biorąc, anegdotyczne dowody sugerują, że temazepam może być najbardziej psychologicznie uzależniającą (uzależniającą) benzodiazepiną. Niemedyczne stosowanie temazepamu osiągnęło rozmiary epidemii w niektórych częściach świata, w szczególności w Europie i Australii, i jest główną substancją uzależniającą w wielu krajach Azji Południowo-Wschodniej. To skłoniło władze różnych krajów do objęcia temazepamu bardziej restrykcyjnym statusem prawnym. Niektóre kraje, takie jak Szwecja, całkowicie zakazały używania tego leku. Temazepam ma również pewne właściwości farmakokinetyczne wchłaniania, dystrybucji, eliminacji i klirensu, które czynią go bardziej odpowiednim do zastosowań niemedycznych w porównaniu z wieloma innymi benzodiazepinami.
Zastosowanie weterynaryjne
Benzodiazepiny są stosowane w praktyce weterynaryjnej w leczeniu różnych zaburzeń i stanów. Podobnie jak u ludzi, są one stosowane w leczeniu pierwszego rzutu napadów padaczkowych , stanu padaczkowego i tężca oraz jako terapia podtrzymująca w padaczce (zwłaszcza u kotów). Są szeroko stosowane u małych i dużych zwierząt (w tym koni, trzody chlewnej, bydła oraz zwierząt egzotycznych i dzikich) ze względu na ich działanie przeciwlękowe i uspokajające, jako premedykacja przed operacją, do indukcji znieczulenia oraz jako uzupełnienie znieczulenia.
Linki zewnętrzne
- Narodowy Instytut ds. Narkomanii : „ NIDA dla nastolatków: leki depresyjne na receptę ”.
- Ashton CH (2002). Benzodiazepiny: jak działają i jak odstawić (aka The Ashton Manual) . Podręcznik Ashtona . Źródło 2009-06-09 .
- Ashton CH (2007). „Tabela równoważności benzodiazepin” . Źródło 2009-06-09 .
- Fruchtengarten L (kwiecień 1998). Ruse M (red.). „Benzodiazepiny” . Monografia informacji o truciznach (monografia grupowa) G008 . IPCS INCHEM . Źródło 2009-06-09 .
- Longo LP, Johnson B (kwiecień 2000). „Uzależnienie: część I. Benzodiazepiny - skutki uboczne, ryzyko nadużywania i alternatywy” . Amerykański lekarz rodzinny . 61 (7): 2121–2128. PMID 10779253 . Zarchiwizowane od oryginału w dniu 2008-05-12 . Źródło 2008-05-25 .
- „Cała historia benzodiazepin” . Centrum badawcze Eaton T. Fores. 2005. Zarchiwizowane od oryginału w dniu 5 czerwca 2009 r . Źródło 2009-06-09 .
- „Benzodiazepiny” . Narkotyki.com.
- Benzodiazepiny – informacje z organizacji charytatywnej zajmującej się zdrowiem psychicznym The Royal College of Psychiatrists
- „Benzodiazepiny” . RxList .
- „benzodiazepiny doustne” na stronie medicinenet.com